胃结外鼻型NK/T细胞淋巴瘤2例并文献复习
2021-03-17岳振营赵永芳孙晓辉孙雪梅董艳光
岳振营,耿 明,王 慧,赵永芳,韩 瑜,孙晓辉,孙雪梅,董艳光
结外鼻型NK/T细胞淋巴瘤(extranodal NK/T cell lymphoma-nasal type, ENKTL-NT)是一种起源于成熟NK细胞和NK样T细胞的非霍奇金淋巴瘤,好发于鼻腔、鼻咽部、鼻窦及腭部等部位,也可少见于肺部、睾丸、肾上腺等部位[1-5]。原发于胃的ENKTL-NT极其罕见,国内仅见个案报道[4-5]。肿瘤常呈嗜血管性,多伴有血管破坏和坏死,炎性细胞背景明显等特点。因该型淋巴瘤的病理变化不在黏膜表面,行活检时又不易获得黏膜下组织,因此胃镜活检小标本大多数易被误诊为炎性或溃疡性病变,甚至漏诊。大多数病例为EBV阳性、CD56阳性的NK细胞表型;少数病例具有EBV阳性、CD56阴性的细胞毒性T淋巴细胞表型。本文回顾性分析2例以胃镜活检组织首次诊断为ENKTL-NT的病例,探讨小活检组织中ENKTL-NT的组织学形态、免疫表型和鉴别诊断,以提高病理医师对其的认识水平,减少临床工作中的误、漏诊。
1 材料与方法
1.1 临床资料例1女性,46岁,因上腹部隐痛1年加重3天入住山东省东营市胜利油田中心医院。患者自发病以来体重显著减轻,既往无任何肿瘤病史。胃镜检查示胃体上部后壁见凹陷性病变(图1),大小4.0 cm×3.5 cm,病变侵及大弯侧及小弯侧,凹陷底部凹凸不平,血管丰富,表面覆有大量黏液,触之易出血。内镜诊断:胃体占位,胃癌?例2女性,84岁,因上腹部持续疼痛加重2天入住解放军第960医院。体检:患者神志清,贫血貌,上腹部压痛显著,大便潜血试验阳性,行急诊胃镜检查示胃体、胃底黏膜橘红色,胃底前壁见一大小2.0 cm×2.0 cm的不规则浅溃疡,表面糜烂,黏液浑浊,量中等。内镜诊断:胃底前壁占位,胃癌。临床行溃疡底及溃疡周围黏膜组织活检送病理检查。
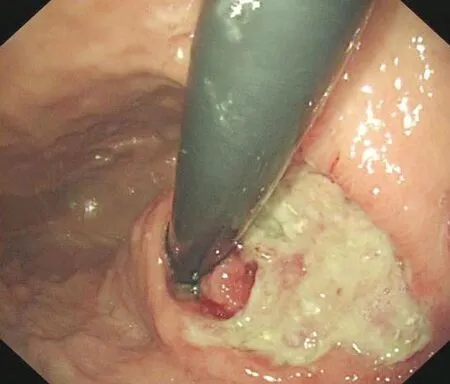
图1 胃体上部后壁见凹陷性病变,表面覆有大量黏液,触之易出血
1.2 方法活检标本均经10%中性福尔马林固定,常规石蜡包埋,4 μm厚连续切片,HE染色,镜下观察。免疫组化染色采用EliVision法,抗体选用CKpan、CD3ε、CD5、CD8、CD2、CD45RO、CD20、CD43、CD30、CD56、TIA-1、颗粒酶B(Granzyme B)、穿孔素(perforin)、CD7、CD103、Ki-67等。一抗和EliVision试剂盒均购自福州迈新公司。EBER原位杂交检测试剂购自福州迈新公司。
2 结果
2.1 眼观例1(胃体上部)灰白及灰红色组织4块,大小0.7 cm×0.4 cm×0.3 cm,质软,全部包埋。例2(胃底前壁)灰白色组织5块,大小0.7 cm×0.6 cm×0.4 cm,质软,全部包埋。
2.2 镜检2例镜下均可见广泛坏死及炎性渗出物(图2),未坏死区域黏膜固有层内见瘤细胞呈弥漫性浸润(图3),并侵及小血管(图4);瘤细胞主要围绕血管分布,形态较广泛,可见小、中、大及间变细胞混合分布(图5),细胞核不规则形,染色质呈颗粒状,核仁不明显,胞质淡染至透亮,核分裂象易见。间质伴有多种急慢性炎细胞浸润(图6),可见小淋巴细胞、嗜酸性粒细胞及浆细胞等反应性炎细胞浸润。
2.3 免疫表型肿瘤细胞CD3ε(图7)、CD56(图8)、TIA-1(图9)、Granzyme B、perforin、CD2均呈弥漫阳性,例1 CD7和CD45RO均弱阳性,背景中少量B淋巴细胞CD20阳性,CKpan、CD5、CD8、CD43、CD30、CD103均阴性,Ki-67增殖指数为55%。
2.4 原位杂交检测2例原位杂交检测结果显示:80%瘤细胞核呈EBER阳性(图10)。
3 讨论
ENKTL-NT是一种高度侵袭性的成熟NK/T细胞肿瘤,起源于活化NK细胞或细胞毒性T淋巴细胞。结外NK/T细胞淋巴瘤具有宽广的细胞学谱系,其特征包括常见坏死、血管中心性生长、细胞毒表型以及与EBV强相关[6]。我国ENKTL-NT占所有恶性淋巴瘤的5.26%~16.0%,占NK/T细胞肿瘤的31.85%~46.5%,比西方国家的发病率高[7]。该肿瘤几乎只发生于成人,中位年龄49~53岁,男女比例为2 ∶1~3 ∶1。ENKTL-NT累及结外部位,以鼻腔、鼻咽、鼻窦和腭部最常见,而以胃部为首发部位者少见,国内仅见个案报道[4-5]。确诊时患者多已为肿瘤晚期(Ⅲ期或Ⅳ期),全身症状常见,如发热不适和体重减轻,血清乳酸脱氢酶常升高,常伴贫血。组织学形态主要表现为凝固性坏死、炎性渗出物及多种炎性细胞混合浸润的背景上,见明显多形性的肿瘤性淋巴细胞散在或灶性分布,不同病例的细胞成分有所不同,以大、中、小细胞为主或大小细胞混合,但以中等大小细胞为主最为常见。小细胞核通常不规则,核皱缩、成角和核扭曲,染色质密集、核仁不明显,胞质淡染,少量至中等,环绕细胞核。中等大小细胞核呈圆形或有不规则核皱缩,染色质呈颗粒状,核仁小、胞质含量中等,淡染至透明。大细胞表现为核圆形或核皱缩,空泡状或颗粒状染色质,有明显核仁,偶尔可见大细胞表现为间变形态。核分裂象易见,即使是小细胞为主的病变也是如此。常见带状地图样坏死,其中可见坏死细胞残影和核碎屑混合于纤维素性、血性渗出液中。肿瘤细胞围绕血管生长,浸润并破坏血管壁,即使无淋巴瘤细胞浸润,血管也常表现为纤维素性坏死、弹力层断裂和血栓形成。部分病例背景富于炎细胞,包括小淋巴细胞、浆细胞、组织细胞和嗜中性粒细胞,然而嗜酸性粒细胞少见。免疫组化染色显示肿瘤典型免疫表型为CD2阳性,胞质CD3ε和CD56均阳性,但少数病例可能略有不同,如胞质CD3ε和CD56均阴性。CD43和CD45RO通常阳性,CD7偶尔阳性,其他T细胞相关抗原通常阴性,如CD4、CD5、CD8。背景中可出现极少量B细胞。唯一恒定表达NK细胞标记是CD56,而CD16和CD57均阴性;细胞毒分子TIA-1、Granzyme B和perforin通常阳性,它们通常介导此型淋巴瘤中常见系统在肿瘤细胞凋亡和血管受损方面起作用,部分病例HLA-DR和CD25均阳性。Ki-67增殖指数通常较高(>50%)。EBER原位杂交检测出EBV是确诊ENKTL-NT的重要依据之一。
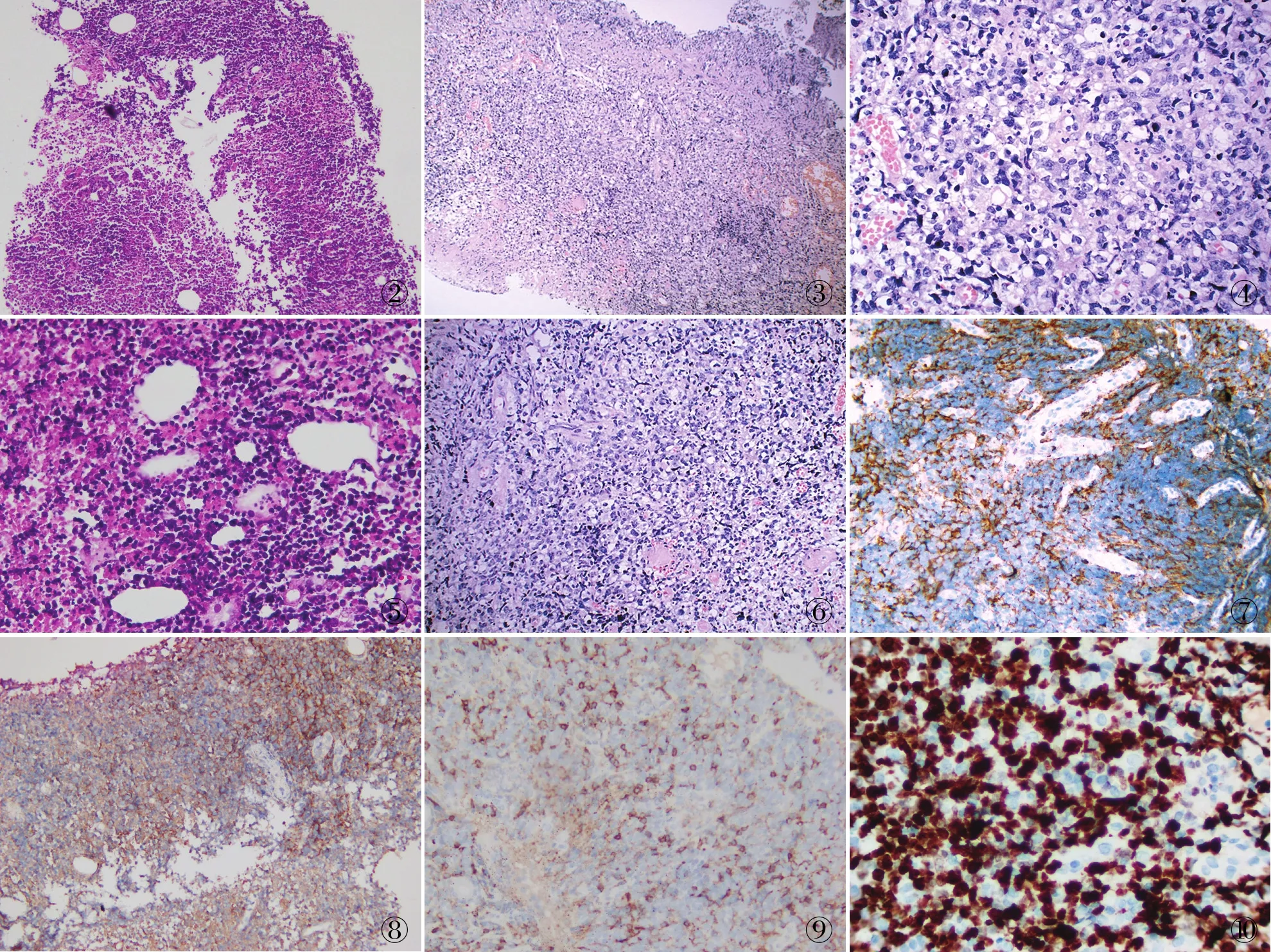
图2 大部分区域为肿瘤性坏死组织,表面见炎性渗出物 图3 未坏死区域黏膜固有层内见瘤细胞呈弥漫性浸润 图4 可见病理性核分裂象及小血管壁的侵犯 图5 瘤细胞围绕血管分布,可见小、中、大及间变细胞混合存在 图6 血管壁纤维素样坏死,间质伴有多种急慢性炎细胞浸润 图7 肿瘤细胞CD3ε弥漫阳性,EnVision法 图8 肿瘤细胞CD56弥漫阳性,EnVision法 图9 肿瘤细胞TIA-1弥漫阳性,EnVision法 图10 原位杂交检测肿瘤细胞核呈EBER阳性
3.1 鉴别诊断胃ENKTL-NT需与以下疾病鉴别。(1)NK细胞淋巴瘤样胃病:其是一种良性的NK细胞增殖性疾病,病理表现与淋巴瘤极其类似。需仔细评估其临床表现及胃镜、病理特点。关键的鉴别点:①患者消化道症状轻微,临床病程通常自限;②镜下仅见浅溃疡,病理虽然可见异型的NK细胞聚集,但不会出现围绕血管的侵袭性生长模式或血管破坏的改变;③原位杂交检测EBER阴性。因NK细胞淋巴瘤样胃病属于自限性疾病[8],无需放、化疗。(2)胃炎症性病变:组织内可见多种炎性细胞浸润,常见淋巴细胞浸润,但淋巴细胞一般无异型,以小淋巴细胞为主,无血管中心性浸润或坏死,免疫组化染色显示B细胞和T细胞的混合浸润,原位杂交检测EBER阴性。(3)免疫缺陷相关淋巴瘤:该类肿瘤主要发生于获得性免疫缺陷综合征、器官移植术后、医源性或先天性免疫缺陷患者,大多数病例是由于EBV损害免疫监视系统的结果。几乎均为侵袭性B细胞淋巴瘤(弥漫大B细胞淋巴瘤或Burkitt淋巴瘤),组织学形态上瘤细胞形态通常较单一,Ki-67增殖指数高和肿瘤性坏死。免疫组化染色通常表达相关的抗体。(4)其他胃原发或继发性恶性淋巴瘤,胃内最常见的组织学亚型有两种(占所有病例的90%以上),它们是黏膜相关淋巴组织的结外边缘区淋巴瘤和弥漫大B细胞淋巴瘤,但两者淋巴细胞比较一致,免疫组化标记B细胞标志物阳性,易于鉴别。另外,还需与累及胃的一些T细胞淋巴瘤鉴别,如外周T细胞淋巴瘤、间变性大细胞淋巴瘤等,两者EBER检测均阴性,且后者常呈上皮细胞膜抗原、CD30阳性,可与ENKTL-NT鉴别。(5)慢性胃溃疡:活检组织通常表现为炎性渗出物、坏死组织,有时可见肉芽组织,活检部位较深时也可见中、小动脉显血栓闭锁性动脉内膜炎,但不会出现围绕血管的侵袭性生长模式或血管破坏的改变。必要时结合免疫组化染色及EBER原位杂交检测鉴别。胃ENKTL-NT临床罕见,由于内镜活检标本中坏死多、细胞成分较杂等特点,极大增加了活检标本的诊断难度,易漏诊或误诊,个别病例甚至需多次活检或送检其他部位组织才能明确诊断。对于CD56阴性病例,需行EBER检测,EBER阳性且同时表达T细胞标志物和细胞毒性T细胞标志物时,方可结合形态学考虑ENKTL-NT的可能性;对于CD56阳性,而EBER阴性的病例,诊断ENKTL-NT一定要慎重,此时考虑为非特指性外周T细胞淋巴瘤似乎更合适。对于活检标本以坏死为主的病例需高度警惕,作者认为常规加做EBER原位杂交检测对提高诊断率有极大帮助。
3.2 治疗及预后ENKTL-NT是一种具有高度侵袭性的恶性肿瘤,预后较差。多数患者就诊时为临床IE或ⅡE期,国际T细胞淋巴瘤项目的研究结果显示,鼻ENKTL-NT患者的5年总生存率为42%,而鼻外ENKTL-NT侵袭性患者的5年总生存率仅为9%。局限期ENKTL-NT患者5年总生存率可达70%以上,晚期患者5年总生存率不足40%[9]。ENKTL-NT目前仍无标准的治疗方案,放疗在局限期ENKTL-NT治疗中疗效突出,对局限期ENKTL-NT患者可根据患者情况考虑单纯放疗、序贯化放疗或同步化放疗[10]。含左旋门冬酰胺酶或培门冬酶的化疗方案在晚期或复发难治ENKTL-NT中具有一定疗效,可与吉西他滨等药物联合化疗。随着对ENKTL-NT病因、发病机制、新药物及化疗方案的进一步探索,可能为ENKTL-NT患者提供更加有效的治疗,进而降低疾病的病死率,延长生存期。本组2例患者例1行序贯性放、化疗,随访6个月患者仍健在。例2在行胃镜活检后第2天死亡。
