光学相干断层扫描成像对急性中心性浆液性脉络膜视网膜病变渗漏点的前瞻性观察研究
2021-03-17吉宇莹张雄泽李妙玲甘雨虹苏永悦米兰文峰
吉宇莹,张雄泽,李妙玲,甘雨虹,苏永悦,米兰,文峰
(中山大学中山眼科中心眼底内科,眼科学国家重点实验室,广州 510060)
中心性浆液性脉络膜视网膜病变(central serous chorioretinopathy,CSC)是一种常见的眼底疾病[1],特征是浆液性视网膜脱离(serous retinal detachment,SRD),眼底荧光血管造影(fundus fluorescein angiography,FFA)显示存在视网膜色素上皮(retinal pigment epithelium,RPE)渗漏[2-3]。既往研究[4-5]已观察到CSC在光学相干断层扫描(optical coherence tomography,OCT)上的特征,视网膜色素上皮脱离(pigment epithelium detachment,PED)是渗漏部位的常见表现[6],同时CSC患者的脉络膜厚度和Haller层厚度增加[7-8]。但是到目前为止,很少有研究调查急性CSC渗漏点处PED形态和脉络膜厚度随着自然病程的演变过程。本研究使用频域OCT(spectral domain,SD-OCT)观察在自然病程状态下,急性CSC渗漏点处脉络膜和RPE的形态和厚度的情况,以期加深对急性CSC的发病机制的理解。
1 对象与方法
1.1 对象
本研究得到中山大学中山眼科中心医学伦理委员会的批准,符合赫尔辛基宣言。受试者均签署了书面知情同意书。
纳入标准:首次在门诊就诊时被诊断为急性CSC的患者。急性CSC的诊断标准:局灶性浆液性视网膜脱离,累及黄斑,FFA可见1个渗漏点。FFA检查方法:使用Carl Zeiss FFA 450 plus(FFA 450plus,Zeiss,德国)或Heidelberg HRA OCT Spectralis (Heidelberg Engineering Inc,德国)进行标准的眼底FFA检查。
排除标准:患有角膜疾病、白内障、青光眼以及其他眼底疾病的患者,例如孔源性视网膜脱离、脉络膜新生血管、息肉样脉络膜血管病变、视网膜静脉阻塞、糖尿病视网膜病变、Vogt小柳原田综合征、视盘小凹、巩膜炎;1个月内有创伤史或手术的患者。
1.2 方法
1.2.1 治疗及随访方法
在患者确诊急性CSC后,采用修正危险因素和随访观察的治疗方法。随访时间为2~4周。每次访视时都要进行眼底检查,测量最佳矫正视力和SDOCT成像。如果随访时间至发病3个月后视网膜下液仍然存在,则建议患者接受其他治疗,例如激光治疗。如果视网膜下液完全吸收,则每2个月对患者进行1次随访,将至少参加了1次随访的患者纳入研究。
1.2.2 检查方法及定义
SD-OCT 的采集使用Heidelberg HRA OCT Spectralis机器进行。采集方法是通过中心凹及渗漏点处的水平和垂直线扫描,并且在增强深度成像(enhanced depth imaging,EDI)模式下将自动实时图像平均设置为100张图像。
脉络膜厚度定义为从高反射R P E 的外边缘到脉络膜-巩膜界面的最内高反射线的垂直距离(图1)。在测量脉络膜总厚度的位置处,识别出大于100 m m 的脉络膜大血管[7]。然后,从脉络膜大血管的最内点绘制1 条水平线(图1)。Haller 层的厚度定义为从水平线到脉络膜-巩膜界面最内的高反射线的距离[9-10]。两位研究者分别独立在中央凹处和泄漏点进行测量并记录。然后根据测量结果计算Haller 层与脉络膜总厚度之比。
1.3 统计学处理
使用SPSS 19.0统计学软件进行数据分析。使用t检验比较中央凹和渗漏点处Hal ler层与总脉络膜厚度比的差异。P<0.05为差异有统计学意义。

图1 脉络膜厚度和Haller层厚度的测量Figure 1 Measurement on choroidal thickness and Haller layer thickness
2 结果
本研究共纳入20 例患者,其中男14 例,女6例,年龄33~59(中位数41)岁。14例出现墨渍样渗漏,6例出现炊烟样渗漏。大多数患者(19/20)在渗漏点处OCT可见到小的PED,其中2例患者可见PED内RPE层的微小缺陷。1例患者渗漏点处可见RPE小凸起。
患者的恢复时间为20 d~3个月(中位数55 d)。随访时间为5~13个月。在最后1次就诊时,只有1例患者在泄漏点显示RPE完全恢复(图2)。在其他19名患者中,RPE和Bruch膜均存在不同程度的分离(图3~4)。
在渗漏点处,可以看到脉络膜大血管扩张,脉络膜毛细血管和Sattler血管变薄。首次随访时,中心凹下脉络膜厚度为(420.40±114.19) µm,最后1次随访时为(413.70±115.76) µm。首次随访时平均渗漏点处脉络膜厚度为(406.50±103.55) µm,最后1次随访时为(415.80±102.67) µm。首次随访时,中央凹下Haller层的厚度为(339.85±110.03) µm,最后1次随访时为(332.15±98.28) µm。首次随访时,渗漏点Haller层厚度为(353.05±100.08) µm,在最后1次随访时为(355.55±96.02) µm。根据随访时间的不同,分为随访时间5~8个月组、9~13个月组。随访时间5~8 个月组的中心凹下脉络膜厚度为(413.20±145.11) µm,渗漏点处的脉络膜厚度为(448.00±135.99) µm,随访9~13个月组的评价中心凹下脉络膜厚度为(413.87±110.31) µm,渗漏点处脉络膜厚度为(405.07±92.35) µm,无论在初次就诊时还是在不同的随访时间段,渗漏点处的Haller 层与脉络膜总厚度比值均明显高于中央凹处的比值,差异均有统计学意义(0.863±0.060 vs 0.806±0.080,P=0.003;0.890±0.060 vs 0.851±0.093,P=0.014;0.838±0.064 vs 0.785±0.064,P=0.039;0.851±0.060 vs 0.801±0.070,P=0.004;表1)。
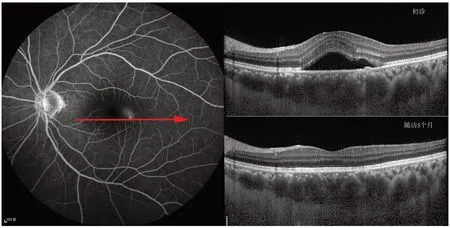
图2 渗漏点PED完全恢复Figure 2 Complete recovery of pigment epithelial detachments at the leakage point

图3 渗漏点处的PED在13个月的随访时间内持续存在Figure 3 PED at the leak point persisted during the 13-month follow-up time

图4 渗漏点处的PED在9个月的随访时间内持续存在Figure 4 PED at the leak point persisted during the 9-month follow-up time
3 讨论
本研究在对急性CSC进行了5~13个月的随访时,观察到渗漏点处Haller层更加增厚,脉络膜内层更薄,渗漏点处的小PED可长期持续存在,即使在视网膜下液吸收后,PED也无法完全恢复正常。
确切的CSC病理生理机制仍在探索中[1,3]。脉络膜大血管扩张及通透性增强被认为是CSC的始发因素[1]。目前认为CSC是肥厚脉络膜疾病谱的一种[11-12]。Branchini等[10]分析了正常人的脉络膜厚度,发现在中央凹下的脉络膜血管层厚度与总脉络膜厚度之比约为0.70。在Chung等[7]的研究中,CSC患者的Haller层厚度与总厚度之比为0.78,远高于正常对照组的0.71。本研究与既往研究的发现相符;同时在前期研究基础上,我们还发现无论是在疾病发病时还是恢复时,渗漏点处Haller层厚度与脉络膜总厚度之比明显高于中央凹处的比值。此外,RPE功能障碍在CSC的发病机制中也起重要作用。渗漏点在OCT上可以显示为PED,RPE突出或RPE的小凸起,PED内RPE层的微小断裂缺陷[13-15],本研究结果与之一致。结合以上两点可以推测:在渗漏点处,Haller层的扩张程度更明显,脉络膜毛细血管层及 Sattler层更薄,会在该部位产生更高的压力,在某些诱因下,RPE出现撕裂或者脱离,液体流入视网膜下区域引起发病。
此外,本研究还有一个重要发现,即渗漏点处的PED可长期持续存在。既往有部分研究观察了急性CSC渗漏点的形态变化。Fujimoto等[13]使用傅里叶域OCT系统(RTVue-100,Optovue)观察了21位急性CSC患者的23个渗漏点,平均随访时间108 d,结果显示:在用激光治疗14个渗漏点后,所有患眼的视网膜下液均达到完全消退,5个渗漏点仍有PED存在。Gupta等[15]使用Zeiss Cirrus HD-OCT 4000,在13例急性CSC患者的11只眼的渗漏点发现了PED,到6个月随访结束时,PED仍然存在于3只患眼中,3只患眼中PED减小,5只患眼中PED消失。与上述研究相比,本研究中PED的完全消退比例要低得多。分析其原因如下:首先,Fujimoto等[13]对患者进行了渗漏点的激光光凝治疗,而本研究观察的是CSC的自然病程;其次,使用机器的分辨率及扫描方式不同。Gupta等[15]虽没有进行激光治疗,但是他的采集方式是Cirrus HD-OCT 4000的5行光栅扫描,Macular cube 200X 200和Macular cube 512 X128组合,清晰度与笔者团队采取的Heidelberg的单线叠加扫描有所差别。
维持RPE和Br uch膜间的正常黏附力尚不清楚。在正常条件下,从玻璃体向脉络膜存在液体流动,其产生取决于静水压和渗透压。RPE和视网膜都会对此流体产生阻力。RPE由于其有限的水传导性而具有更大的阻力,随后会产生矢量力,将其推向远离Bruch膜的方向[16],在急性CSC中,由于脉络膜大血管扩张通透性增强,可能存在脉络膜的静水压和渗透压的改变,随即影响到RPE与Bruch膜间的黏附。本研究结果显示这种破坏可能是持续存在的。
本研究仍存在一些局限性:本研究纳入病例数较少,随访时间有限。更长的随访时间和更多患者的纳入将使结果更有说服力。CSC患者长期的队列研究也是未来可以研究的方向。
综上,本研究发现在急性CSC的渗漏点处存在更明显的Haller层扩张及长期存在的PED,这些发现为CSC的发病机制提供了更多线索。