腹腔镜粘连松解术治疗粘连性肠梗阻的临床疗效分析
2021-03-15吴亚明邹明慧黄书福
吴亚明 邹明慧 黄书福
(徐闻县人民医院普外科 湛江 524100)
粘连性肠梗阻是一种临床常见病,是指由于多种因素导致肠腔肠粘连,阻碍了肠内容物正常运行,患者普遍伴有排便困难、腹胀、腹痛以及恶心等症状。据调查显示,在所有肠梗阻疾病中粘连性肠梗阻占40%~60%[1]。手术是当前临床治疗粘连性肠梗阻的主要手段,目前临床常用的术式有开腹手术以及腹腔镜手术两种,对于不同手术在粘连性肠梗阻治疗中的安全性、有效性是当前临床高度关注的内容。丁毅等[2]学者认为,腹腔镜粘连松解术在粘连性肠梗阻治疗中效果显著,且术后并发症较少,安全性较高,弥补了传统开腹手术的不足。鉴于此,本文纳入本院2017年3月~2019年3月收治的粘连性肠梗阻患者92例,分析上述病例临床资料,现报道如下。
1 资料与方法
1.1 一般资料
此项研究纳入2017年3月~2019年3月本院收治的粘连性肠梗阻患者92例,分组方法以“随机数字表法”分为对照组和观察组各46例。观察组男26例,女20例;年龄28~72岁,平均年龄(50.62±5.74)岁;粘连程度I级12例、II级18例、III级16例;手术史:直肠癌前切除术12例、胆囊切除术18例、小肠破裂修补术12例、阑尾切除术4例。对照组男25例,女21例;年龄29~71岁,平均年龄(50.58±5.69)岁;粘连程度:I级14例、II级17例、III级15例;手术史:直肠癌前切除术14例、胆囊切除术16例、小肠破裂修补术13例、阑尾切除术3例。一般资料两组相比无差异(P>0.05),可比较。
纳入标准:(1)此项研究得到医院伦理委员会批准;(2)均经X线、B超以及CT诊断;(3)保守治疗无效者;(4)患者、家属均签署此次研究知情同意书。
排除标准:(1)哺乳期、妊娠期女性;(2)合并肠道肿瘤者;(3)存在严重沟通、认知、听语障碍者;(4)存在血液系统疾病、手术禁忌症者;(5)中途从此次研究退出者。
1.2 方法
所有患者术前进行腹部B超、上消化道造影、钡灌肠大肠造影、腹部立位平片、腹部CT等检查,排除占位性病变以及结肠肿瘤。术前8h禁食水,维持水电解质平衡,做好肠道准备,减少肠胀气。
对照组(开腹手术):全麻患者,在腹部正中做一切口,仔细观察梗阻以及粘连情况,以锐性、钝性方式分离粘连组织,对破损肠管以及浆肌层进行修复,术后关闭腹腔,予以抗感染治疗。
观察组(腹腔镜粘连松解术):全麻患者,协助患者采取仰卧位,在与原切口距离4~8cm的地方建立CO2气腹,腹压控制在12~14mmHg,根据患者具体情况建立操作孔2~4个,置入Trocar(10mm),在腹腔镜下详细探查肠腔粘连情况,与粘连部位距离至少5cm,以常规五法将其他器械置入。对于束带粘连者,采用超声刀切除束带;对于小肠切口预防腹部粘连者,采用超声刀、手术钳、电凝钩、剪刀分离;对于肠粘连者,采用超声刀分离;对于肠管破损者,需要用大量生理盐水反复冲洗,术后关闭腹腔,予以抗感染治疗。
1.3 观察指标与判定标准
对比两组手术指标、VAS评分、炎症因子指标、并发症。
(1)手术指标:包括术中出血量、手术时间、首次排气时间、下床活动时间、住院时间。
(2)VAS(视觉模拟自评量表):总分是10分,0分(无疼痛)、1~3分(轻度)、4~6分(中度)、7~9分(重度),分值越高,疼痛症状越重[3]。
(3)炎症因子指标:术后3d,抽取所有研究对象5mL空腹静脉血,以3000r/min速率进行离心处理10min,采用全自动生化分析仪(型号:7100;品牌:日立)检测CRP(C反应蛋白)。
(4)并发症:统计切口疝、肠瘘、切口感染发生率。
1.4 统计学方法
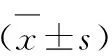
2 结果
2.1 对比两组手术指标
观察组手术时间、首次排气时间、下床活动时间、住院时间明显比对照组短,术中出血量明显比对照组低(P<0.05),见表1。
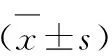
表1 对比两组手术指标
2.2 对比两组VAS评分、炎症因子指标
VAS评分、CRP因子水平观察组均显著比对照组低,P<0.05,见表2。
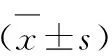
表2 对比两组VAS评分、炎症因子指标
2.3 对比两组并发症发生率
并发症发生率观察组(2.17%)显著比对照组(17.39%)低,P<0.05,见表3。
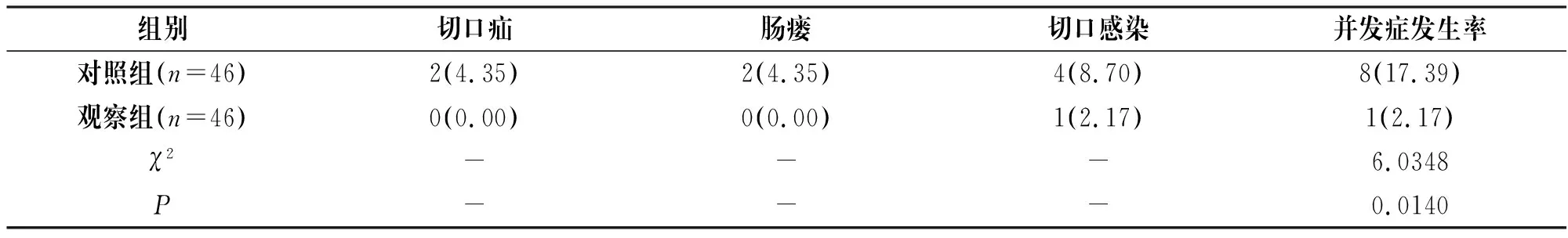
表3 对比两组并发症发生率[n(%)]
3 讨论
肠内容物在肠道中无法正常顺利运行、通过,被称为“肠梗阻”,粘连性肠梗阻是腹部手术患者术后极为常见的一种并发症,具有较高的发病率。目前,临床普遍认为,粘连性肠梗阻的发生与出血、创伤、炎症等有着极为密切的联系,大部分粘连性肠梗阻是由异物、出血、创伤、炎症以及腹腔手术等引起,大部分是慢性不完全性肠梗阻,有极少数急性肠梗阻,一般保守治疗无效,普遍需要实施手术治疗[4~5]。许维等[6]认为:人体腹膜受损之后,炎症介质表达会增加,短期内会释放大量的纤维蛋白原以及纤维蛋白,生成、溶解的平衡遭到破坏,进而引发粘连性肠梗阻。传统手术为开腹手术,创伤性较大,术中出血量较多,干扰了腹腔手术环境,并且腹腔长期性暴露,极易发生腹腔感染等并发症,粘连性肠梗阻术后复发率较高,且患者术后恢复时间较长,痛苦不堪,生活质量明显降低,整体治疗效果较差,现已无法满足临床需求[7]。
本研究显示,观察组手术、首次排气、下床活动、住院时间明显比对照组短(P<0.05);观察组术中出血量、VAS评分、CRP因子水平、并发症发生率显著比对照组低(P<0.05)。本研究结果与刘莉平等[8]研究结果接近,说明腹腔镜肠粘连松解术应用于粘连性肠梗阻治疗中安全、有效。现对腹腔镜肠粘连松解术的优势做出如下分析,腹腔镜肠粘连松解术在腹腔镜的辅助下开展,具有复发率低、安全性高、美容、微创等优点,切口较小,避免腹腔长期性暴露而增加机体炎症反应,另外腹腔镜手术扩大了医生手术视野,提高了手术操作的精准性,减少了术中出血率,腹腔镜肠粘连松解术术中出血量一般在10~20mL,避免对周围正常的组织、脏器造成损伤,患者术后胃肠功能恢复较快,可及早下床活动。腹腔镜肠粘连松解术术中及时处理脓液以及纤维素等分泌物,结合具体情况调整穿刺孔位置,明显缩短了手术时间,安全、有效,一定程度上降低了再粘连率与二次手术率,弥补了传统开腹手术不足,现已得到临床高度认可与赞同,且患者耐受性、接受度较高,逐渐替代了传统开腹手术。腹腔镜手术对于医生操作技术水平要求较高,因此需要医生不断总结经验,提升临床操作技能,尽可能避免医源性损伤[9~10]。CRP是一种重要的炎性标志物,可促进炎症介质产生,监测CRP可帮助医生预测炎性并发症的发生。本文创新之处在于研究了腹腔镜肠粘连松解术对粘连性肠梗阻患者机体炎症反应的影响,结果提示粘连性肠梗阻可有效抑制炎症因子CRP释放,减轻机体炎症反应,可有效预防切口感染等并发症发生。
需要注意的是,腹腔镜肠粘连松解术中应尽量缩短手术时间,观察孔与粘连部位的距离应控制在5cm以上,分离粘连组织时,宁可伤害腹壁,也不能伤害肠管。部分患者存在严重的腹腔感染,在手术实施之前,临床医生应预防性的使用抗生素,进行抗感染治疗,避免炎症扩散,及时治疗腹腔内炎症病变。腹腔镜肠粘连松解术不适用于合并严重腹胀、血流动力学不稳定,合并严重内科疾病(肺心病、冠心病)、严重盆腔炎、腹膜炎患者,这部分患者需实施开腹手术治疗。腹腔镜肠粘连松解术中一般会遇到以下情况需要及时转为开腹手术治疗:粘连组织难以分解或者无法明确病变部位;术中探查腹腔时出现严重的医源性损伤,腹腔中粘连致密,腹腔镜无法对粘连组织进行分解;存在肠穿孔、活动性出血者;由于肿瘤引起的粘连性肠梗阻者。
综上所述,粘连性肠梗阻患者采纳腹腔镜肠粘连松解术治疗,可有效抑制炎症介质释放,缩短治疗时间,减少术后并发症,安全有效,值得临床信赖并将腹腔镜肠粘连松解术进一步推广。
