高流量湿化仪治疗慢性阻塞性肺疾病合并Ⅱ型呼吸衰竭的临床效果
2021-03-09周继红焦小强姚楷南李珏卉李竺宜
张 立 周继红 焦小强 姚楷南 李珏卉 李竺宜
深圳市宝安中医院(集团)肺病科,广东深圳 518100
慢性阻塞性肺疾病(COPD),简称慢阻肺,是一种可预防、可治疗的慢性肺部疾病,其特征是持续不可逆的气流受限[1]。COPD 常伴有慢性支气管炎和肺气肿,并逐渐发展为肺源性心脏病和呼吸衰竭。近年来,对COPD 的治疗,呼吸支持是一项重要措施,鉴于无创呼吸机的舒适度、耐受性及费用问题,高流量湿化治疗仪已逐渐得到推广及应用。高流量湿化治疗仪的舒适度及效果经临床验证得到肯定,其能提高临床疗效并改善患者生活质量。本研究纳入了64 例COPD伴Ⅱ型呼吸衰竭患者,在常规治疗基础上结合高流量湿化通气治疗,比较两种治疗方法在临床的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月~2018年12月在深圳市宝安中医院治疗的64 例COPD 合并Ⅱ型呼吸衰竭患者作为研究对象,本研究经医院医学伦理委员会审批,患者知情同意并签订知情同意书。按照随机方法分为治疗组(32 例)与对照组(32 例)。治疗组中,男19 例,女13 例;年龄33~88 岁,平均(69.8±13.0)岁。对照组中,男16 例,女16 例;年龄46~94 岁,平均(69.4±11.6)岁。两组的性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:符合《慢性阻塞性肺疾病基层诊疗指南》诊疗标准且符合呼吸衰竭诊断标准,患者经检查确诊为COPD 合并呼吸衰竭[2],即动脉血氧分压(PaO2)<60 mmHg,动脉血二氧化碳分压(PaCO2)>50 mmHg。排除标准:①昏迷或无意识者;②自主呼吸弱或不规则者;③血流动力学异常者;④合并重大疾病(恶性肿瘤、心脑血管疾病、肝肾功能异常)者;⑤广泛双侧肺大疱或气胸者;⑥精神交流障碍及依从性差者[3]。
1.2 方法
两组采用传统常规治疗方法,如舒张支气管、解痉平喘、祛痰止咳、针对性使用抗生素等。对照组接受低流量氧气吸入,氧气吸入流速为2 L/min,吸氧时间为24 h。治疗组使用新西兰费雪派克科技公司AIRV O2高流量湿化治疗仪,治疗设定为恒温37℃,流速40 L/min,氧浓度30%,通气治疗疗程24 h。
1.3 观察指标及评价标准
①临床疗效:观察两组氧疗前后的血气分析(PaO2、PaCO2)的水平,以治疗前后的PaCO2下降为有效,无变化或升高为无效,有效率=有效例数/总例数×100.0%。②比较两组治疗后的动脉血气指标水平。
1.4 统计学方法
采用SPSS 17.0 统计学软件进行数据分析,计量资料用均数±标准差(±s)表示,两组间比较采用t 检验;计数资料用率表示,组间比较采用χ2检验,以P<0.05 为差异有统计学意义。
2 结果
2.1 两组治疗效果的比较
治疗后治疗组的有效率为87.50%,无效率为12.50%,对照组的有效率为62.50%,无效率为37.50%,治疗组的有效率高于对照组,差异有统计学意义(P<0.05)。
2.2 两组治疗前后血气分析水平的比较
两组治疗前PaO2、PaCO2值比较,差异无统计学意义(P>0.05);两组治疗24 h 后的PaO2值高于治疗前,两组治疗24 h 后的PaCO2值低于治疗前。治疗组治疗后的PaCO2值低于对照组(P<0.05),治疗组治疗24 h 后的PaO2值与对照组比较,差异无统计学意义(P>0.05)(表1)。
表1 两组治疗前后PaO2、PaCO2 水平的比较(mmHg,±s)
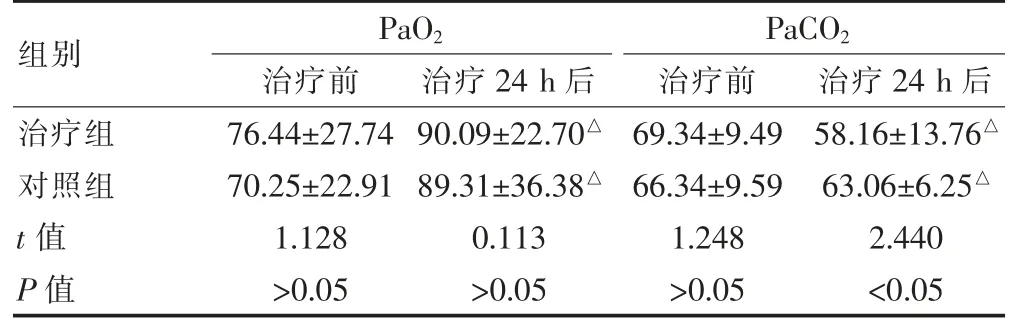
表1 两组治疗前后PaO2、PaCO2 水平的比较(mmHg,±s)
与本组治疗前比较,△P<0.05
组别PaO2治疗前治疗24 h 后PaCO2治疗前治疗24 h 后治疗组对照组t 值P 值76.44±27.74 70.25±22.91 1.128>0.05 90.09±22.70△89.31±36.38△0.113>0.05 69.34±9.49 66.34±9.59 1.248>0.05 58.16±13.76△63.06±6.25△2.440<0.05
3 讨论
COPD 是一种常见、可预防和治疗的疾病,以持续呼吸症状和气流受限为特征,由于明显暴露有毒颗粒或气体引起的气道和/或肺泡异常所致。持续呼吸症状主要是咳嗽、咳痰、气喘,即慢性炎症表现。慢性炎症导致气道结构改变、小气道狭窄、肺实质破坏,COPD的主要特点是持续不可逆的气流受限,这与气道和肺组织对有害气体和微粒(如烟、灰尘)的慢性炎症反应增加有关。COPD 常伴有慢性支气管炎、肺气肿,由于其不可逆的气流受限,若不及早加予干预,该病逐渐发展为肺心病和呼吸衰竭。在COPD 急性加重期,患者咳嗽增多,痰量增加,甚至出现发热和气喘加重,甚至病情恶化。在疾病急性加重期间,多数由于感染引起,而感染加重时常发生呼吸循坏衰竭,甚至出现PaCO2急剧升高,而出现肺性脑病,这危及生命。对于Ⅱ型呼吸衰竭治疗,除常规舒张支气管、解痉平喘、抗感染、祛痰等治疗外,氧疗通气是一项极其重要措施。目前,氧疗通气治疗主要有鼻导管低流量吸氧、文丘里面罩吸氧、无创呼吸机、有创呼吸机、高流量湿化治疗仪等,而这些氧疗方式各有优劣。鼻导管吸氧尽管非常简便舒适,但当氧流量过高时,未能理想湿化干冷气体造成患者鼻腔黏膜干燥、黏膜出血、额窦疼痛等不适[4],且无法精确控制流量;尽管选择面罩氧气浓度,可适当增加流量,但会增加无效呼吸腔,且不同类型面罩中氧气浓度稳定性和二氧化碳重复吸收率是不同的[5]。有创呼吸机辅助通气主要针对气管插管患者,无创呼吸机对于意识清醒患者疗效明确,可有效改善患者心肺功能及生活质量[6],但其舒适度较差[7],高流量湿化治疗仪不需要密封鼻塞导管,直接经鼻输入经过加热加湿混合呼吸气体,且气体流速高于患者吸气流速峰值,并能精确控制氧气浓度。这是一种舒适、有效且无创呼吸治疗方法,高流量湿化治疗仪通气不同于传统低流量氧气疗法,可准确选择氧气浓度,控制吸入气体温度和湿度,氧浓度调节不受吸氧流速影响,并有诸如气道正压支持优势[8]。高流湿化治疗仪可有效减少无效腔,产生持续气道正压,去除上呼吸道中呼出空气,并增加肺泡通气,该功能可部分替代无创呼吸机,即鼻腔高流量吸氧可提供低水平气道正压[9]。最佳湿度可使痰液保持流动,使痰液向上移动并离开呼吸道,可降低呼吸道感染的风险,提高患者舒适度和耐受性,此优于面罩氧气疗法,并降低治疗成本,减少医务人员护理时间,有利于肺泡复张,促进氧气弥散,增加呼气末容积[10],抵消内源性呼气末正压,减少呼吸功耗。目前,高流量湿化治疗仪使用已从最初新生儿急性呼吸窘迫综合征扩展到COPD、成人急性呼吸衰竭、哮喘、急性肺水肿和急性心力衰竭多种疾病[11]。
本研究结果显示,治疗组的PaCO2下降有效率为87.50%,高于对照组的62.50%(P<0.05)。两组的PaO2比较,差异无统计学意义(P>0.05);治疗组氧疗后的PaCO2值优于对照组(P<0.05),提示高流量湿化治疗仪能有效地降低COPD 伴Ⅱ型呼吸衰竭患者PaCO2。主要是因为肺纤毛正常防御廓清功能必要条件是呼吸道内温度保持37℃,湿度保持95%~100%。而干燥冷空气刺激呼吸道黏膜并影响纤毛摆动,使痰液无法排出,阻塞气道,气道陷闭,从而引起PaCO2升高,氧合指数降低,肺部感染难以控制,当接近人体温度空气氧气混合气体进入体内时,它可激活纤毛在气道黏膜上运动,并帮助排出气道分泌物[12]。鼻导管氧流量>6 L/min 时,干冷气流无法达到理想加湿效果,导致患者不适,包括额窦疼痛,鼻黏膜干燥甚至出血[13]。而本研究使用的高流量湿化治疗仪有加温加湿功能,对吸入气体精准加温加湿,优于传统鼻导管吸氧[14]。由于鼻高流量湿化治疗仪气体流速超过人体主动吸入最大气体流速,因此它可在一定程度上保持较低气道正压水平[11],持续正气道压力防止小气道塌陷并保持小气道开放,这更有利于二氧化碳排放。此外,学者发现高流量湿化治疗仪在改善血氧分压和血氧饱和度方面比无创呼吸机有一定优势,但在控制呼吸频率方面比无创呼吸机辅助通气略差[15],故高流量湿化仪可部分替代无创呼吸机,其舒适度优于无创呼吸机。
综上所述,对于COPD 合并Ⅱ型呼吸衰竭患者,可使用高流量湿化治疗呼吸辅助支持,为患者提供舒适而令人满意治疗,有效降低PaCO2,值得临床推广应用。
