分析对比无痛胃镜电凝切除术与内镜下电凝切除术治疗增生性胃息肉效果
2021-03-09鲁蓉
鲁 蓉
(江苏省泰州市兴化市第五人民医院 江苏 泰州 225700)
近些年来,由于社会的进步发展,人们的生活水平得到了一定程度的提升,从而使人们的饮食结构以及生活习惯发生了一些变化,在这样的情况下,人们患上胃肠道疾病的概率也随之增加,胃肠道疾病会对患者的工作以及日常生活造成一定的影响[1]。增生性胃息肉病变多见于直肠以及结肠,是指胃肠黏膜增生而形成的增生性病变,由于此疾病具有癌变的风险,因此当出现相关症状时,应当立即就医诊治,及早发现及早治疗,通过此方式来降低癌变的风险。有相关研究报道指出,胃肠粘膜增生会诱发增生性胃息肉样病变,在以往,对于增生性胃息肉样病变的常用治疗方法为内镜下电凝切除术,此治疗术操作较为简单,但是胃息肉切除的深度变化不易掌握。而无痛胃镜电凝切除术是近些年来开始应用于复杂性以及发病率较高疾病的治疗中的一种手术[2]。本文为了深入探究无痛胃镜电凝切除术与内镜下电凝切除术治疗增生性胃息肉的效果对比,选取了2019年10月—2020年10月期间在我院收治的60例增生性胃息肉患者作为主要研究对象,总结如下。
1 资料与方法
1.1 一般资料
该项研究中的病例资料均为近段时间内在本院就诊的增生性胃息肉患者,共60例,研究时间介于2019年10月—2020年10月之间,按照数字随机法分成两组,各30例。其中对照组共有男18例,女12例,患者年龄为35~75岁,均值为(52.35±6.34)岁;观察组共有男17例,女13例,患者年龄为36~76岁,均值为(53.15±6.16)岁。本次研究中的纳入病例的临床资料均完整,且患者及其家属均知情,并签署同意书者。患者资料经过对比无显著差异(P>0.05),有可比性。
纳入标准:均符合增生性胃息肉的诊断标准[3],临床资料完整,患者及其家属均知情,并签署同意书者。排除标准:(1)存在凝血功能障碍的患者;(2)精神疾患者;(3)存在内镜检查禁忌症的患者;(4)合并严重心、肝、肾功能障碍患者。
1.2 治疗方法
对照组患者使用内镜下电凝切除术进行治疗,具体的操作方式为:在内镜下观察并且确定胃肠道内部息肉样病变的形状大小以及具体位置,使用高频电刀在距胃肠息肉样病变2 ml的部位切除息肉,切除的深度应当至胃黏膜的下层部位,当切除胃肠道息肉样的病变部位之后,对创伤面采取有效的止血措施。
观察组予以无痛胃镜电凝切除术治疗,具体内容如下:术前,对所有患者进行常规的心电图、凝血功能和血常规检查;术前12 h,结肠息肉患者禁食,饮水;术前指导患者口服复方聚乙二醇电解质散或乳果糖口服溶液进行肠道准备,剂量为复方聚乙二醇电解质散3袋/次或乳果糖口服溶液2瓶(100 ml/瓶)/次;与患者积极交流,了解患者的病情和需求,向患者将接受书治疗的流程、注意事项和风险事件等,对患者进行心理疏导,消除患者的紧张、不安和恐惧等消极情绪。术中调节高频点发生器的电切参数为40 w,电凝参数为40 w,将消化内镜插入回肠末端或回盲部,退镜发现息肉后,采取圈套器由活检孔插入,将内镜圈套器与息肉保持相应距离,直至可通过旋转镜身或转换体位,将息肉套住后将其切除;较大创面者用钛夹缝合创面,观察1分钟后若未出现出血情况,放置纱布将标本吸出或使用活检钳将息肉和内镜一同退出,最后送至病理检查。术后,结肠息肉患者术后使用防止出血药和补液治疗。
1.3 评价标准
(1)观察并且对比在手术治疗之后两组患者的CD3+、白细胞介素-8、免疫球蛋白G以及白细胞介素-6等指标的变化情况。
(2)对两组患者的手术指标及术后疼痛情况进行记录并比较。手术指标包括2组的手术时间及术中出血量,疼痛情况采用VAS评分法进行评估,评分越高代表患者的疼痛感越强烈。
1.4 统计学分析
数据经SPSS19.0软件分析,计量、计数资料分别经t、χ2检验,P<0.05则表示差异有统计学意义。
2 结果
2.1 手术治疗后2组患者免疫指标以及炎症因子变化情况对比
经比较可知,在手术治疗之后,观察组患者的CD3+、白细胞介素-8、免疫球蛋白G以及白细胞介素-6等指标的变化情况均明显优于对照组,以上2组指标的统计学分析结果提示组间具备明显差距(P<0.05)。详细对比结果如表1所示。
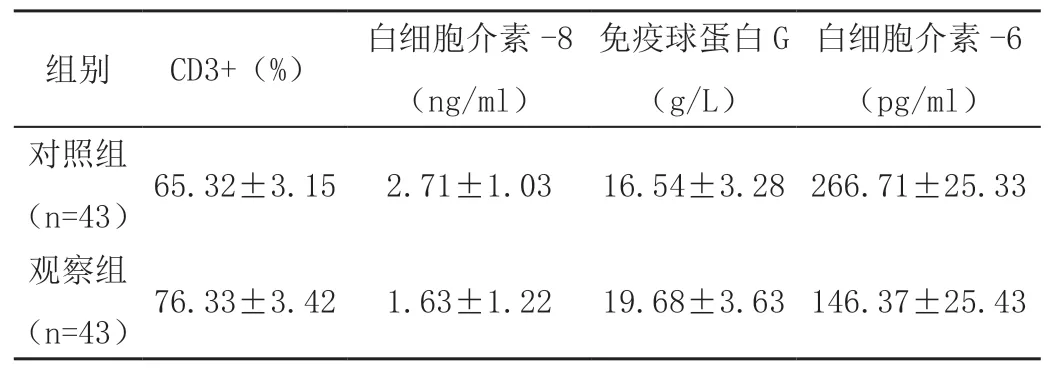
表1 治疗后两组患者免疫指标以及炎症因子变化情况(x-±s)
2.2 两组患者的各项手术指标及疼痛评分比较
经比较可知,观察组患者的手术时间明显短于对照组,同时其术中出血量及VAS评分均明显更低,详见表2,以上2组指标的统计学分析结果提示组间具备明显差距(P<0.05)。

表2 对比两组患者的各项手术指标及疼痛评分
3 讨论
增生性胃息肉属于临床消化内科常见疾病,近些年来,由于人们的生活水平的提高,饮食结构、饮食习惯以及生活作息习惯均发生了一定的变化,从而造成人们患上胃肠道疾病的概率随之提高[4]。增生性胃息肉一种发病率较高的临床疾病。具体指的是在胃肠道的黏膜中出现增生,继而产生局限性的隆起或是突出,最终在胃肠道内部形成肿物,常见的发病部位为结肠以及直肠。增生性胃息肉具有潜在的癌变风险,因此主要的治疗方式为手术切除。通常临床上对于增生性胃息肉的常用手术为内镜下电凝切除术,但是此种手术在切除息肉样病变部位时,医生难以明确切除深度,假如深度过深,将会导致病患在手术结束后出现并发症,如:穿孔、感染以及出血等[5]。
近年来,无痛胃镜电凝切除术在临床上的应用范围越来越广。无痛胃镜可直接进入人体内进行检查,具有成像清晰、观察直观等优点。在无痛胃镜电凝切除术中,高频电发生器可产生电切、电凝和凝切混合这三种电流,其中电切电流在通电时,在单位面积中的电流密度较大,可瞬间达到高温,进而蒸发局部组织水分,促使其坏死,进而达到切割效果;同时电凝电流在通电时,可促使局部蛋白凝固并变性,具有较好的止血效果[6-7]。无痛胃镜电凝切除术应用于增生性胃息肉的临床治疗中,具有创伤小、易接受和操作简单等特点,其中无痛胃镜是通过麻醉、镇痛药物对患者的中枢神经进行抵制,便于高频电凝电切除术的顺利完成。丙泊酚是无痛消化内镜下高频电凝电切除术的常用麻醉药物之一,可明显减少患者在治疗过程中的不适症状,并降低了医生的操作难度,从而快速准确地完成治疗[8]。
综上所述,相较于内镜下电凝切除术,使用无痛胃镜电凝切除术对增生性胃息肉患者进行治疗的效果较为理想,值得推广。
