行为改变措施联合健康教育应用于2 型糖尿病合并脑梗死患者的效果
2021-03-09童忆婷王惠萍陈华英
童忆婷,王惠萍,陈华英
联勤保障部队900 医院莆田医疗区神经内科,福建莆田 351100
脑梗死(CI)是由于脑部血管血液循环障碍导致的局限性脑部受损疾病, 对患者的肢体功能以及认知能力均造成直接影响[1-2]。 2 型糖尿病(T2DM)属于老年常见慢性病、基础病,是诱发多种疾病的主要疾病因素,能够对患者全身造成疾病损伤, 导致患者血管健康度持续下降,从而进一步增加T2DM 患者同时合并其他心脑血管疾病的概率[3-4]。临床多项研究表明,如果T2DM+CI 患者没有认识到主观意识及行为在其中的作用,掌握疾病控制知识,将难以改变其依从现状,病情也会反复进展[5-6]。 鉴于此,选择该院2019 年1 月—2020 年1月收治的100 例T2DM+CI 患者进行行为改变措施+健康教育效果研究,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的100 例T2DM+CI 患者进行行为改变措施+健康教育效果研究, 将T2DM+CI 患者分为对照组(50 例)和观察组(50 例)。 对照组,男22 例,女28例;年龄65~78 岁,平均(72.03±0.19)岁;T2DM 病程1.2~6.7 年,平均(3.81±0.12)年;CI 发病时间3~8 d,平均(5.12±0.27)d;学历:小学13 例,初中24 例,高中10例,专科及以上3 例。 观察组,男23 例,女27 例;年龄65~78 岁,平均(72.10±0.18)岁;T2DM 病程1.3~6.8 年,平均(3.82±0.13)年;CI 发病时间4~8 d,平均(5.13±0.26)d;学历:小学14 例,初中24 例,高中10 例,专科及以上2例。 两组T2DM+CI 患者基线资料差异无统计学意义(P>0.05),具有可比性。
纳入标准: ①符合 《中国老年糖尿病诊疗指南(2021 年版)》《中国脑梗死诊治指南》 相关疾病诊断指南; ②所有T2DM+CI 患者均知情同意措施+健康教育效果研究内容; ③T2DM+CI 患者资料信息完整;④T2DM+CI 患者具有研究依从能力。
排除标准: ①癌症患者; ②阿尔茨海默病者;③T2DM+CI 患者资料缺失者; ④合并其他心脑血管疾病者;⑤精神疾病者。
1.2 方法
对照组T2DM+CI 患者接受传统健康教育模式:①干预人员为T2DM+CI 患者发放该院相关知识宣讲手册,让其自行观看。 ②干预人员在为T2DM+CI 患者实施胰岛素、血糖监测、院中检查等干预措施时,随机进行健康教育宣讲。③T2DM+CI 患者出院前,由干预人员对其实施固定健康教育流程,叮嘱T2DM+CI 患者注意饮食,定期到该院接受检查。
观察组T2DM+CI 患者在对照组基础上接受行为改变措施+健康教育模式: 改变措施:(1) 干预人员对T2DM+CI 患者的生活习惯进行评估,掌握T2DM+CI 患者的不良生活习惯,确定具体的行为改变方向,具体如下:①作息时间:每日休息7 h(±1 h),每日4~5 餐(少食多餐);②饮食控制:每日摄入热量30 kcal(±2 kcal),碳水化合物:脂肪:蛋白质:其他=50:30:15:5,禁烟禁酒;③运动内容:餐后1 h 才可以进行各项运动,以30 min/d为宜,活动2~3 次/d;运动期间要严格控制心率<170-年龄;④用药知识:常用降糖药物及注意事项;⑤病情监测:让T2DM+CI 患者掌握相关疾病的常见症状,具有一定病情判断能力, 并且可以正确使用胰岛素血糖测试仪。 (2)对T2DM+CI 患者实施行为改变措施,主要依靠健康教育模式让T2DM+CI 患者接受相关内容。 (3)定期对T2DM+CI 患者的行为情况进行评估,寻找干预措施中的不足点,调整干预计划。(4)定期到T2DM+CI 患者家中进行随访,延伸干预模式开展的实效性,更好地发挥其干预效果。
健康教育模式:①公众号宣讲:干预人员利用该院的公众号将糖尿病、 脑梗死等相关知识制作成健康教育短视频,通过微信公众号进行宣讲,及时更新健康教育知识,方便T2DM+CI 患者学习。 ②微信群交流:干预人员利用微信公众号对T2DM+CI 患者实施线上健康教育干预措施, 让干预人员与患者之间互动交流更加方便,能够对T2DM+CI 患者的干预依从情况进行远程监控。 ③知识讲座:干预人员定期召开相关知识讲座,让T2DM+CI 患者进行面对面的交流,总结行为改变情况,鼓励T2DM+CI 患者去坚持相关干预措施,既能够发挥其健康知识宣讲作用,也能够对T2DM+CI 患者的干预依从行为进行积极回应, 提升其干预期间的自我效能。 ④积分制鼓励:为T2DM+CI 患者发放依从行为调查表,并结合T2DM+CI 患者朋友圈打卡情况,调动其依从效能。
1.3 观察指标
血糖控制健康知识评分: ①饮食知识; ②用药知识;③生活知识。 由行为改变措施+健康教育效果研究人员为T2DM+CI 患者发放《血糖控制健康知识调查量表》,包括上述3 项,每项0~5 分,每答对1 道题目则获得1 分。
自我效能行为能力评分:①疾病治疗信心;②疾病依从主动性。由行为改变措施+健康教育效果研究人员为T2DM+CI 患者发放《自我效能行为能力评分量表》,包括上述2 项,效能高3 分,效能一般2 分,效能低1 分。
血糖指标:①空腹血糖;②餐后2 h 血糖;③糖化血红蛋白。 由行为改变措施+健康教育效果研究人员统计T2DM+CI 患者干预后的血糖指标。
NIHSS 评分:由行为改变措施+健康教育效果研究人员发放美国国立卫生研究院卒中量表(NIHSS),评估T2DM+CI 患者认知状况。
ADL 评分:由行为改变措施+健康教育效果研究人员发放日常生活能力量表(ADL)评估T2DM+CI 患者独立生活能力。
满意度:不满意<3 分、一般3~5 分、较为满意6~8分、满意9~10 分、满意度>6 分。 由行为改变措施+健康教育效果研究人员为T2DM+CI 患者发放《行为改变措施+健康教育效果研究满意度调查表(0~10 分)》。 满意度=(较为满意例数+满意例数)/总例数×100.00%。
1.4 统计方法
采用SPSS 24.0 统计学软件进行数据分析,计量资料以(±s)表示,组间差异比较采用t 检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验。 P<0.05 为差异有统计学意义。
2 结果
2.1 两组血糖控制健康知识评分对比
干预后, 观察组患者血糖控制健康知识评分高于对照组,差异有统计学意义(P<0.05)。 见表1。
表1 干预后两组患者血糖控制健康知识评分对比[(±s),分]

表1 干预后两组患者血糖控制健康知识评分对比[(±s),分]
组别 饮食知识 用药知识 生活知识对照组(n=50)观察组(n=50)t 值P 值3.21±0.11 4.36±0.01 73.621<0.05 3.01±0.36 4.61±0.11 30.055<0.05 3.33±0.71 4.54±0.31 11.044<0.05
2.2 两组患者自我效能行为能力评分对比
干预后, 观察组患者自我效能行为能力评分高于对照组,差异有统计学意义(P<0.05)。 见表2。
表2 干预后两组患者自我效能行为能力评分对比[(±s),分]
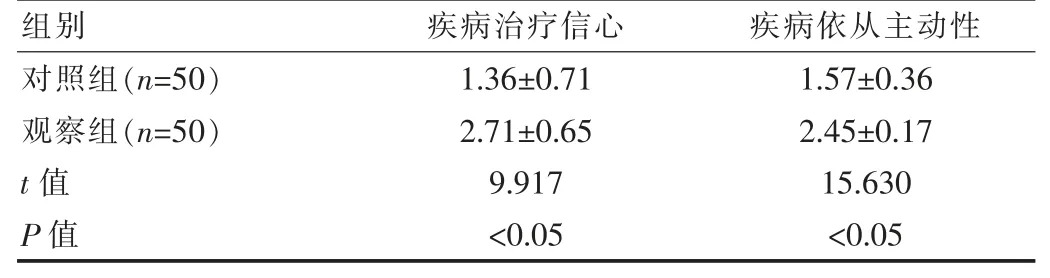
表2 干预后两组患者自我效能行为能力评分对比[(±s),分]
组别疾病治疗信心 疾病依从主动性对照组(n=50)观察组(n=50)t 值P 值1.36±0.71 2.71±0.65 9.917<0.05 1.57±0.36 2.45±0.17 15.630<0.05
2.3 两组患者血糖指标对比
干预后,观察组患者血糖指标低于对照组,差异有统计学意义(P<0.05)。 见表3、表4。
表3 干预前两组患者血糖指标对比(±s)
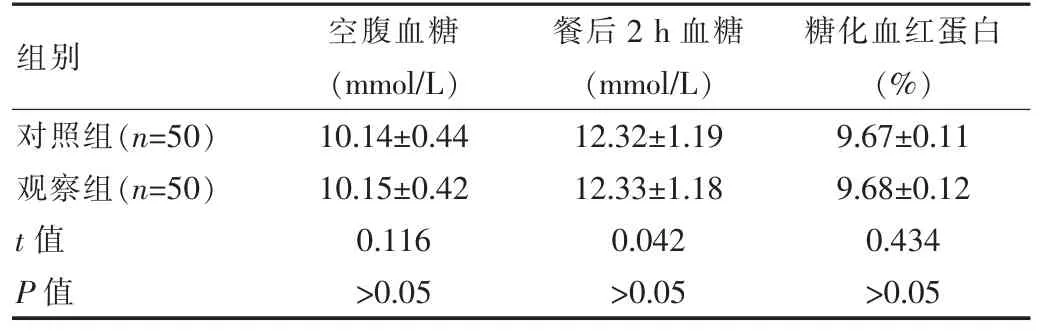
表3 干预前两组患者血糖指标对比(±s)
组别 空腹血糖(mmol/L)餐后2 h 血糖(mmol/L)糖化血红蛋白(%)对照组(n=50)观察组(n=50)t 值P 值10.14±0.44 10.15±0.42 0.116>0.05 12.32±1.19 12.33±1.18 0.042>0.05 9.67±0.11 9.68±0.12 0.434>0.05
表4 干预后两组患者血糖指标对比(±s)

表4 干预后两组患者血糖指标对比(±s)
组别 空腹血糖(mmol/L)餐后2 h 血糖(mmol/L)糖化血红蛋白(%)对照组(n=50)观察组(n=50)t 值P 值8.15±1.41 6.15±1.32 7.322<0.05 9.12±1.33 7.11±1.21 7.904<0.05 8.15±0.31 7.13±0.14 21.204<0.05
2.4 两组患者NIHSS 评分对比
干预后,观察组患者NIHSS 评分低于对照组,差异有统计学意义(P<0.05)。 见表5。
表5 两组患者NIHSS 评分对比[(±s),分]

表5 两组患者NIHSS 评分对比[(±s),分]
组别干预前 干预后对照组(n=50)观察组(n=50)t 值P 值8.51±1.12 8.52±1.01 0.047>0.05 12.11±0.47 9.13±0.58 28.226<0.05
2.5 两组患者ADL 评分对比
干预后,观察组患者ADL 评分高于对照组,差异有统计学意义(P<0.05)。 见表6。
表6 两组患者ADL 评分对比[(±s),分]

表6 两组患者ADL 评分对比[(±s),分]
组别对照组(n=50)观察组(n=50)t 值P 值干预前 干预后40.15±0.14 40.16±0.15 0.345>0.05 44.71±0.11 49.12±0.09 219.406<0.05
2.6 两组患者满意度对比
干预后,观察组患者满意度高于对照组,差异有统计学意义(P<0.05)。 见表7。
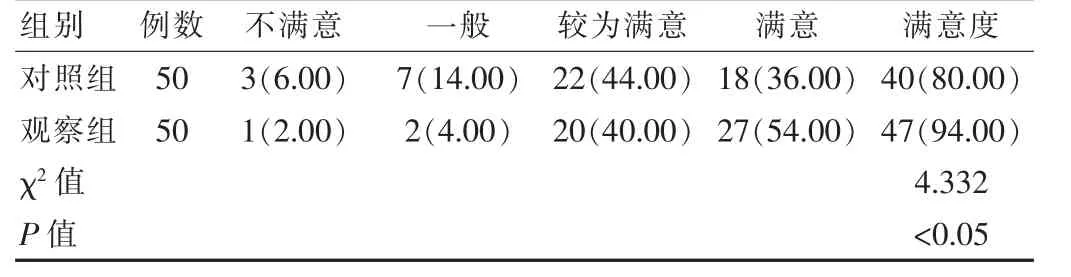
表7 两组患者满意度对比[n(%)]
3 讨论
临床调查研究认为,T2DM 患者身体健康基础差,同时存在不良饮食习惯,血液黏稠度高,血管脆性大,相比于其他疾病患者更容易患上CI 疾病,因此T2DM+CI 是十分常见的合并症[7-8]。 T2DM 与CI 在发病机制等多个方面存在一定的共性,患者生活习惯、饮食习惯等多方面存在高度的重合性,依从性普遍较差[9-10]。传统健康教育措施对患者生活干预性不足, 患者接受健康教育后其行为改变情况有限[11-12]。 行为改变措施+健康教育能够针对患者的不良行为进行重点健康教育, 纠正患者不良行为,并且教育强度内容得到显著提升,干预效果更为明显[13-15]。 研究中,观察组患者接受行为改变措施+健康教育干预后,患者在血糖控制健康知识评分中饮食知识(4.36±0.01)分、用药知识(4.61±0.11)分、生活知识(4.54±0.31)分均明显高于对照组,患者疾病治疗信心(2.71±0.65)分、疾病依从主动性(2.45±0.17)分均优于对照组(P<0.05),且治疗后血糖指标改善情况均优于对照组(P<0.05),究其原因表示行为改变措施+健康教育联合应用后,对患者的生活进行积极干预,改变其不良行为,提高其治疗期间的自我效能,使其拥有健康的生活方式, 降低不同风险对糖尿病以及脑梗死的治疗效果的影响, 患者的独立生活能力以及认知水平更高。 所以观察组T2DM+CI 患者最终满意度能够达到94.00%。
综上所述,T2DM+CI 患者接受行为改变措施+健康教育干预后能够更好地依从干预措施, 提升健康知识水平,改善不良行为,提高独立生活能力与干预满意度。
