分析胰岛素(皮下注射)对妊娠期糖尿病患者血糖控制效果及妊娠结局的改善
2021-03-09陈桂芳
陈桂芳
江苏省兴化市妇幼保健院产科,江苏兴化 225700
妊娠期糖尿病(gestational diabetes mellitus,GDM)是女性妊娠后因糖脂代谢异常引起的疾病, 研究发现GDM 患者再次妊娠时复发率在33%~69%,且若血糖水平控制不佳其后代出现糖尿病、 肥胖等代谢综合征的风险亦可增加, 此外若妊娠期血糖水平控制不理想会导致胎儿出现血糖升高、胰岛素分娩过多等情况,影响妊娠结局,因此在GDM 确诊后需即刻采取有效措施治疗[1]。 胰岛素是控制糖尿病的常见药物,其控制血糖效果较其他降糖药物理想, 随着临床对该项疾病研究的深入,发现胰岛素皮下注射治疗可提高GDM 患者血糖控制效果,为深入了解其治疗价值,该文选取2016 年1月—2020 年4 月收治的90 例妊娠期糖尿病患者进行研究。 现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的90 例妊娠期糖尿病患者,按双盲法分为两组,每组45 例。 观察组年龄25~36 岁,平均(30.25±4.25)岁;孕周34~40 周,平均(37.69±2.11)周;30 例初产妇、15 例经产妇。 对照组年龄25~36 岁,平均(30.28±4.14)岁;孕周35~40 周,平均(37.72±2.14)周;31 例初产妇、14 例经产妇。 两组一般资料对比,差异无统计学意义(P>0.05),具有可比性。 该研究上报医院伦理委员会获得审批。 诊断标准:参考《妇产科学》诊断。
1.2 纳入与排除标准
纳入标准:①年龄>20 岁者;②药物适应证者;③认知功能正常者;④单胎妊娠者;⑤家属知情并自愿参与该次研究者[2]。 排除标准:①临床资料不完善者;②合并妊娠高血压或其他疾病者;③自愿退出该次研究者[3]
1.3 方法
对照组给予饮食和运动疗法,具体操作如下:①饮食疗法:医师根据患者孕周、体质量合理计算其每日需摄入热量、蛋白质,并结合患者饮食喜好制订合理饮食方案,确保每日摄入的饮食可满足胎儿、孕妇需求,且不会出现能量过剩等情况;肥胖者每日摄入热量<126 kJ/kg,体质量正常者每日摄入热量<147 kJ/kg,总热量的25%左右为脂肪,20%左右为蛋白质,55%左右为碳水化合物。 ②运动疗法:运动量、强度需以患者体质量、孕周为主,每日训练时间在15~30 min 内,且每周需进行3 次以上运动;为避免运动过程中出现异常情况,在运动过程中需由家属陪同, 一旦发现异常协助其及时停止并入院进行治疗[4]。
观察组在对照组基础上采用皮下注射胰岛素,选择诺和灵R(国药准字S20191007)持续皮下注射治疗,将每日所需注射剂量均分为两份, 其中一份进行基础泵注,另外一份在三餐前进行追加治疗,在治疗过程中密切监测其血糖水平, 并根据血糖变化合理调整药物剂量;妊娠周期>30 周,所需胰岛素为0.8 IU/kg;妊娠周期在30~35 周者,所需胰岛素为1.0 IU/kg。
1.4 观察指标
临床疗效:根据血糖水平、临床症状判定疗效,标准: 临床症状消失且血糖水平维持在正常范围内 (显效);临床症状改善且血糖水平接近正常范围(有效);未达到上述标准(无效),临床总有效率=(显效例数+有效例数)/总例数×100.00%[5]。
监测FPG、2 hPG、HbA1c 水平, 并记录血糖达标时间[6]。
记录两组不良妊娠结局发生率。
记录新生儿不良事件发生率。
1.5 统计方法
采用SPSS 23.0 统计学软件进行数据分析,计量资料采用(±s)表示,进行t 检验;计数资料采用[n(%)]表示,进行χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
观察组临床疗效(95.56%)高于对照组(80.00%),差异有统计学意义(P<0.05)。 见表1。
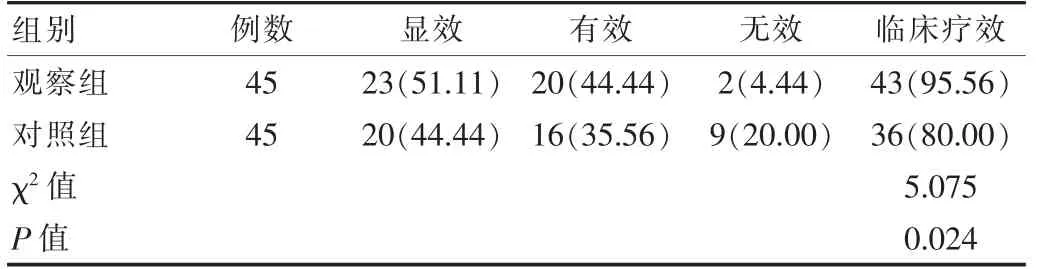
表1 两组患者临床疗效对比[n(%)]
2.2 两组临床指标比较
治疗前两组FPG、2 hPG、HbA1c 对比,差异无统计学意义(P>0.05),治疗后观察组FPG、2 hPG、HbA1c 低于对照组,血糖达标时间短于对照组,差异有统计学意义(P<0.05)。 见表2。
表2 两组患者临床指标对比(±s)

表2 两组患者临床指标对比(±s)
组别时间FPG(mmol/L)2 hPG(mmol/L)HbA1c(%)血糖达标时间(d)观察组(n=45)3.62±0.62对照组(n=45)治疗前治疗后治疗前治疗后4.22±0.61 t 治疗前对比值P 治疗前对比值t 治疗后对比值P 治疗后对比值9.21±1.04 4.53±0.71 9.22±1.05 5.51±0.62 0.045 0.964 6.974<0.001 15.19±2.85 6.07±1.11 15.22±2.82 7.42±1.05 0.050 0.960 5.927<0.001 8.18±1.19 5.39±0.82 8.17±1.16 6.73±0.71 0.040 0.967 8.287<0.001 4.627<0.001
2.3 两组不良妊娠结局发生率比较
观察组不良妊娠结局发生率为13.33%, 对照组不良妊娠结局发生率为40.00%, 组间对比差异有统计学意义(P<0.05)。 见表3。

表3 两组患者不良妊娠结局发生率对比
2.4 两组新生儿不良事件发生率比较
观察组新生儿不良事件发生率为8.89%,对照组新生儿不良事件发生率为28.89%, 组间对比差异有统计学意义(P<0.05)。 见表4。

表4 两组新生儿不良事件发生率对比
3 讨论
GDM 多见于妊娠中晚期, 若妊娠期未将血糖水平控制在合理范围内,不仅可继发高渗昏迷、酮症酸中毒等,亦可引起流产、死产等不良妊娠结局[7]。 研究发现,随着妊娠周期的增加,为满足胎儿生长发育需求,机体所需营养物质在增加, 而从母体获得的葡萄糖为胎儿获取能量主要来源, 因此若在妊娠期间孕妇补充糖分不合理便会出现高血糖等情况,因此GDM 不仅会影响孕妇, 亦可影响胎儿生长发育鉴于此需采取科学措施干预[8-9]。
既往治疗GDM 多选择饮食、运动干预方案,通过合理控制饮食摄入量、 运动量可减少饮食对血糖的影响,而适量运动会增加机体对胰岛素抵抗能力,但长期应用发现常规干预所需时间长、效果不理想,因此需在常规治疗措施上采取药物治疗, 该研究以胰岛素为研究对象,经对比发现观察组临床疗效(95.56%)高于对照组(80.00%),不良妊娠结局(13.33%)低于对照组(40.00%)(P<0.05),由此可见胰岛素在控制血糖中可行性较常规治疗高,分析:胰岛素是胰腺中的胰岛β 细胞受到内源性和外源性物质刺激时分泌的一种蛋白质激素。 胰岛素是体内唯一能降低血糖的激素, 还能促进糖原、脂肪和蛋白质的合成[10-12]。 人胰岛素是通过基因重组技术生产的胰岛素药物, 其结构和功能与天然胰岛素相同。 对于妊娠糖尿病患者, 皮下注射胰岛素不仅能促进组织细胞对葡萄糖的摄取和利用, 还能促进糖原的合成,降低机体血糖水平,同时抑制糖异生;其次,它可以促进脂肪酸的合成和脂肪的储存,避免大量的脂肪分解,还可以促进氨基酸进入细胞,增加蛋白质的合成[13-15]。 其次经皮下注射治疗可从多方面控制血糖,继而达到控制血糖水平,缩短血糖达标时间的目的,但当患者出现分娩征兆时需停止使用, 在产程过程中患者因体力消耗大、进食少等导致其血糖波动较大,极易出现低血糖,此时停用胰岛素可有效预防低血糖,但需每间隔1~2 h 测量1 次血糖水平,一旦发现异常需及时干预[16-18]。
综上所述,胰岛素(皮下注射)在控制妊娠糖尿病患者病情中极具优势, 亦可改善妊娠结局及新生儿结局, 值得借鉴及参考, 但基于该研究纳入样本数量较少,通过研究对比无法规避研究偏畸性,鉴于此后期需优化研究设计方案,通过多指标、大数据对比为临床提供参考。
