KAP 护理模式结合个体化饮食结构调整对慢性阻塞性肺疾病伴2 型糖尿病患者病情控制及应对方式、疾病进展恐惧的影响
2021-03-09姜亭亭余惠琴
姜亭亭,余惠琴
1.厦门医学院附属第二医院呼吸内科一病区,福建厦门 361021;2.厦门医学院护理学系,福建厦门 361023
慢性阻塞性肺疾病(COPD)和2 型糖尿病均是临床十分常见的慢性疾病, 目前认为COPD 的发生可导致肺功能减退, 急性感染后容易使血糖水平应激性增高,促进糖尿病的发生与发展[1-3]。 2 型糖尿病进展时肺脏也是常见受损的靶器官, 会降低患者肺功能, 因此COPD 常与2 型糖尿病并发,并加重对肺功能的损害[4]。目前对COPD 伴2 型糖尿病患者而言,尚无根治手段,采取科学的护理帮助患者更好地应对疾病, 对积极控制病情进展具有重要意义[5]。 COPD 伴2 型糖尿病患者普遍存在对疾病认识不足、缺乏健康信念、存在不良行为习惯等问题, 应对疾病的能力差, 疾病进展恐惧增加,尤其在饮食行为上对糖尿病病情有重要影响,常规护理下的饮食护理缺乏个体化、针对性,遵医嘱机械式护理对患者健康信念、行为变化关注程度也不足,整体干预效果有限[6]。 为探索更有效的护理方式,该研究将KAP 护理模式结合个体化饮食结构调整用于2019 年4月—2021 年3 月收治的COPD 伴2 型糖尿病患者92例患者中,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的COPD 伴2 型糖尿病患者92 例为研究对象,随机数表法分为对照组与观察组,各46例。对照组中男42 例,女4 例;年龄51~70 岁,平均(63.82±5.49)岁;COPD 病程2~12 年,平均(6.34±1.86)年;2 型糖尿病病程1~10 年,平均(5.19±1.53)年;文化程度:小学10 例,初中至高中29 例,大专以上7 例。 观察组中男41 例,女5 例;年龄53~69 岁,平均(63.51±5.26)岁;COPD 病程2~13 年,平均(6.49±1.73)年;2 型糖尿病病程1~12 年,平均(5.34±1.38)年;文化程度:小学11 例,初中至高中27 例,大专以上8 例。 该研究经医院伦理委员会批准,两组性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:符合《慢性阻塞性肺疾病基层诊疗指南(2018 年)》[7]和《中国2 型糖尿病防治指南(2017 年版)》[8]中的诊断标准, 确诊为COPD 伴2 型糖尿病;COPD 处于稳定期,无严重2 型糖尿病相关并发症;具有正常的认知、沟通能力;签署知情同意书。
排除标准:合并精神疾病者;COPD 急性加重期者;1 型糖尿病者;合并心肝肾等器官功能障碍者;合并恶性肿瘤者;合并肺结核、哮喘等其他呼吸系统疾病者;合并严重感染性疾病者;合并严重心脑血管疾病者;合并严重心理疾病者;无法自理生活者。
1.2 方法
对照组采用常规护理。 护士予以患者统一的健康宣教,为其介绍COPD 和2 型糖尿病病因、发病机制、危害、治疗方法、预防控制等知识,发放健康手册,为患者提供用药指导,强调遵医嘱用药的重要性,并嘱咐其合理饮食、适当运动,提供饮食、运动上的建议,教会患者正确监测血糖,指导其定期进行血糖监测,若出现血糖异常或呼吸功能等方面的异常情况,及时返院复诊,护士定期对患者进行随访,每周1 次电话随访,1 次/月上门或门诊随访,提供进一步的指导与教育,持续随访观察3 个月。
观察组在对照组基础上加KAP 护理模式结合个体化饮食结构调整。 (1)KAP 护理模式: ①组建KAP 小组:由主治医生、护士长、专科护士组建小组,所有成员均接受专业知识培训, 护理人员熟练掌握COPD 伴2型糖尿病的护理方法, 同时制订知信行调查问卷对患者进行综合调查,了解其疾病认知、健康信念及行为习惯情况,便于后续护理的开展。 ②认知干预:根据患者年龄、文化程度、理解能力等,以发放手册、一对一讲解、集中授课、播放视频、公众号推送文章等方式为患者介绍COPD 和2 型糖尿病的病因、发病机制、治疗方法、预防措施等知识,及时为其解疑答惑,在宣教和患者自主学习之后了解其相关知识掌握情况, 针对薄弱点进行再教育,同时重点强调合理饮食、戒烟戒酒、积极锻炼、 遵医嘱用药等健康行为的重要性。 ③信念干预:COPD 伴2 型糖尿病患者受到两种慢性疾病的困扰,容易出现消极等负面情绪,导致健康信念低下,容易出现不遵医行为,影响病情控制效果,护士通过沟通交流帮助患者疏导情绪, 情绪稳定后让其观看不配合护理治疗导致病情发展严重的相关案例视频, 然后介绍病情控制良好的相关成功案例, 通过这种反差让其了解到遵医嘱、坚持健康行为的重要性,帮助患者建立健康信念,定期组织病友交流会,让态度积极、行为良好的患者分享自身感受、心路历程、经验,进一步强化其健康信念。 ④行为干预:指导患者合理饮食,饮食上参照个体化饮食结构调整;指导患者遵医嘱用药,为患者介绍用药方法、剂量、疗程及相关不良反应等,强调禁止擅自加减剂量、停用药物或增加疗程;指导患者学会正确检测血糖的方法并定期监测血糖, 检测血糖后做好记录,若出现异常及时返院复查;指导患者坚持锻炼,呼吸康复锻炼上包括缩唇呼吸、腹式呼吸、呼吸康复操等,身体锻炼上可选择太极拳、散步等运动,运动量、运动强度遵循从小至大的原则,以运动后不出现疲劳感、呼吸困难为宜。 (2)个体化饮食结构调整:①收集患者病情情况、饮食习惯等信息,综合评估后制订个体化饮食方案。②参照患者身高、体质量、日常活动强度明确每日所需总热量,在营养均衡原则下计算类食物、主食、水果、蔬菜、油脂、鱼肉等食物的交换份,再根据患者饮食习惯设计符合口味喜好的食谱。 ③为患者发放限油限盐用具和制订的个体化食谱, 教会其使用等值食品交换表,掌握灵活的饮食制作和分餐方法,使之能根据等值食品交换表及自身习惯爱好自由选择食物,合理进行配餐。 ④指导患者选择富含纤维素、升糖指数低的食物,少食多餐,禁忌辛辣刺激、高糖高脂高盐食物,加强日常保健,避免吃保健食品、补药,规律作息,避免过度劳累、熬夜,戒烟戒酒。 以上护理干预同样持续3 个月,患者院外干预通过电话、门诊等方式进行。
1.3 观察指标
①观察评估两组患者干预3 个月后血糖控制达标率及COPD 控制率。糖化血红蛋白<6.5%为血糖控制达标;咳嗽、喘息明显减轻,呼吸困难分级降至1 级以下,肺部啰音减轻, 血气检查显示CO2分压降低至45 mmHg 以下,为COPD 病情控制。 ②评价两组患者干预前、干预3 个月后的应对方式,采用医学应对方式问卷(MCMQ)[9]评价,该量表有积极面对(8 个条目)、回避(7 个条目)、屈服(5 个条目)3 个维度,各条目计分1~4 分,得分越高说明越倾向该应对方式。 ③评价两组患者干预前、干预3 个月后的疾病进展恐惧情绪,采用疾病进展恐惧简化量表(FoP-Q-SF)[10]评价,该量表包括生理健康、社会家庭2 个维度,共12 个条目,各条目采用Likert 5 级评分法计分1~5 分,得分越低提示疾病进展恐惧情绪越轻。
1.4 统计方法
采用SPSS 22.0 统计学软件分析数据,计量资料用(±s)表示,比较采用t 检验;计数资料采用频数或率(%)表示,比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者血糖控制达标率及COPD 控制率对比
观察组血糖控制达标率及COPD 控制率均较对照组高,差异有统计学意义(P<0.05),见表1。
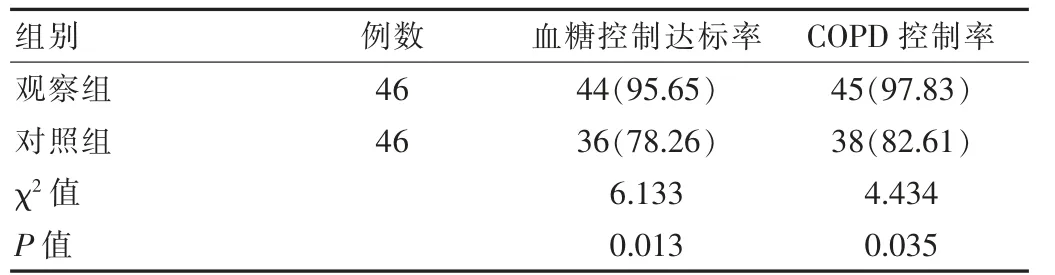
表1 两组患者血糖控制达标率及COPD 控制率对比[n(%)]
2.2 两组患者应对方式评分对比
干预前,两组应对方式评分对比,差异无统计学意义(P>0.05);观察组干预后积极面对评分较对照组高,屈服、 回避评分较对照组低, 差异有统计学意义 (P<0.05),见表2。
表2 两组应对方式评分对比[(±s),分]

表2 两组应对方式评分对比[(±s),分]
注:与干预前相比,aP<0.05
组别观察组(n=46)对照组(n=46)t 值P 值积极面对干预前 干预后回避干预前 干预后15.83±2.34 15.96±2.18 0.276 0.783(25.49±1.76)a(20.75±1.92)a 12.343<0.001 22.64±3.08 22.59±2.73 0.082 0.935(13.98±2.51)a(17.64±2.85)a 6.536<0.001屈服干预前 干预后14.73±1.98 14.34±2.36 0.859 0.393(7.89±1.24)a(9.53±1.58)a 5.538<0.001
2.3 两组患者恐惧情绪变化对比
干预前,两组疾病进展恐惧评分对比,差异无统计学意义(P>0.05); 观察组干预后上述评分均低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组患者恐惧情绪评分对比[(±s),分]

表3 两组患者恐惧情绪评分对比[(±s),分]
注:与干预前相比,*P<0.05
组别生理健康干预前 干预后社会家庭干预前 干预后观察组(n=46)对照组(n=46)t 值P 值18.64±2.95 18.31±3.06 0.527 0.600(10.72±2.18)*(12.97±1.86)*5.325<0.001 15.93±2.57 15.79±2.61 0.259 0.796(8.87±1.42)*(11.95±1.98)*8.573<0.001
3 讨论
COPD 伴2 型糖尿病患者经规范的治疗后基本都能有效改善症状、控制病情,但由于病情相对更复杂,日常生活中影响因素较多,许多患者存在不遵医用药、不合理饮食、吸烟等不健康生活行为,不仅会影响病情控制效果, 甚至两种疾病形成恶性循环, 加重病情进展,影响预后[11-12]。COPD 伴2 型糖尿病患者还常因疾病影响、对疾病认知低下或应对疾病的能力低下等,存在明显的负面情绪,表现出明显的疾病进展恐惧,容易导致其消极应对疾病,最终限制病情控制效果[13]。 因此针对COPD 伴2 型糖尿病患者不仅要予以有效的治疗,采取科学的护理策略帮助其提高知识、信念,改善健康行为,提高应对方式,缓解疾病进展恐惧,也具有重要意义。
COPD 伴2 型糖尿病的常规护理主要围绕疾病展开,对患者康复信念、健康行为、疾病进展恐惧等方面的重视程度不足,导致整体干预效果并不理想[14]。 KAP护理模式是帮助患者改善健康相关行为的一种常用护理模式,其强调获取知识、形成信念、产生行为3 个阶段是人的行为转变过程, 帮助患者获取知识并建立积极面对疾病的态度和战胜疾病的信念, 才能有效促进其行为转变[15-16]。 个体化饮食结构调整则是一种饮食干预模式,在临床也有所涉及,其强调重视患者的个体差异, 针对其病情、 饮食习惯等进行个体化饮食结构调整, 在满足患者饮食习惯的基础上保证患者均能够合理饮食,降低饮食对病情的影响[17-18]。 KAP 护理模式与个体化饮食结构调整均能弥补部分常规护理的缺点,为探索更全面、 有效的干预手段, 该研究将之联合应用,并与常规护理的干预效果相比,结果显示观察组血糖控制达标率及COPD 控制率均较对照组高(P<0.05),积极面对评分较对照组高,屈服、回避评分较对照组低(P<0.05),疾病进展恐惧评分明显低于对照组(P<0.05)。究其原因在于KAP 护理模式采取发放手册、 一对一讲解、集中授课、播放视频等多形式进行宣教,能保证患者均能有效接收相关知识,提高认知,在认知提高的同时帮助患者建立和强化健康信念, 并予以行为上的干预与指导,有助于让患者更好地改变不良行为习惯,坚持遵医用药、合理饮食、坚持锻炼、定期监测血糖等健康行为,最终避免不良行为对病情控制造成的影响,同时饮食作为影响2 型糖尿病的主要因素之一,对COPD也有一定影响, 结合个体化饮食结构调整能保证饮食个体化的同时进一步强化患者饮食行为上的转变效果,根据其本身饮食结构去调整也利于依从性的提高,最终有效提高病情控制效果。 患者认知提高、明确自身存在的不良行为习惯和应坚持的健康行为后, 能有效提高其应对疾病的信心,改善应对方式,也能缓解疾病进展恐惧感。
综上所述,KAP 护理模式结合个体化饮食结构调整有助于COPD 伴2 型糖尿病患者病情控制, 也能纠正其应对方式,减轻疾病进展恐惧。
