糖皮质激素用于急性重症胰腺炎疗效的系统评价
2021-03-07王晨,张玫
王 晨,张 玫
(首都医科大学宣武医院消化科,北京 100053)
急性胰腺炎(acute pancreatitis,AP)是消化内科较为常见的急腹症。急性重症胰腺炎(severe acute pancreatitis,SAP)早期可激活炎症细胞释放炎症介质,由于机体抗炎能力和炎症介质的失控释放,触发瀑布样级联反应,进一步发展为全身炎症反应综合征(systemic inflammatory response syndrome,SIRS),其增加了持续性器官功能衰竭的风险[1-2];机体过度的代偿性抗炎反应可能导致免疫抑制,进一步继发感染[2-4]。荟萃研究结果表明,器官衰竭和胰腺坏死、感染是AP患者死亡的决定因素[5]。因此,早期有效地控制SIRS有利于缓解病情,改善预后。糖皮质激素是具有强大的非特异性抗炎作用的甾体类激素,临床常用于各种炎症反应性疾病的治疗。近年来,一些动物模型研究证实了糖皮质激素对于SAP的治疗作用[6-7],但糖皮质激素治疗是否能缩短SAP患者的病程、减少并发症、降低死亡率,目前仍缺乏高质量研究证据支持。因此,本研究收集了关于应用糖皮质激素治疗SAP的随机对照试验(randomized controlled trials,RCT),对其疗效及预后进行荟萃分析(Meta分析)。
1 资料与方法
1.1 纳入与排除标准
纳入标准:(1)研究设计为RCT,无论是否使用盲法;(2)研究对象符合SAP诊断标准;(3)研究组患者在常规治疗基础上使用糖皮质激素治疗,对照组患者单纯使用常规治疗;(4)主要结局指标包括腹痛缓解时间、血淀粉酶恢复时间、SIRS评分(入院后第1、5日)、急性生理学和慢性健康状况评价Ⅱ(acute physiology and chronic health evaluation Ⅱ,APACHEⅡ)评分(入院后第1、5日)、住院时间、并发症发生率和死亡率,对两组主要结局指标有详细的介绍;(5)文献为英文或中文文献。
排除标准:(1)非RCT研究;(2)重复发表的文献;(3)联合用药研究(研究组为糖皮质激素联合其他药物);(4)动物研究、病例报告、综述和Meta分析文献;(5)无法获取全文的文献。
1.2 文献检索策略
以“severe acute pancreatitis” OR “acute pancreatitis” OR “SAP” AND “Glucocorticoids” OR “glucocorticoid” OR“GC”OR “corticosteroid” OR“dexamethasone” OR “hydrocortisone” OR “prednisone” OR “prednisolone” OR “methylprednisolone”为英文检索词,以“急性重症胰腺炎”或“急性胰腺炎”和“糖皮质激素”或“皮质类固醇”或“地塞米松”或“氢化可的松”或“泼尼松”或“泼尼松龙”或“甲基强的松龙”为中文检索词,检索PubMed、Medline、Cochrane图书馆、EMBase数据库、中文科技期刊数据库(VIP)、中国期刊全文数据库(CNKI)和万方学术期刊全文数据库,检索时间均为2007年1月1日至2020年9月1日。
1.3 数据提取与方法学质量评价
由2名评价者分别独立检索国内外数据库发表的文献,进行资料提取和方法学质量评价,并交叉核对研究结果,若意见不一致,则进行讨论或咨询第三方意见。提取的内容包括:第一作者姓名、文献发表时间、研究纳入的病例数、用药剂量、干预措施和主要结局指标。采用改良Jadad评分量表进行文献质量评价,1~3分为低质量文献,4~7分为高质量文献。
1.4 统计学方法
所有的统计分析均使用RevMan 5.3统计软件进行。计数资料采用相对危险度(OR)为疗效分析统计量;计量资料采用均值差(MD)表示,各效应量均计算95%置信区间(CI)。采用χ2检验分析各纳入研究结果间的异质性。当研究间无统计学异质性(P>0.01,I2<50%)时,采用固定效应模型进行分析;当研究间存在统计学异质性(P<0.01,I2>50%)时,首先分析异质性来源,处理后仍无法消除异质性者,采用随机效应模型进行分析。P<0.05表示差异有统计学意义。
2 结果
2.1 文献检索结果与纳入文献的基本特征
初步检索共获得文献910篇,通过阅读题目和摘要剔除852篇,进一步阅读全文,最终纳入12篇文献[8-19];涉及1 119例SAP患者,其中研究组患者559例,对照组患者560例。纳入文献的基本特征见表1。
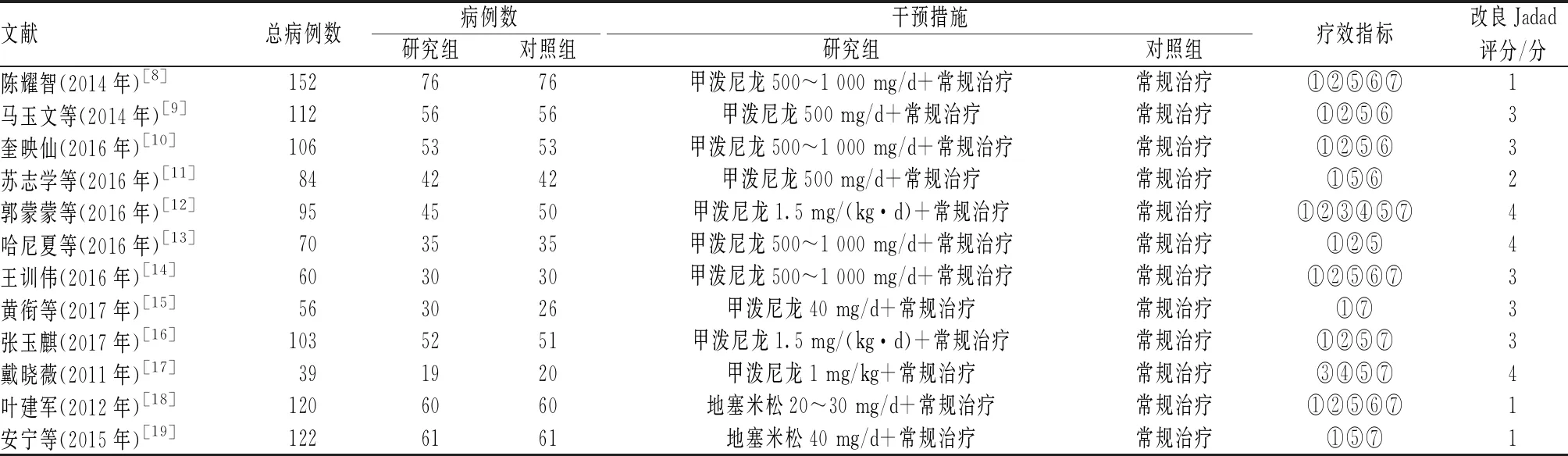
表1 纳入文献的基本特征
2.2 Meta分析
2.2.1 腹痛缓解时间:11篇文献[8-16,18-19]对腹痛缓解时间进行了统计分析,其中研究组患者540例,对照组患者540例。各研究效应量存在异质性(I2=98%,P<0.001),故采用随机效应模型。Meta分析结果显示,两组患者腹痛缓解时间比较,差异有统计学意义(MD=-2.03,95%CI=-2.94~-1.13,P<0.000 1),可认为研究组患者腹痛缓解时间较对照组明显缩短,见图1。
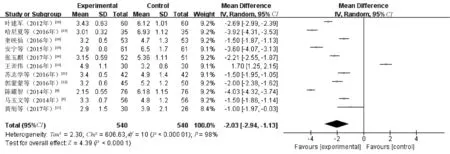
图1 两组患者腹痛缓解时间比较的Meta分析森林图
2.2.2 血淀粉酶恢复时间:8篇文献[8-10,12-14,16,18]对血淀粉酶恢复时间进行了统计分析,其中研究组患者407例,对照组患者411例。各研究效应量存在异质性(I2=94%,P<0.001),故采用随机效应模型。Meta分析结果显示,两组患者血淀粉酶恢复时间比较,差异有统计学意义(MD=-2.44,95%CI=-3.40~-1.48,P<0.000 01),可认为研究组患者血淀粉酶恢复时间明显短于对照组,见图2。
2.2.3 SIRS评分变化:2篇文献[12,17]对SIRS评分(第1、5日)进行了统计分析,其中研究组患者64例,对照组患者70例。各研究效应量存在异质性(I2=92%,P=0.000 3),故采用随机效应模型。Meta分析结果显示,两组患者SIRS评分变化比较,差异无统计学意义(MD=-0.05,95%CI=-0.94~0.84,P=0.92),尚不能认为研究组患者SIRS评分的改善情况优于对照组,见图3。
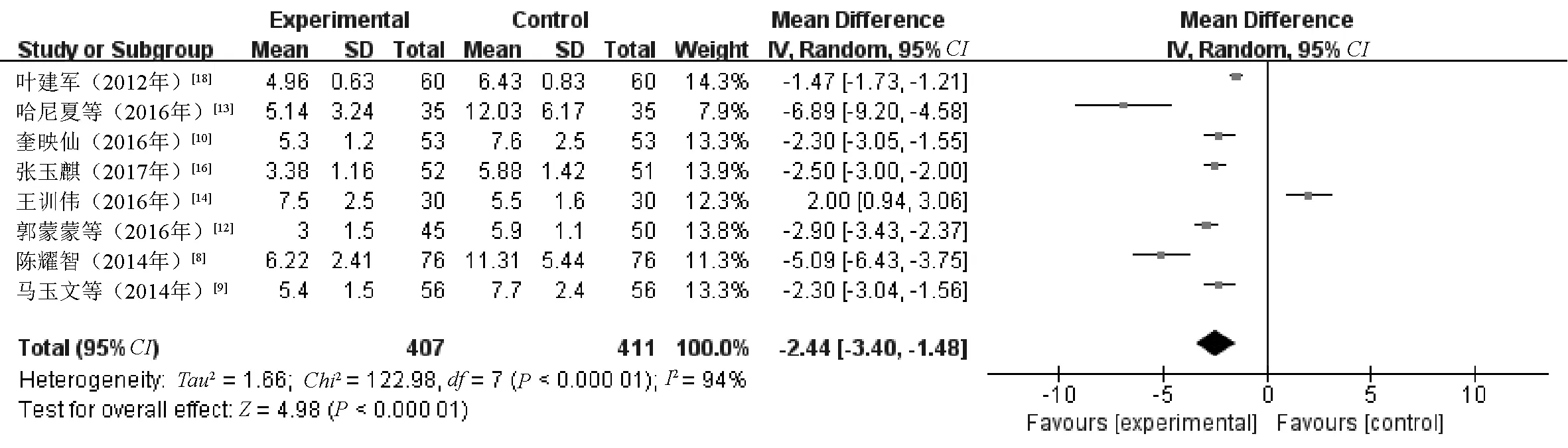
图2 两组患者血淀粉酶恢复时间比较的Meta分析森林图
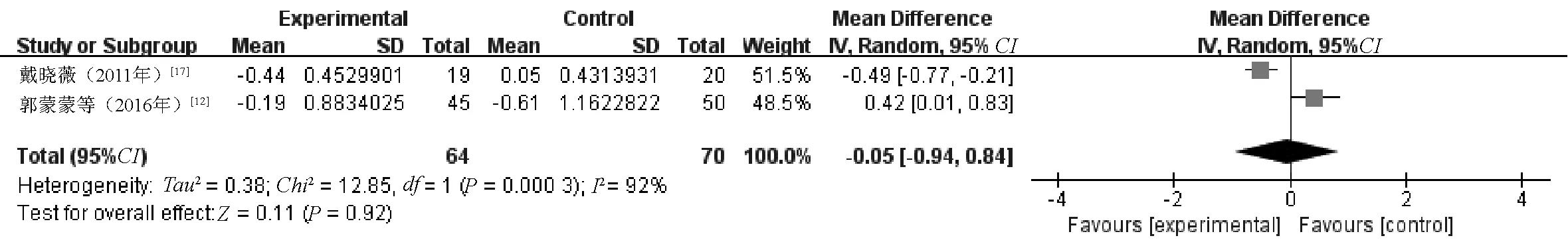
图3 两组患者SIRS评分变化比较的Meta分析森林图
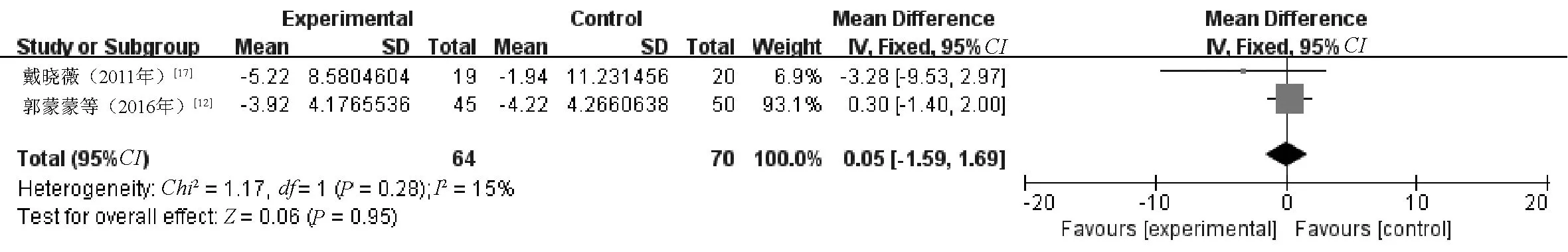
图4 两组患者APACHEⅡ评分变化比较的Meta分析森林图
2.2.4 APACHEⅡ评分变化:2篇文献[12,17]对APACHEⅡ评分(第1、5日)进行了统计分析,其中研究组患者64例,对照组患者70例。各研究效应量不存在异质性(I2=15%,P=0.28),故采用固定效应模型。Meta分析结果显示,两组患者APACHEⅡ评分变化比较,差异无统计学意义(MD=0.05,95%CI=-1.59~1.69,P=0.95),尚不能认为研究组患者APACHEⅡ评分改善情况优于对照组,见图4。
2.2.5 住院时间:11篇文献[8-14,16-19]对住院时间进行了统计分析,其中研究组患者529例,对照组患者534例。各研究效应量存在异质性(I2=98%,P<0.000 1),故采用随机效应模型。Meta分析结果显示,两组患者的住院时间比较,差异有统计学意义(MD=-7.83,95%CI=-12.02~-3.64,P=0.002),可认为研究组患者的住院时间明显短于对照组,见图5。
2.2.6 并发症发生率:6篇文献[8-11,14,18]对并发症发生率进行了统计分析,其中研究组患者317例,对照组患者317例。各研究效应量存在异质性(I2=57%,P=0.04),删除异质性较大的文献后,各研究间不存在异质性(I2=0%;P=0.60),故采用固定效应模型。Meta分析结果显示,两组患者的并发症发生率比较,差异有统计学意义(OR=0.16,95%CI=0.09~0.27,P<0.000 01),可认为研究组患者的并发症发生率明显低于对照组,见图6。

图5 两组患者住院时间比较的Meta分析森林图
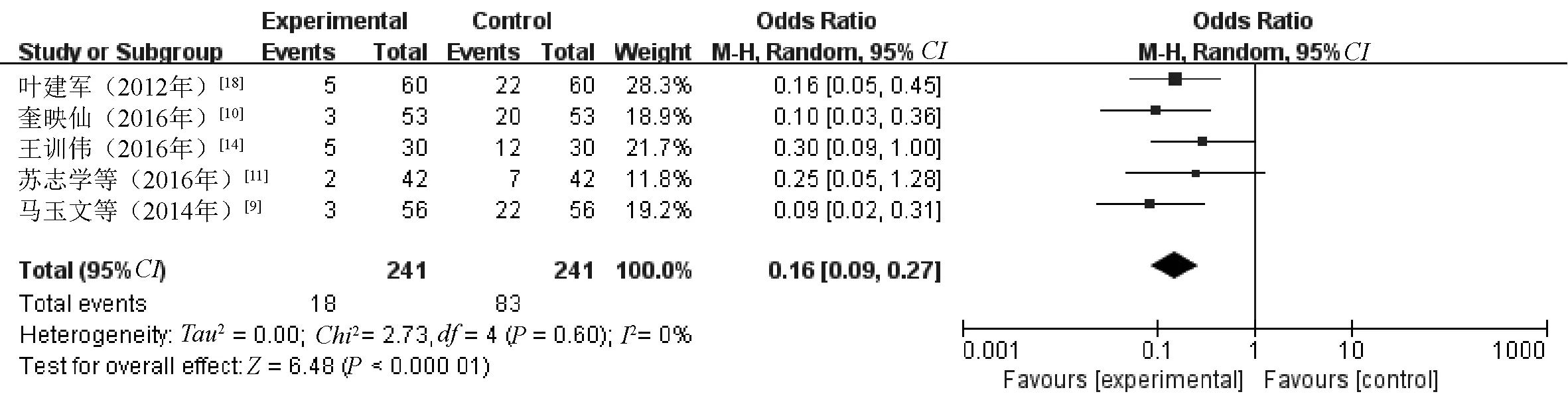
图6 两组患者并发症发生率比较的Meta分析森林图
2.2.7 死亡率:6篇文献[8,12,14,16-17,19]对死亡率进行了统计分析,其中研究组患者283例,对照组患者288例。各研究效应量不存在异质性(I2=0%,P=0.56),故采用固定效应模型。Meta分析结果显示,两组患者的死亡率比较,差异有统计学意义(OR=0.16,95%CI=0.07~0.38,P<0.000 1),可认为研究组患者的死亡率明显低于对照组,见图7。
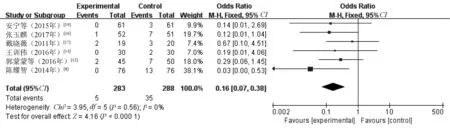
图7 两组患者死亡率比较的Meta分析森林图
3 讨论
近年来,AP发病率有升高趋势。根据亚特兰大标准,可基于病情严重程度将AP分为轻度AP(mild acute pancreatitis,MAP)、中重度AP(moderately severe acute pancreatitis,MSAP)和SAP[20]。临床上,大多数患者,尤其是轻症患者的病程具有自限性,但20%~30%的患者进展迅速,病情凶险,SAP的死亡率可达36%~50%[21]。近年来,炎症反应及免疫调节在SAP发病中的作用已引起人们的关注。在SAP早期,胰腺发生损伤时可释放许多炎症介质,如氧自由基、前列腺素和白三烯等,这些炎症介质触发瀑布样级联反应,引发SIRS,引起全身多脏器损害,进而导致并发症发生甚至死亡。如何有效地抑制SIRS的发展,阻止器官衰竭的发生,已成为当下研究的热点。1952年,糖皮质激素作为一种非特异性抗炎药在AP治疗中的疗效首次被报道[22]。在SAP的治疗中,糖皮质激素可以通过抑制炎症介质的合成和释放,发挥改善微循环、防治弥散性血管内凝血、清除氧自由基和减轻内毒素反应等多方面的作用,从而抑制炎症反应,缓解病情,改善SAP患者的预后[23]。根据《糖皮质激素类药物临床应用指导原则》[24],在SAP患者中,若出现肾上腺功能减退、氧合指标恶化、休克难以纠正,考虑炎症反应较重者,可早期、短期使用糖皮质激素。
本研究结果提示,使用糖皮质激素联合常规治疗的研究组患者的腹痛缓解时间、血淀粉酶恢复时间、住院时间、并发症发生率及死亡率均明显优于单纯使用常规治疗的对照组患者,与之前的荟萃分析结果相似[25]。患者入院后第5日与入院时的SIRS评分、APACHEⅡ评分变化情况,两组比较,差异均无统计学意义(P>0.05)。其原因可能为:(1)纳入的文献中仅有2篇文献分析了SIRS评分、APACHEⅡ评分,样本量较少;(2)SIRS评分、APACHEⅡ评分受到个体差异的影响较大,可能对结果造成一定影响。
目前,对于糖皮质激素治疗SAP的剂量和时间尚未达成共识。董瑞等[26]经研究发现,在SAP大鼠模型中,与小剂量组相比,应用大剂量地塞米松后,SAP大鼠白细胞介素6、一氧化氮及脂质过氧化物等炎症指标水平明显降低,平均生存时间延长。有研究还发现,使用高剂量氢化可的松会使AP动物模型的死亡率升高,这可能是由于使用高剂量激素引起了继发感染[27]。本研究纳入文献发现,大剂量、小剂量糖皮质激素治疗均对SAP病情有一定的缓解,但因样本量小,评价指标不全,无法进一步行亚组分析。
应用糖皮质激素可引起一系列不良反应,如诱发或加重感染、诱发或加重消化性溃疡(甚至消化道出血或穿孔)、医源性库欣综合征以及高血压等,其严重程度与用药剂量、时间成正比[24]。本研究纳入的文献中,仅有1篇文献有相关描述,其研究发现仅小部分患者用药后出现轻度头晕、头痛和一过性高血压等不良反应,经对症处理后缓解,无严重不良反应发生。对于大剂量激素的使用是否会增加SAP患者消化道出血及感染等严重不良反应的发生概率,仍需进一步研究。
本研究仍存在一定局限性:(1)经检索最终获得的文献均为国内研究的中文文献,Meta分析结果的外推性受限;(2)虽然所有的研究都是RCT,但均未采用盲法,缺乏高质量文献;(3)对于糖皮质激素相关并发症未做详细描述,糖皮质激素应用的安全性有待进一步研究;(4)国内相关临床研究质量控制并不能保证完全一致,部分临床结局分析存在异质性。
综上所述,本次Meta分析结果显示,早期应用糖皮质激素治疗有助于缓解SAP病情,改善预后。但仍需开展更高质量、大样本的随机、双盲对照研究,以证明糖皮质激素治疗SAP的临床有效性和安全性。
