早期护理干预对急诊创伤患者小腿肌间静脉血栓的预防作用
2021-03-04湛孝蓉周瑜吴静
湛孝蓉 周瑜 吴静
小腿肌间静脉血栓[1]是一种周围型深静脉血栓,常独立发生于小腿腓肠肌、比目鱼肌静脉丛。肌间静脉血栓常无明显临床症状,往往不易引起重视,但由于原发因素持续存在,加之得不到及时有效的治疗,易发展成至股腘静脉、髂静脉血栓,甚至发生肺栓塞[2]。随着高频超声的临床应用,下肢静脉血栓,尤其是无症状性肌间静脉血栓检出率明显上升[3],且结合D-二聚体(D-dimer)及相关造影检查,其准确率达91.1%。根据血栓形成Virchow三因素,血液高凝状态、血流淤滞、血管壁损伤,急诊创伤,如交通事故、坠落跌伤、机械损伤等致伤患者,更是急性血栓形成高发人群。因此,对于急诊创伤患者,早期采取护理干预对预防下肢深静脉血栓,对疾病预后有明确意义[4]。但甚少有报道提及急诊创伤患者及肌间静脉血栓的预防措施,尤其是护理干预措施。笔者总结常州市武进人民医院急诊科2021年1月至2021年6月收治的222例急诊创伤患者,分析采取不同下肢肌间静脉血栓护理措施及相关疗效。
临床资料与方法
一、一般资料
纳入标准:(1)急诊创伤患者,创伤类型为脑外伤、外伤性骨折、胸腹部闭合伤、其他损伤等。(2)评估损伤严重度评分(ISS)>50分[5]。(3)年龄≥14 岁,性别不限。(4)认知功能正常,能配合医护人员治疗及护理。(5)了解参加此次研究利弊,自愿参加并签署知情同意书。排除标准:(1)合并血液系统疾病或凝血功能异常者。(2)已有或既往有深静脉血栓病史者。(3)严重心源性、肾源性下肢肿胀者。收集2021年1月至2021年6月常州市武进人民医院急诊科接诊收治的急诊创伤住院患者的临床资料。在知情同意前提下随机分配并纳入加强护理组与对照组。本研究通过常州市武进人民医院医学伦理文员会批准通过(2021-SR-010),患者均签署知情同意书。
2021年1月至2021年6月常州市武进人民医院急诊中心共收治住院1 186例急诊创伤住院患者,根据纳入和排除标准,最终纳入222例,其中男性127例,女性95例;年龄14~95岁,平均(54.12±18.04)岁。根据知情同意原则分为加强护理组和对照组:加强护理组82例,其中男性51例,女性31例;年龄15~94岁,平均(51.24±18.22)岁。对照组140例,其中男性76例,女性64例;年龄14~95岁,平均(55.81±17.86)岁。两组患者在性别、年龄、创伤类型、创伤严重度评分、Caprini评分等资料差异无统计学意义(P>0.05),具有可比性。见表1。
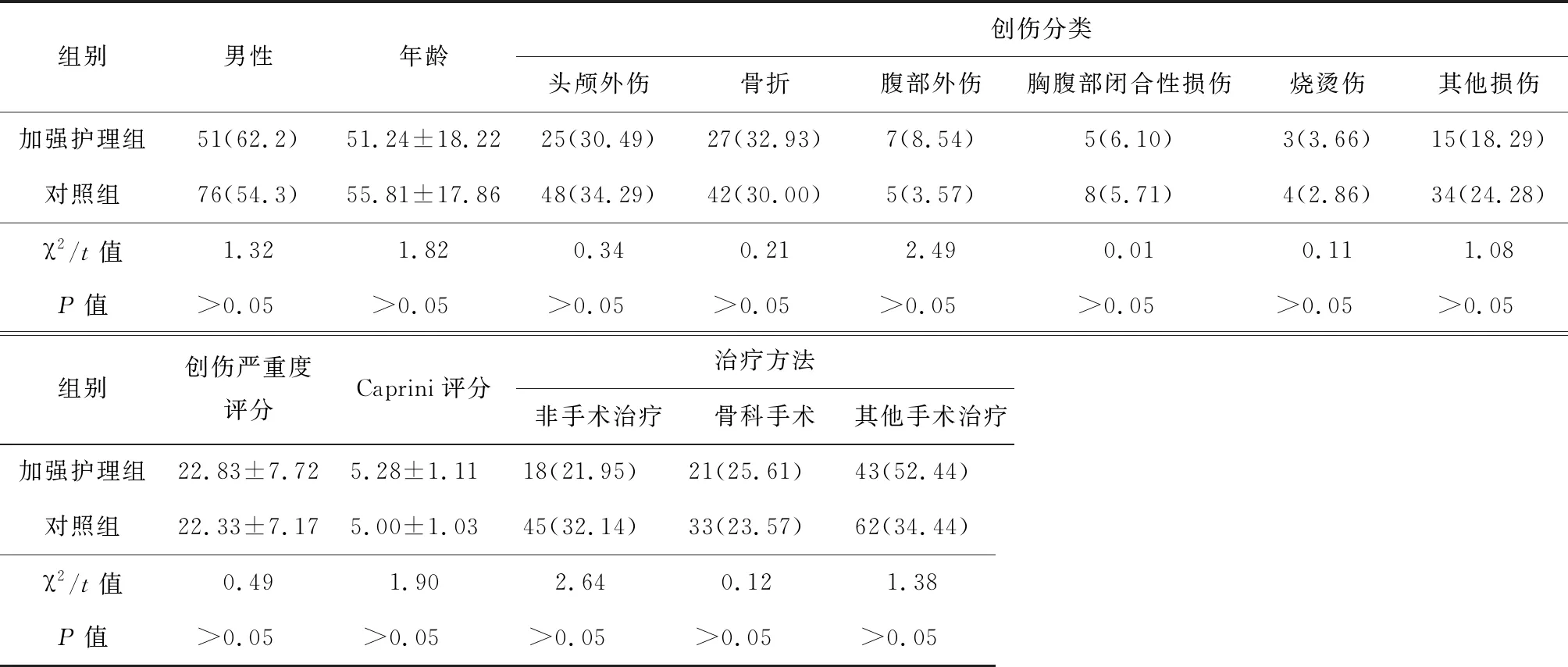
表1 患者一般资料比较[例(%)]
二、方法
两组患者均在急诊完善下肢静脉彩超,排除下肢深静脉血栓,同时通过心脏彩超、心电图检查对全身状况进行详细评估。对照组患者在遵医嘱抗凝基础上对症治疗,采取常规护理,如发放康复指导手册,术后开展健康教育,使患者了解下肢下肢深静脉血栓(deep venous thrombosis,DVT)发生原因,对应的预防方法;手术前后指导患者常规功能锻炼,促进血液循环;常规药物预防。加强组患者在综合护理基础上联合物理防治法,如间歇式充气加压定期治疗,加强踝泵运动、穿戴弹力袜等预防深静脉血栓形成。间歇充气式加压治疗,2次/d,每次约15~20 min,根据不同患者调整压力模式。护理人员及患者家属或陪护人员,定期协助患者进行肌肉被动按摩,主要集中在双侧小腿比目鱼肌及腓肠肌。从肢体远端到近端按摩,每侧患肢按摩5 min/2 h;术后第1~7 d,引导患者进行主动活动,如膝关节屈曲、臀大肌、股四头肌、股二头肌收缩训练,每个动作持续10 s,10次/组,早、中、晚各4~5组。
三、记录及观察指标
(1)记录两组患者住院期间下肢肢围变化。(2)监测患者凝血功能,如D-二聚体、凝血酶原时间(prothrombin time,PT),部分活化凝血酶原时间(activated partial thromboplastin time,APTT),纤维蛋白原(fibrinogen,Fbg)变化。(3)每例患者每周复查1~2次下肢静脉彩超,评估深静脉通畅及血栓发展情况。
四、统计学分析
结 果
一、一般结果
两组患者下肢肌间静脉血栓发生率见两组患者下肢肌间静脉血栓发生率,加强组:检出3例(3.66%),未检出79例(96.34%);对照组:检出29例(20.71%),未检出111例(79.29%),差异有统计学意义。有症状且行肺动脉电脑断层扫描血管摄影术(computed tomography angiography,CTA)确诊肺动脉栓塞1例,为非肺动脉主干栓塞,患者血压、心率平稳,继续抗凝对症治疗,未予进一步介入手术。加强组肌间静脉血栓、其他深静脉血栓发生率低于对照组,差异具有统计学意义。将分组细化,两组患者分别再分为保守治疗组及创伤手术组,结果显示,无论保守治疗还是手术治疗,加强护理均能有效降低肌间静脉血栓发生率。见表2。
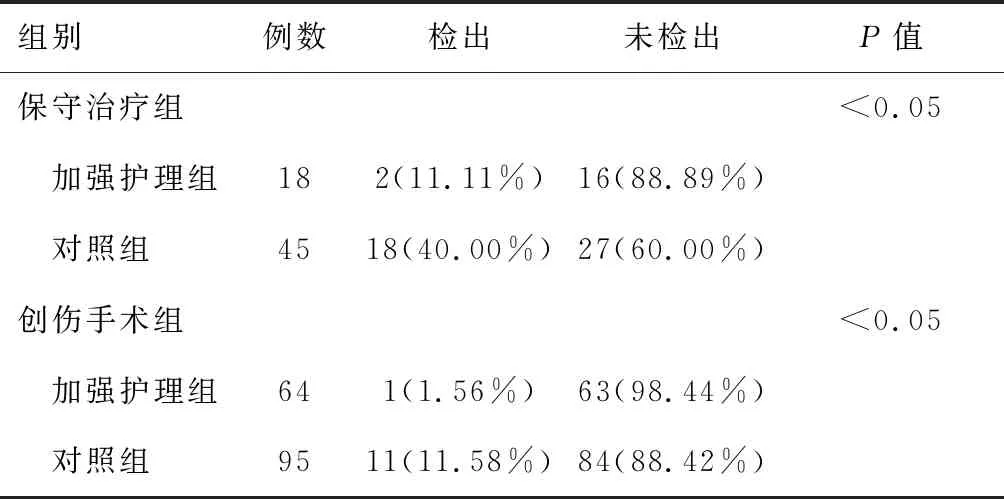
表2 亚组间患者肌间静脉血栓发生率的比较[例(%)]
二、肢围变化
由于下肢骨折的特殊性,笔者将其与其他患者分开,结果显示,下肢骨折患者肢围变化两组间无明显差异。其余创伤性住院患者,加强组与对照组间也未见明显差异。
三、D-二聚体
D-二聚体、Fbg变化情况见表3。患者入急诊室后急诊凝血功能D-二聚体均有升高,两组间无明显差异。住院后定期复查,由于住院时间长,复查次数多,笔者取住院期间凝血功能平均数。结果显示加强护理组患者,D-二聚体较住院前有明显的下降。住院后测得D-二聚体结果,与对照组相比,加强护理组D-二聚体也有明显降低。
四、其他凝血功能指标
患者入院前后均定期复查凝血功能,但PT,APTT,Fbg在住院前后未见明显变化,加强护理组患者这些指标并未见与对照组有显著不同。见表3。
讨 论
下肢肌间静脉血栓是指发生在腓肠肌、比目鱼肌静脉丛内的小血栓。根据静脉解剖,该处静脉为非下肢浅静脉、穿通静脉,传统意义上属于深静脉系统,但由于该处静脉丛直径细小,且静脉网丰富,单处、孤立性小血栓通常无明显症状,且难以被常规检查发现,在临床上常常被忽视。对于该病,针对性病史、症状询问及查体未必能筛查,下肢静脉彩超是筛查该病最有效、快捷的方式。随着高频彩超应用增多,近几年来其检出率越来越高,对肌间静脉血栓的认识逐渐加深[3]。

表3 两组患者住院前后凝血功能改变
近年来的观点认为,肌间静脉血栓自然病程包括血栓蔓延、肺栓塞、血栓复发及深静脉血栓后综合征[6]。若血栓形成危险因素持续存在,一旦发生下肢肌间静脉血栓,易进展累及多支静脉丛静脉并逐渐发展至胫前、胫后静脉甚至股腘静脉,形成周围型、混合型下肢深静脉血栓,造成严重并发症,给下一步治疗带来更大困难。Spencer等[7]报告,肌间静脉血栓在2周内进展较快,与腘静脉及以上DVT病程相似。因此,对于肌间静脉血栓需引起足够重视,防治结合。
在我国尚无肌间静脉血栓相关流行病学统计,目前也未见大宗数据提示相关发病率。在一项统计美国马萨诸萨州Worcester社区深静脉血栓及肌间静脉血栓的研究中表明[7],总的DVT患病率约为1 495/500 000,其中有症状患者中肌间静脉血栓约为占11.1%。即孤立性肌间静脉血栓患病率约占3/10 000。本研究结果显示,对照组患者常规治疗下,肌间静脉血栓发生率18.57%,绝大部分为无症状患者。发生率显著高于上述统计学研究,这种差异提示在急诊创伤住院患者中,肌间静脉血栓具有更高的发病率,笔者认为这是由于肌间静脉丛解剖特点,如肌间静脉管径较细,该处血流缓慢,易形成血栓。根据Virchow血栓形成三要素,血液高凝状态、血流淤滞、血管壁损伤,急诊创伤,如交通事故、坠落跌伤、机械损伤等致伤患者,更是急性血栓形成高发人群。因此,急诊就诊、住院医治患者隐匿性下肢肌间静脉血栓发病率理论上更高。
长久以来对于孤立性肌间静脉血栓治疗争议一直存在[6],因为缺乏高强度循证医学、前瞻性研究证据等,在美国胸科医师协会指南第九版即ACCP-9以前[8],对肌间静脉血栓未单独给予指导,国内也未有指南或专家共识针对肌间静脉血栓作出治疗说明,遑论护理。最新的ACCP-10强调[9],对于无症状、无血栓蔓延危险因素的急性孤立性下肢远端静脉血栓,推荐为期2周的影像学随访,而非抗凝治疗。对于手术后和存在危险因素的肌间静脉血栓,推荐为期3个月的抗凝[10]。
ACCP-10[9]与欧洲指南[11]特别提出,肌间静脉血栓低危患者可仅行压力治疗;高危患者行抗凝治疗加压力治疗。因为肌间静脉血栓与中央型DVT不同,受制于瓣膜与血栓负荷量规模,发生有症状性肺动脉栓塞概率极低,这也是本研究开展的理论依据与实践指南。
本研究所做加强护理,主要区别在对下肢踝泵运动做出被动加强。踝泵运动,指通过踝关节的主被动跖屈、背伸等动作,收缩、舒张腓肠肌、比目鱼肌等,从而不断扩张、压缩肌间静脉等,改变血管内压力,起到像泵一样的作用,促进下肢的血压循环和淋巴循流,它包含踝关节的屈伸和踝绕运动。踝泵运动对于长期卧床及手术后患者的功能恢复有着至关重要的作用,起到预防、缓解血流瘀滞这一血栓形成的危险因素[12-13]。
对于急性创伤患者,尤其是腹部闭合性脏器损伤、急性脑外伤等患者,存在抗凝禁忌症,以低分子肝素或其他抗凝治疗手段预防更不可行[14]。因此,笔者设计并实施加强护理干预,统计不同护理强度下住院患者肌间静脉血栓检出率。本研究结果显示,加强护理组患者肌间静脉血栓、其他深静脉血栓发生率远低于对照组(3.66% vs 20.71%),差异均有统计学意义。其中对照组患者中近端深静脉血栓检出2例,加强护理组中未检出其他深静脉血栓。
此外,笔者参考ACCP-9的分组方案,将患者重新分组:保守治疗组,外科手术组,在外科手术组中,由于急诊创伤,特别是颅脑损伤、内脏损伤等患者标准抗凝风险极大,出于防止术中难以控制的大出血风险顾虑,往往降低抗凝强度,未采取或不能有效预防性抗凝。这类患者往往是术后深静脉血栓高危患者,Caprini评分高于保守治疗组,即使如此,结果显示,两组中加强护理亚组血栓发生率明显低于对照组(11.11% vs 40.00%,1.56% vs 11.58%),差异有统计学意义。提示加强护理预防下肢肌间静脉血栓可运用于保守治疗组及各外科手术组。
深静脉血栓诊断中,静脉造影是诊断下肢静脉血栓的金标准。不同于其他下肢深静脉血栓,由于肌间静脉血栓初始量较小,血栓范围不广,下肢静脉造影更难以识别。因此,肌间静脉血栓诊断常常不依赖于下肢静脉造影。肌间静脉血栓诊断首选下肢静脉彩超,因其敏感性强,且为无创操作,方便快捷。但下肢静脉彩超也有一定局限性,因为肌间静脉直径小,血流慢,探头有一定概率难以捕捉该处血管内彩色信号。虽然高频彩超能一定程度减少漏诊概率,但另一方面,该处静脉丛较密集,且位于肌肉内,探头加压所增加的血流量不能充盈每一条小静脉。因此静脉超声仍有一定假阳性概率[15]。因此,临床工作中往往需要结合D-二聚体结果来评估血栓形成与否。
D-二聚体是诊断深静脉血栓的重要指标[16],其阴性预测值意义较大,常用以配合下肢静脉彩超排除深静脉血栓。在脑血管意外、溶栓治疗后、严重感染、脓毒血症、坏疽、先兆子痫、甲状腺功能减低、慢性肝病、结节病等情况下,常有机体凝血和纤溶系统的激活,也可见 D-二聚体升高。D-二聚体是交联纤维蛋白 (Fb)特异的降解产物,它的生成或增高反映了凝血和纤溶系统的激活。因此,单独查看某次D-二聚体意义并不明确,而需要动态观察D-二聚体变化情况。D-二聚体升高趋势,提示体内趋向凝血侧。其降低趋势则表明体内凝血-纤溶平衡偏向血栓溶解。我们结果表明,加强护理可显著降低D-二聚体,无论是住院前后结果[(10.46±20.39)mg/L vs(4.34±5.95)mg/L],或是住院后组间对比[(7.63±10.54)mg/L vs(4.34±5.95)mg/L];差异有统计学意义。D-二聚体降低能在一定时间内维持较低水平。
纤维蛋白原下降提示体内纤溶系统激活,纤维蛋白原向纤维蛋白单体、可溶性纤维蛋白转化增多,表明血液血栓-溶栓平衡向右偏移。因此D-二聚体下降趋势结合纤维蛋白原下降趋势,表明血液粘滞度降低,不易形成血栓。但本研究结果并未观察到纤维蛋白原组间差异,似乎与以往DVT患者观察到的数据不一致。笔者认为由于肌间静脉血栓患者中,全身血栓负荷量较小,不足以引起明显的纤维蛋白原改变。因为D-二聚体相较于系统性血栓溶解改变更敏感,因此造成D-二聚体具有明显的组间差异,而纤维蛋白原并未明显改变。
加强护理干预措施能降低肌间静脉血栓发生率,避免血栓蔓延,并减少D-二聚体含量。加强护理干预同低分子肝素、华法林等抗凝药物作用一致,而并不改变其他凝血功能,对创伤患者,尤其是颅脑意外、腹部闭合性脏器损伤患者,具有更高安全性。因此,我们认为,加强护理干预能有效降低肌间静脉血栓发生率。对存在抗凝禁忌症的急诊创伤患者,或术前、术后未有效预防性抗凝者,加强护理能显著降低血栓发生,同时无大出血等严重并发症出现。这一结果与Schwarz等[15]的报告一致。对急诊创伤患者,针对性加强护理,能有效降低肌间静脉血栓发生率,同时对其他类型如胫后、股腘静脉等深静脉血栓也有预防作用。在一定程度上,能起到与抗凝治疗同等效果。闫玉红等[17]报道,护理干预对相关外科术后患者下肢深静脉血栓形成具有明显预防作用,这与我们的观点相吻合。
赵渝等[2]在研究孤立性小腿远端肌间静脉血栓患者相关抗凝、综合治疗等结果后,认为对单纯小腿段肌间静脉血栓患者进行制动患肢、心电监护产生了医疗资源的浪费,告知病危等一系列措施对患者造成了极大的心理负担,反而可能会对疾病的预后造成不良影响。同时,过度诊断有可能带来过度医疗风险。许多研究认为,抗凝治疗可以减少肌间静脉血栓进展为下肢深静脉主干血栓。Partsch[18]的研究表明,肌间静脉血栓患者发生肺栓塞概率<5%,绝大多数为为无症状性,无肺栓塞死亡案例报道。结合ACCP-10[9]的解读与欧洲指南[11],笔者认为,对于可疑或已有孤立性肌间静脉血栓的患者,大胆行包括下肢踝泵运动在内的加强护理,并不增加危险性肺栓塞风险。在起到预防作用基础上,有缓解下肢肿胀、增加血液回流等治疗作用。
本研究通过对急诊创伤患者住院期间采取不同程度针对性护理措施,发现行更高频率,更大强度的下肢护理干预,能降低住院期间肌间静脉血栓发生率,同时并不影响患者凝血功能。
本研究尚存在一些不足之处,受研究设计制约、随访不足等影响,对于已有或后续诊断的肌间静脉血栓患者,未再进一步跟进护理治疗。期待后续研究,针对已有肌间静脉血栓患者加强护理,是否能缩短病程,防止血栓蔓延,探讨相关护理有效性。本研究加强护理组采取综合、主被动踝泵治疗,最好采取单因素控制法,评估主被动踝泵运动具体有效性。治疗效果尚需多中心大样本研究来进一步证实临床效果,为临床护理、治疗提供理论、实践指导。
