正式照料抑或非正式照料:照料模式对高龄老人临终照料成本的影响①
2021-02-28张韵陆杰华
张韵 陆杰华
(1.中山大学 社会学与人类学学院,广东 广州 510275;2.北京大学 社会学系,北京100871)
1. 引言
我国已经进入快速的人口老龄化阶段,伴随着不断增加的老年人口数量而来的是急剧增加的老年照料需求[1]。相关研究估计,我国需要长期照料的老年人口将从2005年的500万增加到2050年的1500万[2]。对于临终老人的照料,不仅需要大量的经济费用,同时也需要付出时间、精力以及相应的各种机会成本[3]。国际上的研究指出,老年人临终前一年的健康照料费用占其终生健康照料费用的27%-31%[4-5]。临终照料较高的成本不仅加重了个体及其家庭的负担,也给社会带来了一定的压力。
长期以来,家庭在临终照料中承担了主要的职责,无论是在西方国家还是在我国,家庭照料是临终照料模式中占比最大的一种[6]。然而,受现代社会家庭规模小型化、老年人独居比例上升、女性就业率上升等因素的影响,家庭照料的成本不断提高[7];同时,预期寿命的延长也导致了老人临终失能期延长以及照料需求的增加。可以预见,在老年人临终照料需求不断扩大、而家庭照料能力日渐衰退的背景下,未来将有越来越多机构和社会照料等正式的临终照料服务补充或替代家庭照料在老年人临终照料中的功能。
正式照料与非正式照料所产生的照料成本存在一定差异,人们出于理性选择通常都更倾向于成本更低的照料模式。以往研究大多认为家庭照料是一种成本较低的非正式照料模式,其相比正式照料(如机构照料)更便宜[8]。然而也有研究指出,若考虑到了家庭成员照料劳动的实际价值,家庭照料所产生的成本可能更高[9]。并且,被照料者的残障程度,以及被照料者对于完全照料的依赖程度不仅会影响照料成本,还会对照料模式的选择产生影响。相关研究发现,对于残障程度、照料依赖程度高的老人,家庭照料相比机构照料的花费和成本更高[10]。
对不同临终照料模式下的照料成本差异及其影响因素进行深入研究,有助于推动我国临终关怀事业的可持续性发展及相关政策的制定。目前,国内相关研究还较为匮乏。因此,本文拟利用2014~2018年中国老年人健康影响因素跟踪调查数据(CLHLS),分析当前的家庭照料、机构照料和社会照料这3种不同的临终照料模式对我国老年人临终照料的经济成本和时间成本的影响,同时探讨对于不同临终照料需求程度的老人,这3种临终照料模式在费用和时间上具有怎样的差异,从而对促进我国临终照料的发展提供研究依据。
2. 相关文献回顾
2. 1 临终照料的类型及模式
临终照料是指老人临终前一段时期内由于功能能力(包括生理与认知方面)下降,需要依赖他人提供一系列服务以完成基本的日常生活活动,其中包括正式照料与非正式照料两种类型。正式照料是由专业化组织、机构提供有偿的照料服务,非正式照料则是一种非市场化的照料,一般由家庭成员充当其照料者,主要以成年子女和配偶为主[11-13]。在正式照料与非正式照料类型下,可以更具体地将临终照料分为家庭照料、社会照料和机构照料3种模式,其中家庭照料为非正式照料,主要指由亲属提供的照料;而社会照料均属于正式照料,指非亲属提供的有偿照料,机构照料则指入住专业机构受到的照料[6]。
家庭照料长期以来在我国占据主要地位,尤其在农村地区,成年子女尤其是长子及其配偶和子女是主要临终照料者[14]。但由于老年人寿命的延长,家庭成员的照料压力增大,造成照料与工作或其他生活方面的冲突,因此需要来自外界的正式照料的支持[15]。入住养老机构的老人通常只占较少比例,西方国家65岁及以上老年人入住养老机构的比例为5%,高龄老人中这一比例为20%,而我国2000年人口普查数据显示,65岁及以上老年人入住养老机构的比例仅为1%,高龄老人中这一比例为2%,且入住养老机构的一般都是需要长期照料和特别护理的老人[6]。
2. 2 照料模式对临终照料成本的影响
照料成本是指在照料老年人过程中付出的代价和牺牲[16]。以往研究中对照料成本的计算则主要分为经济成本和时间成本两个维度[17-18]。照料成本不仅要考虑照料所支出的看护费、保姆费以及医生、护士上门服务的各项直接支出费用,还要考虑照料带来的家属的误工费,如工作时间等间接成本,甚至还有照料所造成的家属精神负担和心理压力等无形成本[10,19-20]。因此,尽管家庭照料可以减少直接支出的照料费用,但家庭照料也存在一定的间接费用,如误工费用等。例如,有实证研究发现,对于仍在劳动的女性家庭照料者,照料老人会使其每周的劳动时间减少2.8-4.8小时,每个月的劳动收入会减少7.21%[21-22]。
有关老年人长期照料领域研究认为,老年人本身更偏好家庭照料,并且由于家庭照料可以减轻医疗资源压力、节省公共资源,因此家庭照料是最为提倡的照料模式[23]。但有研究发现,相比机构照料,家庭照料在长期护理上不仅费用较高,而且对于改善生活活动能力(ADL)的成效较差[24]。进一步的研究指出,实际上,造成不同照料模式下照料成本差异的重要因素是老人的残障程度。在不同残障程度下,家庭照料或机构照料的照料成本差异很大。对于重度残障的老人,家庭照料所付出的费用远高于机构照料的费用[10]。因此,要比较不同照料模式间的照料成本差异,需将老年人残障程度或对完全照料的依赖程度考虑在内。
此外,老年人的照料成本还与其年龄、性别、社会经济地位、家庭结构、健康状况等因素相关[18,25-26]。例如,日常生活自理能力越差的老人照料成本较高,工具性生活能力障碍(IADL)老人的每周平均需要照料的时间为12小时,而生活自理能力(ADL)有五项失能的老人每周平均需要60小时[23]。认知功能障(MMSE)则可能增加正式照料,但更可能取决于居住安排或家庭照料资源的可得性[27]。也有研究表明,初始状态为伤残的老年人要比能自理老年人的临终照料费用多, 但是差异并不大[17]。还有研究指出,子女经济支持对于临终照料费用有显著影响,当子女提供代际经济支持时老人的临终照料费用将有所提高[28]。享有医疗和养老保险会使城镇高龄老人的长期照料支出费用显著增长,但对农村高龄老人的影响不显著[29]。最后,也有研究指出约10%的人在临终前可能不需要他人照料[30-31]。
总体上看,相关研究对于临终照料的经济成本和时间成本及其影响因素进行了广泛讨论。正式照料与非正式照料在照料成本上存在差异,但对于何种照料模式的照料成本更高仍然存在争议。老年人本身的残障程度是影响不同照料模式下照料成本差异的重要调节因素,因此,本文提出以下研究假设:
研究假设1: 照料依赖程度越高的老人,非正式照料(家庭照料)所产生的照料成本更高。
研究假设1-a:照料依赖程度越高的老人,非正式照料(家庭照料)所产生的照料经济成本(照料总费用)更高;
研究假设1-b:照料依赖程度越高的老人,非正式照料(家庭照料)所产生的照料时间成本(完全照料天数)更高。
研究假设2: 照料依赖程度越高的老人,正式照料(机构照料与社会照料)所产生的照料成本更高。
研究假设2-a:照料依赖程度越高的老人,正式照料(家庭照料)所产生的照料经济成本(照料总费用)更高;
研究假设2-b:照料依赖程度越高的老人,正式照料(家庭照料)所产生的照料时间成本(完全照料天数)更高。
3. 数据、变量与方法
3. 1 数据来源
本文的数据来源于2014-2018 年中国老年健康影响因素跟踪调查(CLHLS)中对2014-2018年间1488位去世老年人亲属的调查。CLHLS是具有全国代表性的针对老年群体的追踪调查,该调查分别于1998、2000、2002、2005、2008、2011、2014和2018年在全国22各省、市、自治区进行了8次调查。1998 年以后,除了对存活老年人进行跟踪调查之外,还访问了两次调查期间去世老年人的家属,通过回顾性调查收集了去世老年人临终前的信息。死亡调查问卷中主要包含的信息包括:死因、死亡地点、临终状态、临终前照料状况、临终前经济状况、临终前自理能力等,以及死亡老年人的人口学特征和社会经济特征等。
3. 2 主要变量
(1)临终照料成本
以往研究通常围绕临终照料的费用和所需时间来探讨照料成本[17]。因此,本文将临终照料成本分为临终照料的经济成本和时间成本两个维度。其中,经济成本对应的指标是“临终前照料总费用”,其代表了老年人临终前需要完全照料的总费用,其中主要包括看护费、照料人员的误工费、请保姆的费用以及医生、护士上门服务的各项服务费用,但不包括医药费、给老人购买食物或日用品的费用。时间成本对应的指标为“临终前完全失能照料天数”,表示老人临终前需要完全依赖他人提供照料的天数,反映了临终老年人对照料时间的需求。
临终前照料总费用与临终前完全失能照料天数皆为连续变量,但本文将以这两个变量为因变量,建立序次logistic回归模型。因此以其四分位数为分组依据,将其重新编码为4分类变量。老人临终前照料总费用的序次变量为1=“未产生临终照料费用”,2=“0-999元”,3=“1000-4999元”,4=“5000元以上”。老年人临终前完全失能照料天数的序次变量为1=“0-4天”,2=“5-20天”,3=“21-88天”,4=“88天以上”。
(2)临终照料模式
本文基于以往研究中的经验,将临终照料模式分为非正式照料(即家庭照料)、正式的居家或社区照料(即社会照料)和机构照料3种类型[6]。其中,机构照料指临终前主要居住在养老机构的老人;社会照料指临终前在家居住但主要照料者中含有社会工作服务者、保姆或护工等专门人士;家庭照料则指临终前在家居住且主要照料者为家人,包括配偶、(孙)子女及其配偶、兄弟姐妹或其他亲戚。样本中,大部分老人受家庭照料,其数量为1975,占总样本的89%;然而,仅有82位老人临终前受机构照料,占样本总数的4%;临终前受社会照料的比例最少,数量为50位老人,占样本总数的仅为2%。
(3)照料依赖程度
临终前的老人由于失能程度不同,对照料的依赖程度也不同。本文中所指的照料依赖程度主要涉及6个方面,分别是洗澡、穿衣、上厕所、室内移动、控制大小便和进食。在这6个项目中,完全依赖他人完成的项目达到3个以上,则被认为是照料依赖程度较高;完全依赖他人完成的项目在3个及以下,则被认为是照料依赖程度较低。
(4)其他影响因素
根据以往研究发现,老人的主要死因,死亡地点,基础健康状况,社会及家庭支持等都将对其临终阶段生活产生影响[32]。因此,本文测量了与之相应的变量,以及社会经济地位与人口学特征的控制变量。表1展示了本文所有变量的详细信息,除了临终照料成本变量和正式照料与非正式照料变量外,本文还纳入了临终老人的主要死因,临终痛苦程度,死亡地点,是否有子女经济支持,是否享有养老保险,是否享有医疗保险,2014年的基础健康状况(MMSE,ADL, IADL),临终前是否患有重大疾病等临终照料成本的影响因素变量;以及教育水平、家庭年收入、死亡年龄、性别以及城乡等控制变量。

表1 临终照料成本及其影响因素的变量描述
3. 3 分析方法
本文分析方法包括描述性统计分析和序次logistic回归模型。描述性统计分析主要用来比较正式照料与非正式照料情况下,经济成本和时间成本的差异,以及与之相关的群体特征差异情况。序次logistic回归模型则用来分析不同照料模式对老年人临终前照料总费用和临终前完全失能照料天数的影响。选择序次logistic回归模型的主要原因在于,序次logistic回归模型可以将作为因变量的临终前照料总费用和临终前完全失能照料天数作为序次变量,从而避免了临终前照料总费用和临终前完全失能照料天数被当作连续变量时,分布过于离散的问题。因此,老年人临终前照料总费用和临终前完全失能照料天数将被编码为序次变量,分别以其四分位数为分界点有4个取值,变量的向上取值代表总费用或总天数的递增。其基本表达式如下:
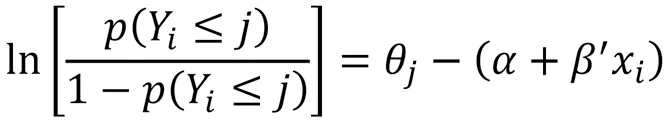
其中,Y为因变量,x自变量,α为常数项,β为模型回归系数,θ表示Y的序次临界点,p表示Y出现相应等级的概率,j=1,2,3,4。
4. 不同照料模式的描述性分析
表2基于方差检验和交互表统计分析,比较了不同临终照料模式下的经济、时间成本,以及社会经济地位和人口学特征差异。其中,照料模式包括机构照料、社会照料和家庭照料3种,临终照料的经济成本和时间成本则分别是指临终前照料总费用和临终前完全失能照料天数。
首先,不同照料模式的临终照料费用和照料总天数均存在显著的差异。在临终照料费用方面,社会照料所产生的临终照料费用最高,平均为15105元;机构照料所产生的临终照料费用其次为6461元;最后是家庭照料,其临终照料费用均值为5123元。从均值上来看,社会照料模式的经济成本最高,甚至是家庭照料模式所需经济成本的将近3倍。在临终照料总天数方面,受机构照料的老人临终前完全照料天数最长,为269天;其次是受社会照料的老人,临终前完全照料天数平均为234天;最后是受家庭照料的老人,临终前完全照料天数平均为151天。从临终前完全照料天数的均值来看,机构照料模式下的平均照料天数远高于家庭模式。均值比较的结果反映出,家庭照料模式在经济成本和时间成本上都是3种模式中最低的。对此,以往也有研究认为,家庭照料可以缓解医疗资源紧张、节省照料成本[23]。但均值结果只是粗略反映总体的平均值,同时标准差部分的差异也不容忽视,因此,不同照料模式对于照料成本的影响还需通过模型设计进一步检验。
其次,在临终前对照料的依赖程度上,不同照料模式的老人也存在显著差异。受机构照料的老人中,64.1%的老人属于高度照料依赖;受社会照料的老人中,63.8%的老人属于高度照料依赖;受家庭照的老人中,高度照料依赖老人的比例相对较少,为54.24%。可见,在3种照料模式中,受家庭照料的老人对照料的依赖程度相对低于受机构照料和社会照料的老人。这与以往研究的经验相符,即对于照料依赖程度较高、照料强度大、残障程度较高的老人,往往会选择正式照料模式,入住养老机构进行长期照料与护理[6,10,24]。
最后,在社会经济及人口学特征上,不同照料模式的老人在家庭年收入上并没有显著差异,但在教育水平上存在显著差异。受机构照料的老年人教育水平最高,平均教育年限为3.6年;其次是受社会照料的老人,平均教育年限为3.1年;最后是受机构照料的老人,平均教育年限为1.6年。不同照料模式的老人在年龄、性别和城乡上均有显著差异。受社会照料的老人平均年龄都最高,为95岁;其次是受家庭照料的老人,平均年龄为94岁;受机构照料的老人平均年龄最低,为92岁。受社会照料与受家庭照料的老人中,女性所占比例相对较高,分别为58%和57%;而受机构照料的老人中,男性所占比例相对更高,为54%。受机构照料和受社会照料的老人中,城镇地区老人比例较高,分别为70%和60%;受家庭照料的老人中,农村地区老人比例较高,为60%。机构照料与社会照料的受众更多为城镇老人,家庭照料的受众更多为农村老人,这在一定程度上是由于社会资本存在城乡差异,相关研究指出,我国城市地区老年人照料方式正在由非正式照料向多种照料方式并存转变,而农村地区则是非正式照料向自我照料单一转变[33]。
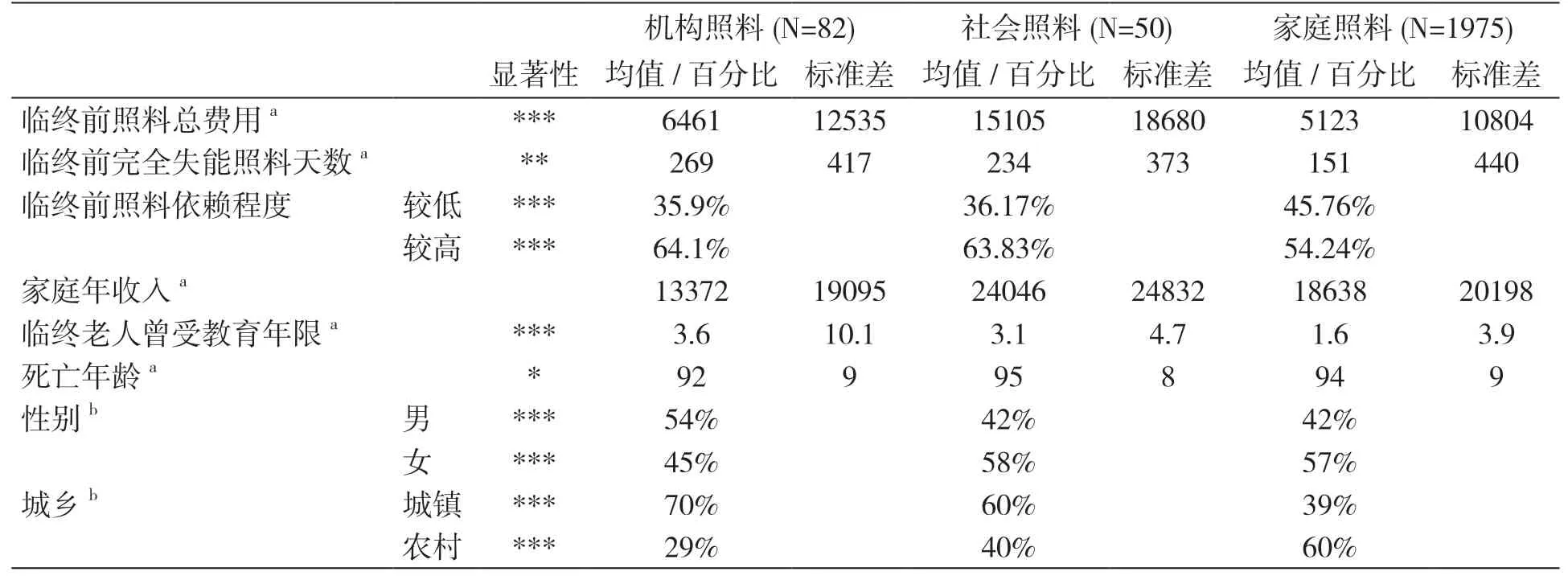
表2 三种照料模式的的经济、时间成本照料依赖程度和社会经济人口特征差异
5. 不同照料模式对临终照料成本的影响
表3基于序次logistic回归模型,分析了不同的照料模式对老年人临终照料经济成本的影响;表4则基于序次logistic回归模型,分析了不同的照料模式对老年人临终照料时间成本的影响。其中,模型1仅考察照料模式和照料依赖程度对因变量的影响,模型2中进一步加入了照料模式和照料依赖程度的交互项,以及相关的控制变量,以考察照料依赖程度如何调节照料模式对照料成本的影响。
5. 1 不同照料模式对临终照料经济成本的影响
在表3的模型1的主效应中,机构照料模式的总费用相比非机构照料总费用低(OR=0.809),但不具有统计显著性。社会照料模式显著提高了临终照料的总费用(OR=5.046),并且在模型2中加入交互项和控制变量后依然统计显著(OR=8.591),其总费用高出一个等级的可能性是没有社会照料的8.591倍。家庭照料模式同样显著提高了临终照料的总费用(OR=1.742),并且在模型2中加入交互项和控制变量后保持统计显著(OR=1.870),其总费用高出一个等级的可能性是没有家庭照料的1.87倍。这些结果表明,机构照料模式对临终照料经济成本没有显著影响,而社会照料和家庭照料模式都将产生更高的经济成本。此外,照料依赖程度与临终照料总费用存在显著的正相关性,照料依赖程度较高的老人临终照料总费用高出一个等级的可能性是照料依赖程度较低老人的3倍左右。
其次,表3的模型2 中,分别加入了机构照料、社会照料和家庭照料3种模式与照料依赖程度的交互项。但三个交互项均无统计显著性。这表明照料模式对于照料总费用的影响,并没有受到临终老人照料依赖程度的调节作用。换句话说,社会照料模式或家庭照料模式中的经济成本,并没有因为临终老人照料依赖程度的高低而有显著改变。尽管以往研究发现,对于重度残障的老人,家庭照料所付出的费用远高于机构照料的费用(Chiu et al. 2000)。本文的模型结果未证实这一假设,
一定程度上可能是因为不同社会环境下,人力资本价格的差异性导致的。在非正式照料提供者中,我国尤其是农村地区,主要以职业技能较低的家庭妇女为主,由此产生的误工费和机会成本也较低。而在社会经济高度发展的社会环境中,家庭成员提供照料所产生的误工费和机会成本则相对较高。因此,随着我国社会经济的发展和人力资本的提高,可以预判未来家庭照料的成本也将有所增加。

表3 临终照料总费用与不同照料模式的序次logistic回归模型结果
最后,在控制变量中,因肿瘤或呼吸系统疾病去世的老人临终照料总费用较高。老人基础健康状况中的日常活动能力障碍(ADL)和临终前患有重大疾病也将导致其较高的临终照料总费用。得到子女经济支持的老人临终照料总费用高于未得到子女经济支持的老人。享受养老保险的老人的临终照料总费用高于未享受养老保险的老人,但享受医疗保险对于临终照料总费用无显著影响。家庭年收入较高的老人临终照料总费用也较高。越高龄死亡的老人,其临终照料总费用越低。可见,老年人临终照料费用受到基期健康状况和社会经济状况的影响,基期健康状况越差的老人临终照料总费用越高,而社会经济状况越好的老人临终照料总费用越高,这些结果在以往相关研究中也得到了类似的验证[18,25,26]。
5. 2 不同照料模式对临终照料时间成本的影响
在表4的模型1的主效应中,受机构照料老人的完全失能照料天数显著高于不在机构照料的老人(OR=1.723),同时,受社会照料老人的完全失能照料天数显著高于没有社会照料的老人(OR=2.088),受家庭照料老人的完全失能照料天数也显著高于没有家庭照料的老人(OR=1.452)。这些结果表明,机构照料、社会照料、家庭照料都会显著增加老年人临终前完全失能照料天数。此外,照料依赖程度与临终前完全失能照料天数存在显著的正相关性,照料依赖较高的老人临终前完全失能照料天数高出一个等级的可能性是照料依赖较低老人的8倍左右。
其次,表4的模型2 中分别加入了机构照料、社会照料和家庭照料3种模式与照料依赖程度的交互项,对于临终前完全失能照料天数均有显著影响。其中,受机构照料且照料依赖程度较高的老人,临终前完全失能照料天数显著较高,其临终前完全失能照料天数高出一个等级的可能性是其他老人8倍多(OR=8.205)。然而,受社会照料且照料依赖程度较高的老人,临终前完全失能照料天数显著减少了,其临终前完全失能照料天数高出一个等级的可能性仅为其他老人的24.9%(OR=0.249)。同样的,受家庭照料且照料依赖程度较高的老人,临终前完全失能照料天数也显著减少了,其临终前完全失能照料天数高出一个等级的可能性仅为其他老人的14.2%(OR=0.142)。这些结果表明,临终老人的照料依赖程度,显著影响了不同照料模式下的照料天数。当临终老人照料依赖程度较高时,家庭照料模式和社会照料模式下的照料天数较短,而机构照料模式的照料天数较长。这主要是由于当老人照料依赖程度较高时,其照料难度更大且照料时间长,家庭照料或社会照料难以承担其照料的时间成本,因而选择机构进行正式照料。由此可见,重度残障老人在不同照料模式下的时间成本存在显著差异。这实际上也反映出,不同照料模式对于照料强度承受能力存在差异,家庭照料或社会照料倾向于照料依赖程度较低、完全失能照料天数较短的老人,机构照料则适合照料依赖程度较高、完全失能照料天数较长的老人。但与以往相关研究不同的是,本文的结果只发现临终老人的照料依赖程度显著影响了不同照料模式下的时间成本,但没有发现其对经济成本的影响[10,24]。
最后,在控制变量中,老人基础健康状况中的日常活动能力障碍(ADL)、工具性日常生活活
动能力障碍(IADL)和临终前患有重大疾病也将导致其较长的临终照料天数。得到子女经济支持的老人临终照料天数高于未得到子女经济支持的老人。越高龄死亡的老人,其临终前完全失能照料天数越低。女性老人临终前完全失能照料天数高于男性老人。

表4 临终前完全失能照料天数与不同照料模式的序次logistic回归模型结果
6. 结论与讨论
本文基于CLHLS 2014-2018的数据分析了我国高龄老人临终前正式照料与非正式照料模式下的经济成本与时间成本。其中,正式照料分为机构照料与居家社会照料,非正式照料主要指家庭照料。本文的发现主要有以下三点:
其一,我国高龄老人临终照料以非正式照料为主。正式照料所占比例较小,本文基于2014-2018 年中国老年健康影响因素跟踪调查数据的分析结果发现仅有4%和2%的老人临终前受机构照料与居家社会照料,而受家庭照料的临终老人的比例高达89%。这一比例较高于以往基于2010年中国城乡老年人口状况追踪调查数据发现的我国非正式照料老年人在2010年为75.1%[33]。这一定程度上是基于不同调查的抽样误差导致的,但也可能反映出高龄老人相比其他年龄组老人,其受非正式照料的比例更高。因此,今后对于老年人临终照料相关研究中,还需考虑不同年龄组老人的差异性。
其二,社会照料、家庭照料都会显著增加老年人临终照料总费用。但是,临终老人的照料依赖程度对于不同照料模式下的总费用并没有调节作用。受家庭照料的老人临终照料经济成本显著高于不受家庭照料的老人;同时,受社会照料的老人临终照料经济成本也显著高于没有社会照料的老人;然而,受机构照料老人的临终照料经济成本与不受机构照料的老人没有显著差异,这有可能是由于养老机构分化差异较大,有福利性质的也有商业性质的,因而在费用上比较多样造成回归系数不显著。此外,本文结果发现,3种照料模式对临终照料总费用的影响,均不受临终老人对照料依赖程度的调节作用。也就是说,即使对照料依赖程度较高的老人,在选择家庭照料、社会照料或机构照料上,总费用也没有显著差异。这一研究结果与前人研究有所差异[10],我们认为,这一定程度上可能是由于当前我国非正式照料者与正式照料的人力资本均较低,因此对于照料费用的变化不敏感造成的。
其三,机构照料、社会照料、家庭照料都会显著增加老年人临终前完全失能照料天数。并且,临终老人的照料依赖程度对于不同照料模式下的照料天数具有显著的调节作用。当临终老人照料依赖程度较高时,家庭照料模式和社会照料模式下的照料天数较短,而机构照料模式的照料天数较长。换句话说,家庭照料或社会照料倾向于照料依赖程度较低、完全失能照料天数较短的老人,机构照料则适合照料依赖程度较高、完全失能照料天数较长的老人。已有研究指出在西方国家,入住养老机构的老人都是需要长期照料和特殊护理[6]。本文的结果则反映,这一现象在我国也得到了证实。
当前,家庭照料仍然在我国临终照料中占据主导地位。然而,随着我国家庭结构的变化以及人力资本的提高,可以预见未来家庭照料功能将不断弱化,且经济成本也将增加。不仅如此,家庭照料对于重度照料依赖的临终老人的照料能力有限。重度照料依赖或残障的老人,更需要正式机构来满足其照料需求。为了促进我国临终关怀事业的长期发展,平衡未来临终照料市场上的供求关系,相关议题还需引起今后学界和社会各界的更多关注与探讨。
