系统性红斑狼疮颅内微结构的扩散峰度成像研究
2021-02-23张志艳王育凯沈智威杨忠现李骊吴仁华
张志艳,王育凯,沈智威,杨忠现,李骊,吴仁华
系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种原因不明的慢性复发-缓解性自身免疫性疾病,可导致多个靶器官的损害,当合并中枢及周围神经系统受累时,称为神经精神狼疮(neuropsychiatric SLE,NPSLE),致死率和致残率较高[1]。NPSLE患者的临床表现多样,其中,认知功能障碍的发生率较高[2],其起病通常较隐匿,以致早期诊断率较低,造成患者生活质量长期低下,也给社会和家庭带来沉重负担。因此,探讨SLE患者认知功能障碍的相关机制,对临床的早期诊断和治疗具有非常重要的意义。近年来,常规MRI及功能MRI技术已越来越多地运用于临床,对于揭示NPSLE的发病机制发挥了较大作用。其中,扩散峰度成像(diffusion kurtosis imaging,DKI)是近年发展起来的一种相对新的功能成像技术,可以较好的显示颅内灰、白质的微观结构,有助于人们进一步从病理生理的角度解释脑组织微结构的变化[3]。本研究利用DKI技术评估SLE患者颅内微结构的变化,并与相关临床资料进行相关性分析,旨在探讨SLE患者出现认知功能障碍的可能机制。
材料与方法
1.病例资料
将43例SLE患者分为两组:NPSLE组22例,男4例、女18例,平均年龄(31.3±14.5)岁;无神经精神症状的non-NPSLE组21例,男2例、女19例,平均年龄(29.9±12.3)岁。另外,选择20例性别和年龄与上述两组患者相匹配的健康志愿者(healthy control,HC)作为对照组,男2例、女18例,平均年龄(29.5±7.7)岁。
所有SLE患者均符合1997年美国风湿病协会(ACR)SLE分类标准[4],并除外高血压、糖尿病、脑卒中、感染、尿毒症及药物等原因导致的脑损害以及其它非特异性脑部异常。22例NPSLE患者的神经精神症状包括癫痫(8例)、严重头痛(5例)、中风(3例)、多发性周围神经病变(2例)、急性认知功能障碍(1例)、焦虑(2例)和脊髓炎(1例)。本研究获得汕头大学医学院伦理委员会审核批准,所有受试者自愿参加本研究并签署知情同意书。
评估所有SLE患者的病程和用药量。病程定义为患者出现SLE相关症状到进行MRI检查之间的时间。药物的评估为患者病程内所使用的糖皮质激素及免疫抑制剂的总量,每例患者每天使用(口服和静脉注射)的糖皮质激素量与疗程之积为该患者所使用的糖皮质激素的总量,并将其转化为强的松的当量剂量。采用系统性红斑狼疮活动指数(systemic lupus erythematosus disease activity index,SLEDAI)评分法对病情的活动程度进行评分,当SLEDAI≥8认为病情处于活动期。使用简易智能评定量表(mini-mental state examination,MMSE)、(北京版)蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA)对所有研究对象的认知功能进行评估,MMSE评分≥24分、MoCA评分≥26分为认知功能异常[5-6]。
2.MRI检查方法
使用GE HDxT 3.0T磁共振扫描仪和8通道头线圈,被检者取仰卧位、头先进。扫描序列包括常规序列[T1WI、T2WI、FLAIR T2WI)及DKI]。DKI扫描参数:TR 4500 ms,TE 84.1 ms,视野240 mm×240 mm,激励次数1,矩阵128×128,层厚5 mm,层数20,b值取0、1000和2000 s/mm2,在15个方向施加扩散敏感梯度,扫描时间为3 min 5 s。
3.图像后处理
扫描完成后,利用GE ADW 4.6工作站,通过Functool 软件对DKI原始图像进行分析处理,构建平均峰度(mean kurtosis,MK)图。在横轴面MK图中选取基底节区层面,在双侧大脑半球内的4个部位手动勾画ROI(图1),包括双侧扣带回后部(posterior cingulate gyrus,PCG)、双侧背侧丘脑(dorsal thalamus,DT)、双侧豆状核(lentiform nucleus,LN)及双侧脑室后角旁白质区(posterior horn of the lateral ventricle paratrigonal white matter,PWM)。ROI大小均为20 mm2,每个部位测量3次,取3次测量值的平均值。测量时注意避开脑室和脑沟等区域,避免运动伪影、部分容积效应和磁化率等因素的影响。
4.统计学方法
采用Levene检验对计量资料进行方差齐性检验。采用卡方检验比较3组间性别的差异。采用双独立样本t检验比较患者的SLEDAI评分、用药量及病程(若方差不齐则采用t’检验)。采用Welch方差分析比较3组间年龄、受教育年限、MMSE评分及MoCA评分的差异,若差异有统计学意义,则进一步采用Games-Howell法进行均数的组间多重比较。采用协方差分析比较经校正年龄及用药量后的3组MK值,若差异有统计学意义,则进一步采用LSD-t法进行均数的组间多重比较。采用Spearman秩相关法评估MK值与MMSE、MoCA评分的相关性。采用错误检出率(false discovery rate,FDR)方法来校正P值。使用SPSS 21.0和R3.2.1软件对数据进行统计学分析,以P<0.05为差异具有统计学意义。
结 果
1.临床资料的比较
三组研究对象均顺利完成了整个实验过程。三组患者临床资料的比较结果见表1。三组间年龄、性别和受教育程度的差异均无统计学意义(P>0.05);NPSLE组、non-NPSLE组的SLEDAI评分、病程及用药量无统计学意义(P>0.05)。三组间认知功能评分的总体差异有统计学意义(P<0.05)。进一步采用Welch法进行组间两两比较,结果显示:与HC组相比,两组患者的MMSE和MoCA评分均降低,差异均具有统计学意义(P<0.05);两个患者组之间MMSE和MoCA评分的差异均无统计学意义(P>0.05)。

表1 三组间临床资料的比较

表2 三组中各ROI的MK值及组间比较

表3 三组之间MK值的比较
2.患者的影像学表现
22例NPSLE患者异常的头颅MRI主要表现为:①脑出血改变,以出血时间不同而表现不同,多数为T1WI、T2WI高信号。②脑萎缩改变,表现为局限性或弥漫性脑沟、脑池加深,脑室扩大。③腔隙性脑梗死改变,脑实质内出现T1WI低信号,T2WI高信号灶,病灶直径多在5~15 mm。其中,有3例患者表现为脑出血(1例为脑干出血,2例为额、颞叶出血),4例患者表现为单发或多发的腔隙性脑梗死灶,5例患者表现不同程度的脑萎缩。21例Non-NPSLE患者有2例表现轻度脑萎缩。20例HC组头颅MRI均无异常发现,8个感兴趣区均无异常发现。
3.MK值的比较
三组中各ROI的MK值及组间比较结果见表2~3、图2。与HC组比较,NPSLE组和non-NPSLE组在双侧PCG和左侧DT的MK值降低(P<0.05);而两组患者之间各感兴趣区的MK值的差异均无统计学(P>0.05)。
4.感兴趣区MK值与认知功能评分的相关性
各ROI的MK值与认知功能评分的相关性分析结果见表4。双侧PCG的MK值与MoCA评分呈正相关(图3),其它ROI的MK值与MMSE和MoCA之间均无显著相关性(P>0.05)。
讨 论
DKI是在扩散加权成像(diffusion weighted im-aging,DWI)与扩散张量成像(diffusion tensor imaging,DTI)的基础上进一步研究组织微观结构的变化,用于探查非高斯分布的水分子扩散特性[7-8]。近年来,DKI已初步应用于临床研究,在老龄化、神经退行性变、脑中风、脑肿瘤等方面取得了一些初步进展,显示了其显著的临床应用前景[9-10]。然而,据我们所知,目前较少有应用DKI技术进行SLE患者颅内微结构方面的相关研究。DKI可同时获得包括DTI、DWI在内的多个参数,MK是其中最重要的一个,定义为所有梯度方向的扩散峰度平均值,其大小取决于组织微结构的复杂程度,不依赖组织结构的空间方位[11-12]。相较于FA,MK可以更加敏感并且特异性的显示病灶的微结构信息。而在以往的研究中,大部分研究者使用FA值评估脑白质微细结构的损伤[13-15]。

图1 DKI感兴趣区的定位层面,分别在双侧PCG、DT、LN和PWM处勾画ROI。a)DKI图(b=0s/mm2);b)MK图。 图2 三组中8个感兴趣区的MK值的条形图,显示NPSLE组和non-NPSLE组的双侧PCG和左侧DT的MK值较对照组明显降低。R代表右侧,L代表左侧。

图3 相关性分析散点图。a)MoCA评分与右侧PCG的MK值呈正相关;b)MoCA评分与左侧PCG的MK值呈正相关。
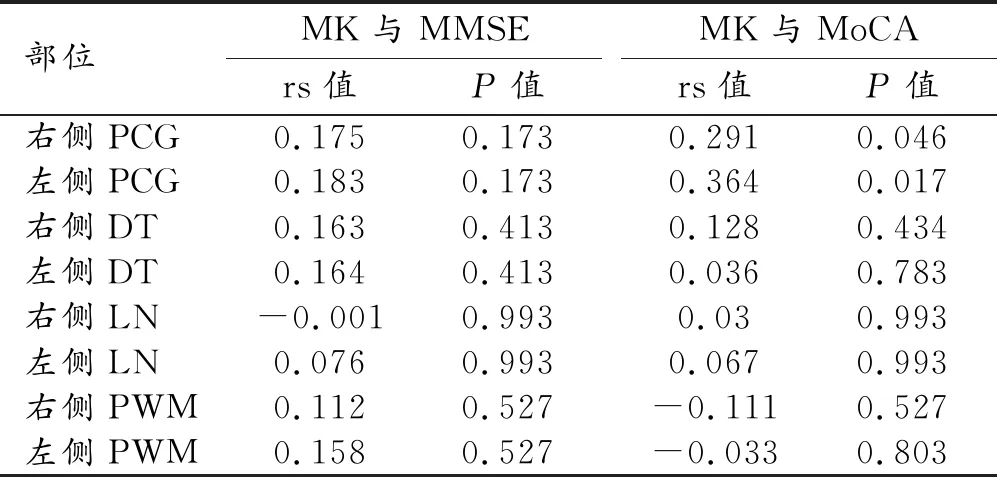
表4 感兴趣区MK值与认知功能评分的相关性
本研究发现NPSLE组及non-NPSLE组MK值在双侧PCG明显降低,提示这两组患者微结构的完整性受到损伤。MK值的降低与神经元的减少、髓鞘和轴索的退变有关[16,3]。相关研究表明,NPSLE的发病机制主要由小血管炎介导,这些颅内血管的炎症导致血管病变,引起局灶性低灌注及微梗死,最终引起神经元的损伤和代谢异常[13]。另外,由于本研究中大部分患者使用免疫抑制剂和激素治疗,这改变了颅内水分子的浓度,因此治疗对中枢神经系统微结构的改变可能也起了一定作用[14]。本研究发现两组患者的MK值差异无统计学意义,提示non-NPSLE患者虽然没有发生神经精神症状,但是也出现颅内微结构的损伤。
在评估的这些部位中,NPSLE组和non-NPSLE组患者PCG的微结构异常改变是最明显的,尤其是NPSLE组。在我们以往报道中[17],采用磁共振频谱发现PCG的代谢物浓度出现异常改变,本研究结果也进一步验证了这一发现。笔者分析可能的原因:第一, PCG邻近大脑前动脉及大脑后动脉,炎性因子容易附着于其血管壁上,使PCG受到损伤[18];第二,PCG的脑血流量和代谢率较高,这种高代谢进而加速了它的损伤[18];第三,PCG是靠近侧脑室,侧脑室血脑屏障不完整,比较容易受到炎性细胞的浸润[19]。
本研究发现SLE患者的MMSE、MoCA评分有不同程度的降低,NPSLE组下降更明显,这反映了所有的SLE患者出现一定的认知功能障碍,尤其是NPSLE组。本实验进一步评估了所选感兴趣区的MK值与认知功能评分的相关性,发现双侧PCG的MK值与MoCA评分呈正相关,这也说明SLE患者认知功能的减退与PCG微结构的异常改变有关。PCG是边缘叶的重要组成部分,对认知功能的调控起着重要作用[18-20]。目前,已经有研究人员发现在神经精神类疾病,如抑郁症、神经分裂症及阿尔茨海默病,PCG的结构和功能都受到一定的损伤[18,21],但对于SLE,尚没有类似的发现。本研究结果则提示了SLE患者出现认知功能减退,在一定程度上可能是由PCG的损伤导致的。当然,这还需更多后续的研究去进一步论证。
综上所述,DKI技术可有效评估NPSLE和non-NPSLE患者颅内微结构的损伤,SLE患者即使未出现神经精神症状也会出现脑实质微结构的改变;SLE患者出现认知功能减退,在一定程度上可能与PCG微结构的异常改变有关。