温和灸联合药物治疗呼吸机相关性肺炎的疗效观察
2021-02-06张洪丽刘芳茹
张洪丽,刘芳茹
(河北省沧州中西医结合医院,沧州 061000)
呼吸机相关性肺炎(ventilator-associated pneumonia, VAP)是指患者在建立人工气道及应用机械通气治疗48 h后,或撤机拔除人工气道48 h内发生的肺实质感染,是机械通气的常见的、严重的并发症之一[1]。患者一旦发生VAP,不仅造成脱机困难,延长住院时间,增加住院费用,还会因此加剧原发病发展进程,甚至造成死亡[2]。VAP具有较高的发病率及病死率,数据显示国内 VAP发生率为 8.9%~35%,死亡率高达30%~40%[3]。目前西医以抗菌治疗为主,即早期经验性抗菌药物治疗和目标性抗菌药物治疗。由于VAP本身治疗难度较大,且强效、广谱抗生素的广泛应用引起细菌耐药问题日趋严重,使抗菌药物治疗效果不甚理想[4]。越来越多临床医生采用中西医结合方式治疗VAP,取得良好治疗效果[5]。故本研究采用温和灸辅助治疗VAP,观察其疗效。
1 临床资料
1.1 一般资料
纳入2016年1月至2019年5月在河北省沧州中西医结合医院接受治疗的VAP患者66例。按随机数字表法分成对照组和观察组,每组33例。由于患者死亡,本试验脱落4例,对照组和观察组各2例。最终纳入分析的例数为对照组和观察组各31例。两组性别、年龄、病程比较差异无统计学意义(P>0.05),具有可比性。详见表1。

表1 两组一般资料比较
1.2 诊断标准
1.2.1 西医诊断标准
参照《呼吸机相关性肺炎诊断、预防和治疗指南(2013)》[6]制定VAP诊断标准。①使用呼吸机48 h后或撤机拔除人工气道48 h内发病;②胸部X线可见新发生的或进展性的浸润性阴影;③满足至少两项:体温超过 38℃或低于 36℃,外周血白细胞计数超过 10×109/L或低于 4×109/L,气管支气管内出现脓性分泌物。
1.2.2 中医诊断标准
参照《中药新药临床研究指导原则》[7]制定肺肾两虚证的辨证标准。主症为咳声低微,咳而伴喘,动则喘咳,气不接续,心悸怔忡,痰多色白;次症为自汗易汗,形寒肢冷,神倦乏力,舌淡嫩,苔白,脉弱。
1.3 纳入标准
①符合西医诊断标准;②符合肺肾两虚证的辨证标准;③年龄18~70岁;④无相关药物过敏史;⑤可接受温和灸治疗;⑥患者或家属知情同意。
1.4 排除标准
①肺水肿、急性呼吸窘迫综合征、肺结核、肺栓塞者;②妊娠期、哺乳期妇女;③合并严重的心、肝、肾等系统疾病;④在外院建立人工气道者。
1.5 脱落及剔除标准
①患者或家属要求退出本试验者;②患者病情出现严重恶化或死亡的;③数据资料缺失者。
2 治疗方法
2.1 对照组
予常规治疗。注射用亚胺培南西司他丁钠(国药集团国瑞药业有限公司,国药准字 H20074008)1.0 g加100 mL生理盐水静滴,每日2次;同时予化痰、解痉平喘、调整水电解质平衡、营养支持等对症治疗。连续治疗10 d。
2.2 观察组
在对照组的常规治疗基础上,另予温和灸治疗。
取膻中、气海、关元、丰隆(双)。患者仰卧位,暴露穴位局部;施术者点燃艾条一端后,对准所选穴位,距离皮肤2~3 cm进行温和灸。以局部温热无灼痛感为宜,每穴灸10~15 min,以皮肤红晕为度。每日施灸1次,连续治疗10 d。
3 治疗效果
3.1 观察指标
3.1.1 临床肺部感染评分(clinical pulmonary infection score, CPIS)[8]
治疗前后,评估患者CPIS评分。CPIS包括体温、白细胞计数、气管分泌物、氧合情况、胸片浸润影、气管吸取物培养等内容,用以评估感染的严重程度。CPIS分值0~12分,评分越高,病情越重。
3.1.2 动脉血氧分压(arterial oxygen partial pressure, PaO2)及二氧化碳分压(carbon dioxide partial pressure, PaCO2)
治疗前后,采用全自动血气分析仪测定 PaO2及PaCO2。
3.1.3 机械通气时间、肺部感染控制时间及住院时间
记录并比较两组机械通气时间、肺部感染控制时间及住院时间。
3.1.4 血清学指标
治疗前后分别抽取两组患者清晨空腹外周静脉血,采用酶联免疫吸附法测定血清可溶性髓系细胞触发受体-1(soluble triggering receptor expressed on myeloid cells-1, sTREM-1)和降钙素原(procalcitonin, PCT)水平。
3.2 疗效标准[7]
临床痊愈:症状基本消失,体温、白细胞计数基本恢复正常,X线浸润性阴影基本消散,痰培养转阴。
显效:临床症状明显好转,体温、白细胞计数明显改善,X线浸润性阴影消散50%以上。
有效:临床症状有所好转,体温、白细胞计数改善,X线浸润性阴影部分消散。
无效:症状改善不显,体温、白细胞计数、X线无明显改变。

3.3 统计学方法
本研究中所有数据均采用 SPSS20.0进行统计分析。计数资料比较采用卡方检验。符合正态分布的计量资料以均数±标准差表示,比较用t检验。以P<0.05表示差异有统计学意义。
3.4 治疗结果
3.4.1 两组临床疗效比较
治疗后,对照组总有效率为 74.2%,观察组为93.5%,两组比较差异具有统计学意义(P<0.05),详见表2。

表2 两组临床疗效比较 (例)
3.4.2 两组治疗前后CPIS评分比较
治疗前,两组 CPIS评分比较,组间差异无统计学意义(P>0.05)。治疗后,两组CPIS评分均较治疗前降低(P<0.05),且观察组治疗后 CPIS评分低于对照组(P<0.05)。详见表3。
表3 两组治疗前后CPIS评分比较 (±s,分)

表3 两组治疗前后CPIS评分比较 (±s,分)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 治疗前 治疗后观察组 31 8.06±1.21 4.77±1.431)2)对照组 31 8.13±1.23 5.90±1.451)
3.4.3 两组患者机械通气时间、肺部感染控制时间及住院时间比较
观察组患者机械通气时间、肺部感染控制时间及住院时间均明显短于对照组(P<0.05)。详见表4。
表4 两组患者机械通气时间、肺部感染控制时间及住院时间比较 (±s,d)

表4 两组患者机械通气时间、肺部感染控制时间及住院时间比较 (±s,d)
注:与对照组比较1)P<0.05
组别 例数 机械通气时间 肺部感染控制时间 住院时间观察组 31 6.81±1.051) 8.16±1.531) 16.39±2.261)对照组 31 9.13±1.36 10.84±1.69 25.26±4.27
3.4.4 两组治疗前后PaO2和PaCO2比较
治疗前两组患者的 PaO2及 PaCO2比较差异均无统计学意义(P>0.05)。治疗后,两组 PaO2及 PaCO2较同组治疗前明显改善(P<0.05),观察组 PaO2及 PaCO2优于对照组(P<0.05)。详见表5。
3.4.5 两组治疗前后血清sTREM-1和PCT水平比较
治疗前两组患者血清sTREM-1和PCT水平比较差异均无统计学意义(P>0.05)。治疗后, 两组血清sTREM-1和PCT水平均较治疗前明显降低(P<0.05),观察组血清 sTREM-1和 PCT水平低于对照组(P<0.05)。详见表6。
表5 两组治疗前后PaO2和PaCO2比较 (±s,mmHg)
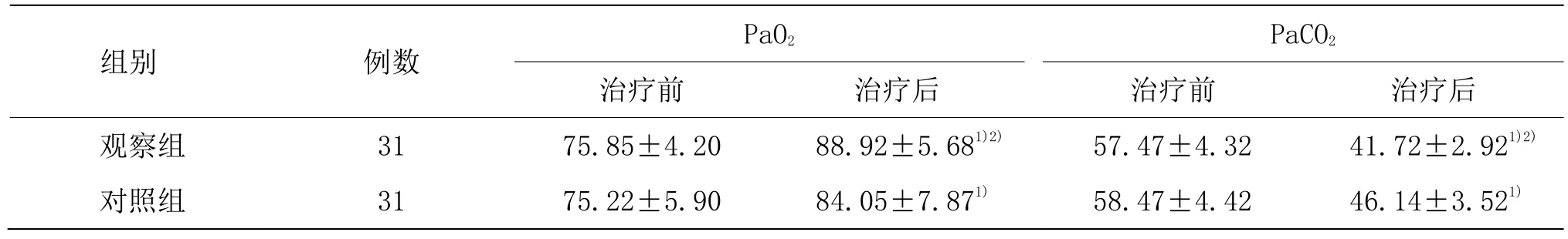
表5 两组治疗前后PaO2和PaCO2比较 (±s,mmHg)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 PaO2 PaCO2治疗前 治疗后 治疗前 治疗后观察组 31 75.85±4.20 88.92±5.681)2) 57.47±4.32 41.72±2.921)2)对照组 31 75.22±5.90 84.05±7.871) 58.47±4.42 46.14±3.521)
表6 两组治疗前后血清sTREM-1、PCT水平比较 (±s,pg/mL)
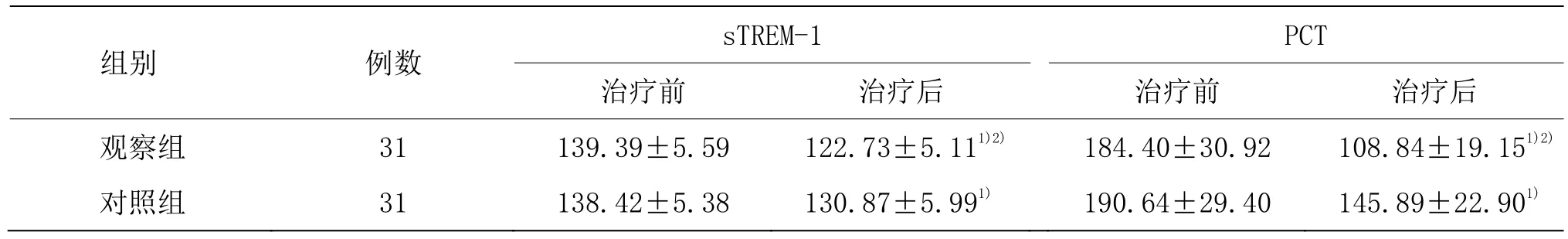
表6 两组治疗前后血清sTREM-1、PCT水平比较 (±s,pg/mL)
注:与同组治疗前比较1)P<0.05;与对照组比较2)P<0.05
组别 例数 sTREM-1 PCT治疗前 治疗后 治疗前 治疗后观察组 31 139.39±5.59 122.73±5.111)2) 184.40±30.92 108.84±19.151)2)对照组 31 138.42±5.38 130.87±5.991) 190.64±29.40 145.89±22.901)
4 讨论
呼吸机相关性肺炎的发生与患者基础状态、药物治疗及相关诊疗操作有关。年龄、基础疾病严重程度、营养状况等患者基础状态可影响患者自身免疫功能,是 VAP发病的独立危险因素[9]。不合理应用广谱抗生素可增加耐药菌产生概率,并打破原有菌种平衡,引起菌群失调,使弱势菌群迅速增殖,引发二次感染;长期使用制酸剂及质子泵抑制剂使胃内pH值升高,破坏胃内酸性环境,削弱胃酸对胃内细菌的杀灭作用,利于细菌的定植与生长[10]。气管插管、气管切开等可导致气道黏膜损伤,破坏气道免疫屏障功能,引起气道炎症反应,导致VAP发生[11]。一般认为,口咽部或胃内病原菌进入肺中是VAP最主要的感染途径[12]。因此,在合理使用抗生素治疗的前提下,采用半卧位、加强口咽部护理、减少质子泵抑制剂使用、缩短呼吸机使用时间等措施对VAP恢复亦有积极作用。
VAP临床表现以气急、喘息、痰量增多或出现脓痰为主,可伴不同程度的发热,多属中医学“喘证”“哮病”“痰饮”“伤寒”等范畴[13]。其病位在肺,与脾、肾二脏密切相关。肺为气之主,肺脏亏虚是本病发病的首要条件。机械通气患者病重体衰,五脏俱虚,肺宣肃功能下降。外邪犯肺,肺气被遏,宣肃无权,痰阻气道,呼吸不利,而发为本病。肾为气之根,主纳气。肺虚日久,伤及肾气,肾不纳气,气逆于肺为喘。研究显示,VAP的辨证分型中虚证是以肺肾两虚证最为多见[14]。可见,肺肾两虚是 VAP的主要证型,治疗应以补肺益肾为主要治则。
本研究选用的温和灸是中医外治法的重要组成部分。其以温热刺激为主,发挥扶正固本、通补气血之效,常用于虚证、寒证及中老年人预防保健[15]。膻中、气海、关元、丰隆为主要灸穴。其中,膻中为气会,是肺经、脾经、心经、肾经、任脉的交会穴,主治心肺疾患,灸之可理气宽胸、温肺化痰、益气平喘;气海为肓之原,是强壮保健要穴,有补气理气、益肾固摄作用,主治气虚诸证;关元属任脉,是脾经、肾经、肝经、任脉交会穴,有温阳益气、补肾纳气作用;丰隆为胃经络穴,可健脾化痰、和胃降逆,是治痰要穴。以上诸穴相配,共奏补肺益气、温肾纳气、祛痰平喘之功。
本研究检测并比较两组治疗前后的血清 sTREM-1和PCT水平。sTREM-1是与炎症密切相关的分泌型免疫球蛋白。机体感染细菌后,sTREM-1分泌至体液、血液中,可选择性表达于中性粒细胞、单核细胞,促进肿瘤坏死因子、白介素-8等炎症因子分泌,抑制抗炎介质表达,促进促炎介质释放,进一步激活、级联放大炎症反应[16]。同时,sTREM-1可增强细菌性肺炎中性粒细胞诱导,加速肺部炎症灶中性粒细胞的迁移[17]。有研究表明,sTREM-1是预测VAP最终结局的有力指标[18]。亦有专家认为sTREM-1可成为感染性疾病的潜在生物标志物,比C反应蛋白、PCT更具敏感性和特异性[19]。PCT是一种无激素活性的蛋白质。当机体受到细菌感染时,机体内的炎症因子刺激巨噬细胞、单核细胞、神经内分泌细胞等大量合成PCT并释放入血,血清PCT水平明显上升,且与感染严重程度相一致[20]。因此,PCT可被用来作为细菌感染的生物学标记物,对于确定细菌感染严重程度、指导抗生素应用、评估感染性疾病的进展及预后有重要意义[21]。可见,血清sTREM-1、PCT水平反映VAP病情的严重程度,与VAP发生、进展、预后密切相关,降低血清sTREM-1、PCT水平是治疗VAP的潜在靶点。
本研究结果显示,观察组总有效率明显高于对照组,观察组在减轻肺部感染、改善PaO2及PaCO2、缩短机械通气时间、缩短肺部感染控制时间及缩短住院时间方面也优于对照组;同时观察组血清sTREM-1和PCT水平明显降低,且低于对照组。表明温和灸可降低VAP患者血清sTREM-1、PCT水平,这可能与温和灸治疗VAP的作用机制相关。
综上所述,温和灸治疗VAP的疗效确切,可减轻肺部感染,改善 PaO2及 PaCO2,缩短机械通气时间、肺部感染控制时间及住院时间,降低血清 sTREM-1和 PCT水平。
