基于广义估计方程的两种微创术式治疗腰椎间盘突出症的临床疗效对比研究
2021-02-04杨震宋振全潘冬生李晋江李可
杨震,宋振全,潘冬生,李晋江,李可,3
(1.北部战区总医院神经外科,辽宁沈阳 110016;2.锦州医科大学北部战区总医院研究生培养基地,辽宁沈阳 110016;3.大连医科大学北部战区总医院研究生培养基地,辽宁沈阳 110016)
腰椎间盘突出症(lumbar disc herniation, LDH)是常见的脊柱疾病,多数患者可通过保守治疗缓解症状,但是当保守治疗失败或出现症状进行性加重时,需予手术干预[1-2]。开放式腰椎椎板减压手术 (fenestration discectomy,FD)既往常用于治疗LDH[3],但易导致肌肉损伤、黄韧带去除和神经收缩,增加了手术之外的副损伤,10%以上的患者可出现相关临床症状[4]。近些年,随着临床理念和科学技术的进步,各种微创术式逐渐应用于LDH,但其最佳的手术方案仍存在争议[5]。
近期有文献荟萃分析指出,显微镜通道技术和经皮内镜下椎间盘切除术是临床医生最常用的两种显微技术[6]。本研究选择了其中具有代表性的两种术式,分别为经皮椎间孔镜下间盘切除术(percutaneous endoscopic lumbar discectomy,PELD)与小切口显微镜下间盘切除术(small incision discectomy,SID)进行比较。此两种术式疗效比较的文献较多,得出的结论也不尽相同。既往文献在对两者疗效进行统计分析时一般采用独立样本t检验,然而在研究随访过程中,所获资料为重复测量纵向资料[7],各数据并非非独立性,其组内相关性不能忽略,若仅予独立样本t检验则增加了犯I型错误的概率[8]。1988年Zeger等[9]在广义线性模型(generalized linear model,GLM)的基础上创立了广义估计方程(generalized estimating equation,GEE),用以处理非独立的组内相关资料更为适当,得到更稳健的参数估计值[10]。为此,本研究尝试应用广义估计方程对此两种术式的治疗效果进行统计分析,以求得出更准确的结论。
1 资料与方法
1.1 一般资料
收集2016年10月~2018年10月于北部战区总医院神经外科行手术治疗的LDH患者90例,其中经PELD手术42例,经SID手术48例。收集所有患者的一般资料,包括病变节段、病程、年龄、性别等,组间差异均无统计学意义(P>0.05),具有可比性,见表1。所有手术均为同一治疗小组完成。所有的患者术前均完善相关影像学检查(腰椎CT、MRI和X线),确定是否存在脊柱侧弯、腰椎不稳。纳入标准:①术前MRI和CT扫描明确提示腰椎间盘突出;②神经检查显示运动无力、感觉异常或存在病理反射;③保守治疗至少12周无效。排除标准:①合并有腰椎不稳或中央管狭窄;②钙化型椎间盘突出;③二次手术患者;④合并多种其他疾病,如糖尿病、精神病等。
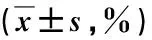
表1 两组患者的一般资料对比
1.2 手术方法
PELD手术:在局部浸润麻醉下进行,患者取俯卧位,腹部悬空,定位手术节段,然后选取此水平距后正中线旁开8~14 cm为进针点,穿刺部位在关节突外侧,穿刺至棘突正中央,侧位透视显示针尖位于椎间隙中后1/3,将穿刺针缓慢退出,配置亚甲蓝、碘海醇造影液,配置比例为2 mL:5 mL,将造影剂注入病变的椎间盘内,观察患者是否出现症状,即为诱发试验。X线观察并记录造影剂注入椎间盘后的变化,以及纤维环破裂的基本情况,并记录,随后将造影针取出,将导丝置入,以置入的导丝为中心作一小切口,将工作套管置入体内。确认工作套管的位置后将其固定,连接影像系统及吸引系统。将椎间孔镜逐渐置入,显示手术视野,对出血部位进行射频消融、低温止血处理,清除蓝色的病变髓核以及其附带的相关组织,并进行减压处理,减压处理充分的标志是硬膜囊不再受压、具有自主的搏动,注意观察有无出血以及患者的生命体征,如无其他特殊症状出现,则手术完成,将切口缝合。
SID手术:在全身麻醉下进行,以手术椎间盘间隙为中心,作长约2 cm的后正中直切口。用双极电刀解剖皮下组织,切除腰背部筋膜。椎旁肌仅破坏患侧,从棘突、椎板和内侧小关节侧面分离。以止血钳检查上板下缘、下关节突内侧缘和下板上缘。再次透视确认椎间隙,用半椎板撑开器暴露视野,置显微镜,在显微镜放大下进行操作,确定黄韧带,然后以咬骨钳去除上板下缘和下板上缘的一部分。切除黄韧带并进入硬膜外腔,向内侧牵拉神经根,进入硬膜外腔腹侧。利用小圆刀将后纵韧带、椎间盘纤维环切除,用钝的神经钩将椎间盘碎片取出,只取出病理性椎间盘材料,尽可能保留椎间盘间隙。充分减压后,反复冲洗椎间盘,检查椎间孔确保神经根不受压迫,术区放置引流管。止血后,逐层缝合切口。
1.3 术后处理
术后常规使用抗生素、止痛、营养神经及激素药物,以24 h引流<50 mL为引流管拔除的标准,在患者能耐受的情况下,鼓励其尽早下地活动。
1.4 评定指标
结果包括视觉模拟评分法(VAS)、Oswestry 功能障碍指数(ODI)和日本骨科协会评估治疗分数(JOA评分),所有评分均在术前、术后即刻获得,术后继续随访12个月,在1、3、6、12个月时分别记录各项评分。根据改良Macnab疗效评定标准,在末次随访的时候,将患者的结果评定为优、良、可或差。此外,记录患者的手术时间、术中失血量、住院时间、总住院费用、再手术和并发症情况。并发症包括医源性神经损伤、硬脊膜破裂、术中血管损伤、术后感染等。
1.5 数据分析
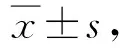
2 结果
2.1 术后一般情况对比
表2中可见,PELD组的手术时间、切口长度、术中失血量和住院时间数据均显著低于SID组,差异有统计学意义(P<0.05);PELD组的总住院费用则显著高于SID组,差异有统计学意义(P<0.05)。
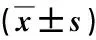
表2 两组患者术后一般情况对比
2.2 临床结果比较
由图1-4可见,两组患者术后下肢痛和腰背痛VAS评分和ODI评分、JOA评分均改善明显,手术前后差异有统计学意义(P<0.001)。经表3广义估计方程分析可见:两组间腰痛VAS和ODI评分改善无显著差异(P>0.05);但PELD组的下肢疼痛VAS评分及JOA评分改善情况优于SID组(P<0.05)。
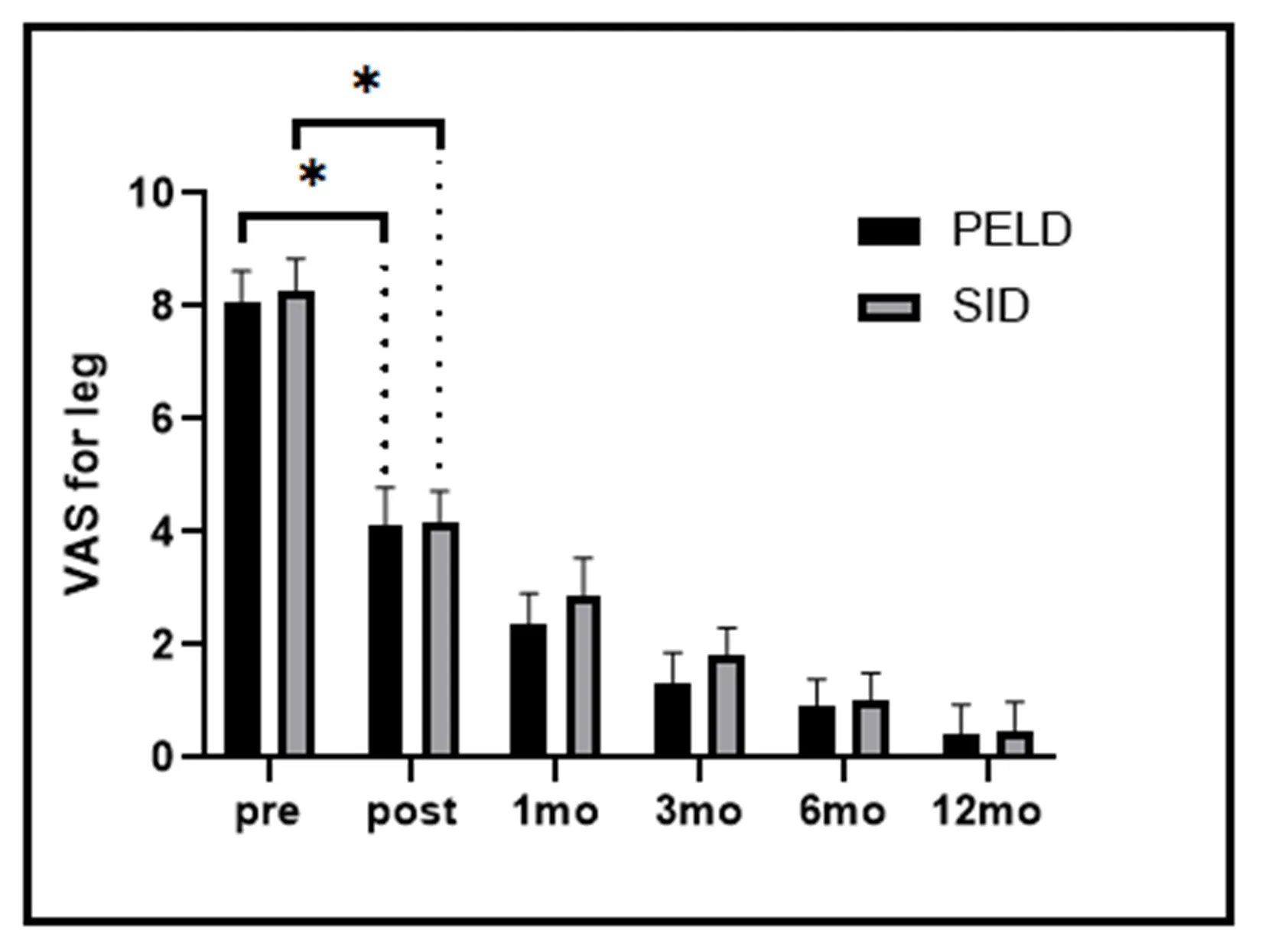
图1 两组术前及术后各时间下肢疼痛VAS评分注:*手术前后组内t检验对比P<0.001
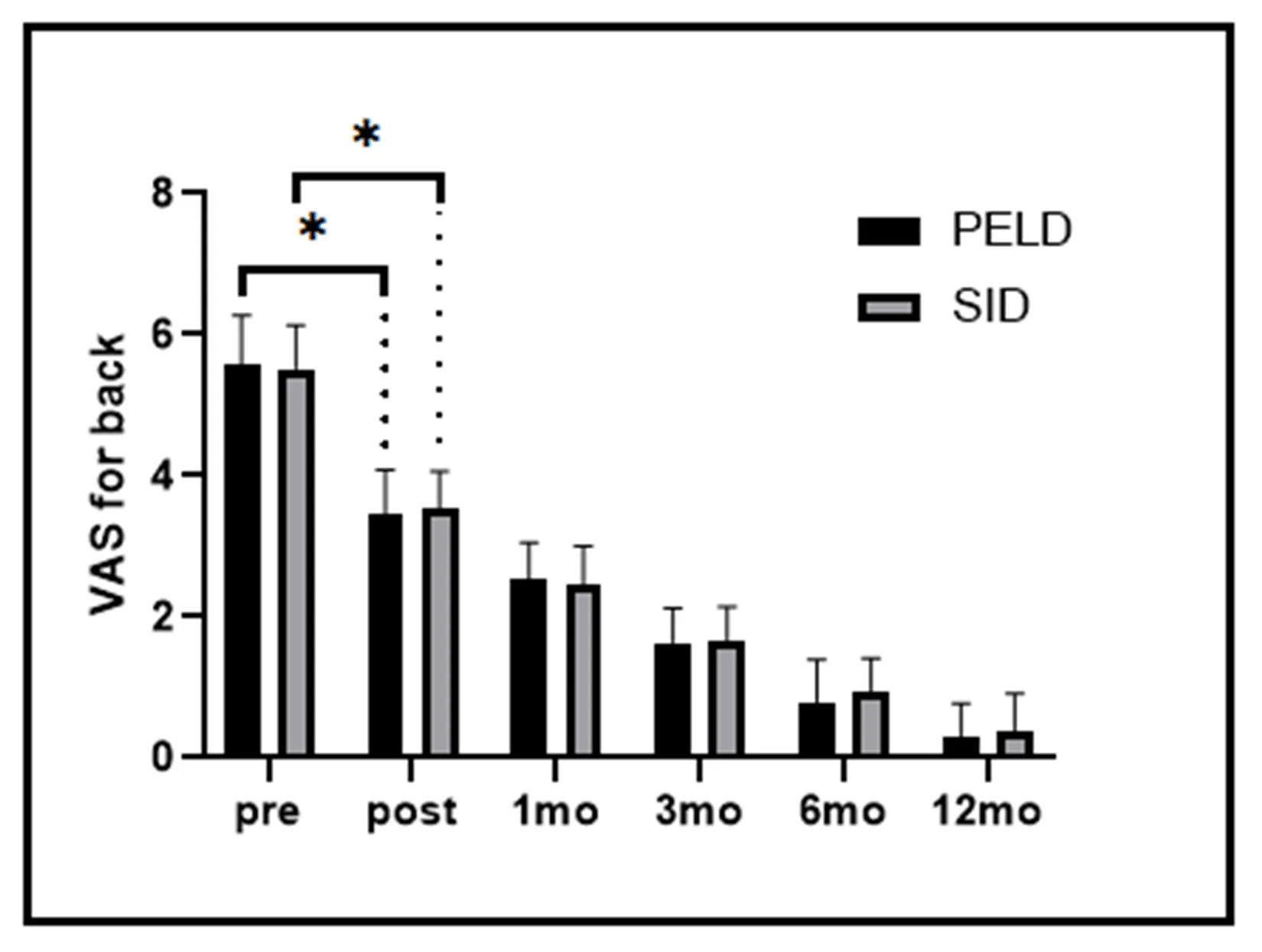
图2 两组术前及术后各时间腰背部VAS评分注:*手术前后组内t检验对比P<0.001
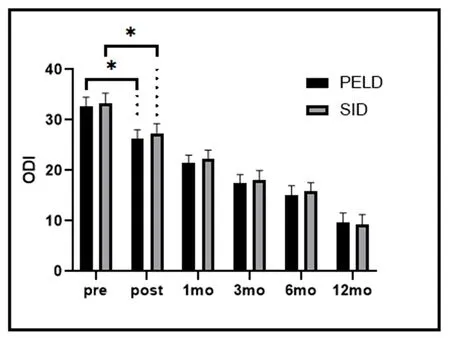
图3 两组术前及术后各时间腰椎ODI评分注:*手术前后组内t检验对比P<0.001
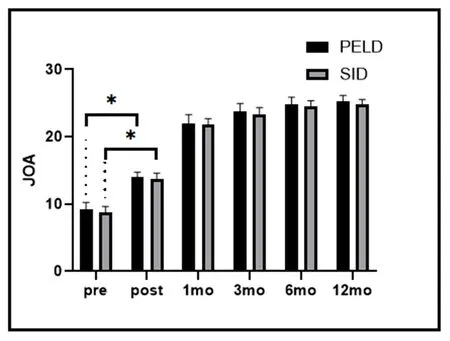
图4 两组术前及术后各时间JOA评分注:*手术前后组内t检验对比P<0.001
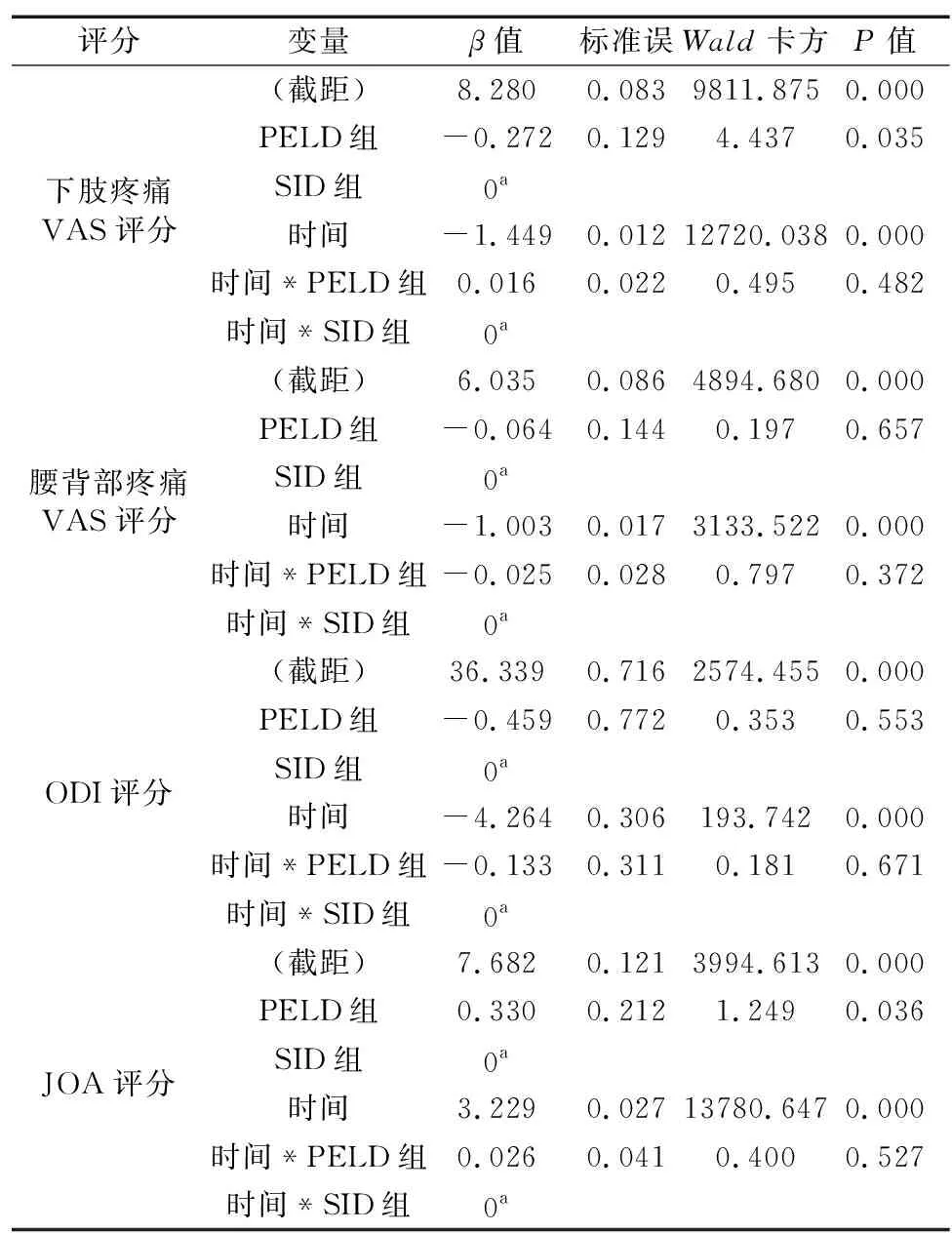
表3 基于广义估计方程的两术式各评分比较
偏回归系数的参数解释:β1=-0.272,P=0.035<0.05,即对于下肢疼痛VAS评分,PELD组手术后得分较之SID组平均下降0.272分,β2=-1.449,P=0.000<0.001,提示手术前后得分差异有统计学意义,手术后得分较之术前平均下降1.449分,β3=0.016,P=0.482>0.05,说明两组手术术后得分下降幅度无明显差异。
同理,对于JOA评分,PELD组手术后得分较之SID组平均增高0.330分,手术后得分较之术前平均提升了3.229分,两组手术术后得分下降幅度无明显差异。对于腰背部疼痛VAS评分和ODI评分,两组得分变化无统计学意义,但两组手术治疗前后差异有统计学意义,得分较术前分别平均下降了1.003分和4.264分,得分下降幅度没有明显差异。由表4可见,末次随访时,PELD组优良率92.85%,SID组优良率91.66%,组间差异无统计学意义(P>0.05)。典型病例手术前后的影像学资料,见图5-6。
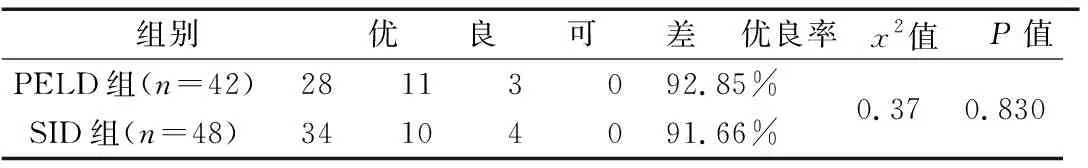
表4 两组患者末次随访疗效对比
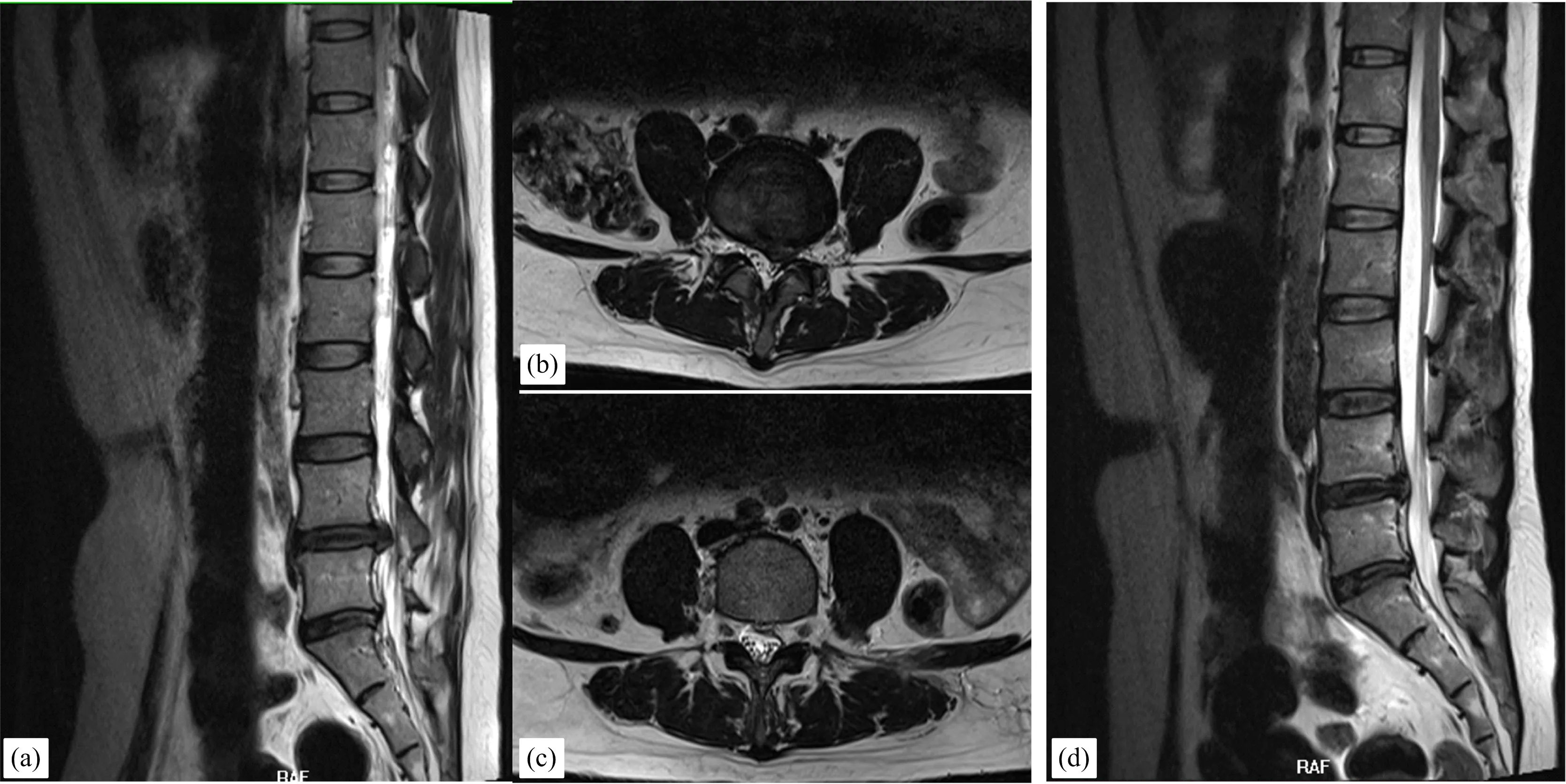
图5 患者女,35岁,a:术前矢状位MRI示L4-5椎间盘突出,硬膜囊受压明显;b:术前轴位MRI示L4-5椎间盘向左侧突出;c-d:行经皮椎间孔镜下间盘切除术后复查MRI示L4-5椎间盘突出基本消失,硬膜囊压迫解除。
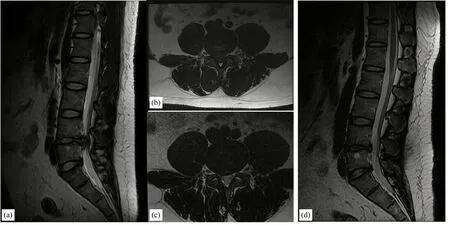
图6 患者男,31岁,a 术前矢状位MRI示L4-5椎间盘突出,硬膜囊受压明显;b:术前轴位MRI示L4-5椎间盘向右侧突出;c-d:行小切口显微镜下椎间盘切除术后复查MRI示L4-5椎间盘突出基本消失,硬膜囊压迫解除。
3 讨论
自20世纪90年代,Yeung[11]首次提出经Kambin三角区进入到椎间盘内减压以来,目前PELD逐渐成为各种LDH的主流手术方案[12],其创伤小,能最大程度保护脊柱原有的稳定性,减少了因手术副损伤而出现的各种并发症。但是其设备较昂贵,学习曲线陡峭,所以手术早期存在一定的困难[13]。SID技术则是在减少手术创伤的基础上进行椎间盘减压,其临床思路与传统开放式手术相似,使得其学习曲线较为平缓,且无需昂贵的内镜设备,而被临床脊柱外科医生广泛应用[14]。
为明确PELD 和SID技术治疗LDH的疗效,此研究通过搭建广义估计方程模型进行回顾性分析,结果显示,PELD组和SID组的手术疗效无显著差异,但PELD组的术后疼痛得分改善情况总体上优于SID组;且在切口长度、术中出血量、手术及住院时间方面,PELD组均明显优于SID组,但SID的手术费用更低。分析其原因:(1)LDH 的主要致病机制是突出的髓核组织对神经产生压迫,两种术式均可将突出的髓核摘除,从而解除神经根所受刺激,所以两组远期疗效没有明显差异。(2)PELD组手术通过内镜设备可直接到达操作部位,无需对腰部肌肉等组织行层层剥离,省略了切口缝合时间,故手术时间少于SID组。(3)PELD组经皮穿刺定位后,仅需与内镜直径大小相仿的切口即可,故手术切口必然小于SID手术,且术中出血点在内镜下放大,更易止血,同时PELD手术对周围组织破坏小,故出血量也相应减少。(4)PELD组手术采用局部麻醉,对患者影响较小,且手术破坏了更少的结构,所以术后患者恢复较快,住院时间也相对缩短。(5)SID手术仅术前需通过X线照射定位,而PELD术中需间断多次使用X线透视定位,外加昂贵的内镜设备成本,使得PELD组手术费用较高。
本研究采取广义估计方程分析,其比较结果更稳健更具体,不但可以比较出孰优孰劣,更能清晰地显示两组评分改善的幅度及差异的具体数值,对临床研究有可靠的参考价值。但本研究仍存在一定的局限性:采用回顾性研究,样本量较少,随访时间为12个月,时间较短;而现有文献关于这两种术式的临床研究结论也不尽相同。因此,尚需要进一步的多中心、大样本、长期随访的研究分析来验证。
