消化道造影在胃底贲门癌中的诊断价值分析
2021-01-31河南理工大学第一附属医院454100刘孝洁董帅举
河南理工大学第一附属医院(454100)刘孝洁 董帅举
胃癌作为常见消化道恶性肿瘤,胃底、贲门为高发部位,多处于肋弓内侧,由于人体胃黏膜结构复杂,临床诊断胃底贲门癌难度较大[1]。胃底贲门癌起病隐匿,发病早期无典型临床表现,多数患者确诊时已处于中晚期,错失最佳治疗时机,预后较差[2]。在胃底贲门癌诊断中,螺旋CT使用较为普遍,但由于对设备要求较高,导致临床推广受限[3]。消化道造影包括气腹胃壁造影、气钡双重造影,近年来在胃底贲门癌诊断中逐渐使用,诊断效能确切[4]。鉴于此,本研究将分析消化道造影在胃底贲门癌中的诊断价值。现报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2017年1月~2019年12月我院治疗的疑为胃底贲门癌患者72例,其中男49例,女23例;年龄25~68岁,平均年龄(48.21±6.30)岁;病程2~5年,平均病程(3.04±0.56)年,伴有不同程度的吞咽困难、贫血、呕吐、腹腔积液及黑便等症状。
1.2 入选标准 (1)纳入标准:①临床资料较为完善者;②精神状态良好,未存在意识障碍者;③可耐受消化道造影、螺旋CT检查者。(2)排除标准:①合并代谢性疾病者;②患有血液系统疾病者;③合并其他部位恶性肿瘤者。
1.3 方法 入选患者均接受消化道造影、螺旋CT检查,消化道造影检查具体步骤:检查前患者禁食禁水6h,口服产气粉,胃部充气并扩张,含服40~50ml硫酸钡混悬液造影剂,通过高频数字胃肠诊断机HF81-3(北京万东公司提供)实施胸腹部透视,观察病变部位情况及食道钡剂通过情况。于仰卧位左右侧、半卧位左右侧对患者胃体进行观察,随后患者取站立位,观察胃压迫成像、充盈成像,对食道至胃部情况进行观察,以80mAs、70kV点片。螺旋CT检查具体步骤:采用LightSpeed 64排容积CT(VCT)(美国GE公司提供)检查,检查前禁食6h,患者取仰卧位,首先预扫描,患者饮水800~1000ml,至胃壁厚度均匀,胃黏膜敞开形成纤细小锯齿状,随后正式扫描,患者取仰卧位,上举双臂,指导患者扫描期间深吸气后憋气至全腹部扫描完成。扫描速度为0.5s/圈,时间为5~10s,向工作站传输获取图像并实施图像处理,以20~30sCTA延迟时间,重建层厚、间隔分别为1.25mm、0.6mm,导入成像软件包,实施多平面、多角度图像重建及重组曲面、最大密度投影、再现容积。
1.4 评价指标 ①观察胃镜及手术检查结果,并以胃镜及手术检查结果作为金标准,计算螺旋CT、消化道造影单独及联合诊断敏感度、特异度及准确率,敏感度=真阳性/(真阳性+假阴性)×100%;特异度=真阴性/(真阴性+假阳性)×100%;准确率=(真阳性+真阴性)/(真阳性+假阴性+假阳性+真阴性)×100%。②计算螺旋CT、消化道造影单独及联合诊断影像学特征检出率。
1.5 统计学方法 本次研究采用SPSS22.0软件分析数据,计数资料以百分数和例数表示,用χ2检验;计量资料用(±s)表示,用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 胃镜及手术检查结果 72例疑为胃底贲门癌患者经胃镜及手术检查结果证实阳性、阴性分别为61例、11例。
2.2 螺旋CT、消化道造影单独及联合诊断结果 以胃镜及手术检查结果作为金标准,螺旋CT+消化道造影诊断敏感度高于螺旋CT、消化道造影,诊断准确率高于螺旋CT、消化道造影,差异有统计学意义(P<0.05);螺旋CT、消化道造影单独及联合诊断特异度对比,差异无统计学意义(P>0.05)。见附表1、2。
2.3 螺旋CT、消化道造影单独及联合诊断影像学特征检出情况 螺旋CT+消化道造影在胃壁增厚、恶性龛影、软组织肿块、黏膜病变中检出率高于螺旋CT、消化道造影,差异有统计学意义(P<0.05)。见附表3。
3 讨论

附表1 螺旋CT、消化道造影单独及联合诊断结果与病理诊断情况对比(n)
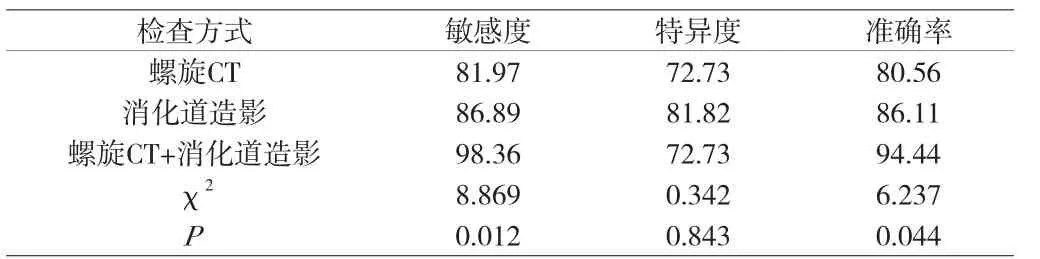
附表2 螺旋CT、消化道造影单独及联合诊断情况比较(%)

附表3 螺旋CT、消化道造影单独及联合诊断影像学特征检出情况对比[n(%)]
胃底贲门癌作为胃癌常见类型,多是指发生于贲门口2.0~2.5cm左右的恶性肿瘤,近年来随着生活环境的日益恶化及饮食结构的不断改变,临床上胃底贲门癌发生率逐渐增加[5]。贲门解剖结构特殊,位置在胃、食管交界部位,作为食管通向胃部重要开口,癌变发生后,肿瘤向上蔓延至食管下段,向下蔓延至胃体上部、胃底,临床诊断难度较大[6]。目前手术为胃底贲门癌治疗中优选方法,而患者术后转归、预后与胃底贲门癌早期诊断具有密切联系,故早期发现并及早确诊胃底贲门癌对指导临床制定治疗方案及改善患者预后具有重要影响[7]。
多层螺旋CT为胃底贲门癌诊断常用方法,可通过全面扫描显示患者整个器官,观察胃部特征、形态及表现异常现象,进而判定病变严重程度及位置[8]。多层螺旋CT射线辐射剂量较低、成像质量效果好,且可于单位时间内完成扫描工作,可对病变程度、位置进行多方位、多角度观察,观察胃壁全层,对邻近脏器、组织转移、侵袭情况进行判定;同时检查中指导患者饮水800~1000ml,能够增加胃及食管交界部位、胃底厚度,提升胃底贲门癌诊断效能[9]。但经临床实践发现,多层螺旋CT在胃底贲门癌早期的胃肠道蠕动及黏膜病变程度诊断中难度较大,检查亦存在一定的误诊、漏诊几率。消化道造影为消化道疾病诊断中常用方法,检查时吞入造影剂,实施多角度、多方位检查,借助上消化道钡双重造影,对黏膜皱襞、充盈缺损、龛影情况进行观察;同时钡餐造影能够清晰显示病灶大小、轮廓及肿块对组织黏膜侵犯情况,利于为疾病诊断及治疗提供确切信息,同时消化道造影对机械设备要求较低,检查费用不高,易于患者接受[10]。本研究结果显示,72例疑为胃底贲门癌患者经病理证实阳性、阴性分别为61例、11例;以胃镜及手术检查结果作为金标准,螺旋CT+消化道造影诊断敏感度高于螺旋CT、消化道造影,诊断准确率高于螺旋CT、消化道造影,螺旋CT+消化道造影在胃壁增厚、恶性龛影、软组织肿块、黏膜病变中检出率高于螺旋CT、消化道造影,提示消化道造影联合螺旋CT诊断胃底贲门癌准确率、敏感度较高,在诊断胃壁增厚、恶性龛影、软组织肿块、黏膜病变等方面具有较大优势,两者联合检查利于提升胃底贲门癌诊断效能。经临床实践发现,多层螺旋CT检查胃底贲门癌准确率较高,可对肿瘤生长、转移及浸润程度进行观察,多被用于临床分期及术前评估中,而消化道造影检查能够清晰显示病灶轮廓、面积及肿瘤侵犯组织黏膜情况,针对病变早期未出现明显临床特征时,采用消化道造影检查即可做出诊断。
综上所述,消化道造影联合螺旋CT检查胃底贲门癌能够提升诊断结果敏感度及准确率,提供重要影像学特征信息,为临床疾病诊治提供参考。
