后侧倒L入路联合前外侧入路三钢板固定胫骨平台三柱骨折的临床疗效
2021-01-28刘大凯刘建民大连市第二人民医院骨科辽宁大连116001
辛 兵,刘大凯,刘建民 (大连市第二人民医院骨科,辽宁 大连 116001)
胫骨平台遭受高能量损伤时往往会导致胫骨平台三柱骨折,造成胫骨平台塌陷及骨折移位,且多合并周围软组织和血管神经损伤,严重影响膝关节的功能和稳定性[1]。胫骨平台骨折伤情多较为复杂,准确的手术分型有助于手术医师正确判断骨折累及的范围,对于制定手术方案、提高治疗效果和术后康复尤为重要。三柱分型理论对复杂胫骨平台骨折手术具有较好的指导作用,有利于采取较为理想的入路方式及内固定方法[2]。胫骨平台三柱骨折属于复杂胫骨平台骨折的一种,对骨折复位及内固定要求较高,目前对于胫骨平台三柱骨折的治疗,双钢板固定和三钢板固定孰优孰劣尚无定论[3-5],且大部分研究并未得出何种固定方式更适合胫骨平台三柱骨折患者的治疗。随着影像学技术的发展,胫骨平台骨折的CT平扫联合三维重建能够从多角度更直观立体地展现胫骨平台的骨折情况,有利于为患者提供更加直接和个体化的治疗方案,针对性地设计手术入路和固定方式,提高治疗的效率。本研究旨在分析2种治疗方式的优点和局限性,从而为临床治疗该类骨折提供参考依据。
1 资料与方法
1.1 临床资料
回顾性分析2016年1月至2018年12月在我院诊治的76例胫骨平台三柱骨折患者的临床资料,其中男51例,女25例;年龄26~68岁,平均(41.35±3.21)岁;左侧胫骨平台骨折41例,右侧胫骨平台骨折35例;高空坠落伤23例,交通事故伤26例,摔伤27例;Schatzker分型中Ⅴ型45例,Ⅵ型31例。纳入标准:①经临床CT确诊为胫骨平台三柱骨折;②新鲜闭合性骨折;③无手术禁忌证;④伤前无膝关节疾病;⑤治疗依从性好,遵医嘱进行术后康复锻炼,配合随访复查。排除标准:①严重内科疾病、营养不良而不耐受手术;②陈旧性骨折、病理性骨折或开放性骨折;③随访期间失访。依据手术方式的不同将所有患者分为对照组(39例)和观察组(37例)。患者基线资料组间比较,差异无统计学意义(P>0.05),具有可比性,见表1。

表1 患者基线资料比较
1.2 治疗方法
所有患者的手术均由同一医疗小组完成。采取全身或硬膜外麻醉,患者取健侧卧位,患肢在上,术中常规消毒铺巾,上止血带。
观察组采用后侧倒L入路联合前外侧入路三钢板固定。后侧倒L入路:患者取俯卧位,屈伸膝关节,在腘窝区行10~15 cm的倒L型切口,切开筋膜层并逐层分离,腓肠肌内侧头游离向外侧牵开,暴露后柱骨折区域。在伸膝、直视条件下复位骨折块,清除骨折断端的血肿及碎肉,于塌陷处植骨,钻入克氏针进行临时固定,C型臂X射线机透视确定骨折块复位满意后,后内侧柱采用4.5 mm的T型加压钢板支撑固定,后外侧柱采用3.5 mm 斜T型接骨板支撑固定。前外侧入路:在髌骨下极外侧作1个2 cm的切口,暴露胫骨外侧骨折面,待骨折块复位满意后采用高尔夫钢板进行加压固定,放置引流管,逐层缝合。
对照组采用前外侧联合后内侧入路双钢板固定。后内侧入路:于腘窝横纹内侧缘向下取纵向切口,C型臂X射线机确认复位、植骨及内固定满意后,重建鹅足止点。前外侧入路操作同观察组,外侧柱骨折用L型钢板或高尔夫钢板固定,内侧柱骨折选用T型钢板固定,放置引流管,逐层缝合。
术后所有患者抬高患肢以利于消肿,使用纱垫弹力绷带加压包扎24~48 h。术后给予患者持续坐骨神经阻滞镇痛48 h。患者抗炎药物常规应用至术后3 d,术后6 h开始口服利伐沙班10 mg/d以预防下肢深静脉血栓,连续28 d。术后2 d鼓励患者进行轻微的运动和主动辅助锻炼,进行相关理疗,并使用膝关节连续被动运动机锻炼。术后4周扶双拐无负重行走。术后定期复查X射线片,视骨折愈合情况确定完全负重时间。
1.3 观察指标
记录2组患者手术时间、术中出血量、膝关节锻炼时间、住院时间、骨折愈合时间、完全负重时间。2组患者术后均以门诊复查的方式定期随访12个月,并拍摄X射线片,测量内翻角(tibial plateau angles,TPA)、后倾角(posterior slope angles,PSA),记录术后并发症。术后12个月采用美国纽约特种外科医院(Hospital of Special Surgery,HSS)评分评估膝关节功能,采用36条目健康调查量表(36-item short-form health survey,SF-36)评价患者生存质量。HSS评分项目包括疼痛、功能、活动度、肌力、屈曲畸形、稳定性等,分值为0~100分,85分及以上为优,70~84分为良,60~69分为可,59分及以下为差[6]。SF-36分为生理和心理两部分,共8个维度,生理部分包括生理功能、总体健康、生理职能、躯体疼痛,心理部分包括活力、社会功能、情感职能、心理健康,分数越高表示患者的生存质量越高[7]。
1.4 统计学指标

2 结果
2.1 患者治疗相关指标比较
观察组患者膝关节锻炼时间及住院时间短于对照组,HSS评分及SF-36评分高于对照组,术中出血量、手术时间多/长于对照组,差异均有统计学意义(P<0.05);2组患者骨折愈合时间、完全负重时间比较,差异无统计学意义(P>0.05),见表2。
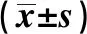
表2 患者术中及预后指标比较
2.2 患者术后即刻与术后12个月TPA、PSA情况
与术后即刻比较,2组患者术后12个月PSA均更大、TPA均更小,差异有统计学意义(P<0.05);观察组术后即刻TPA大于对照组(P<0.05),2组患者术后即刻PSA及术后12个月TPA、PSA比较,差异无统计学意义(P>0.05),见表3。

表3 患者TPA、PSA情况
2.3 患者术后膝关节功能优良率比较
观察组患者术后12个月膝关节功能优良率高于对照组,差异有统计学意义(P<0.05),见表4。
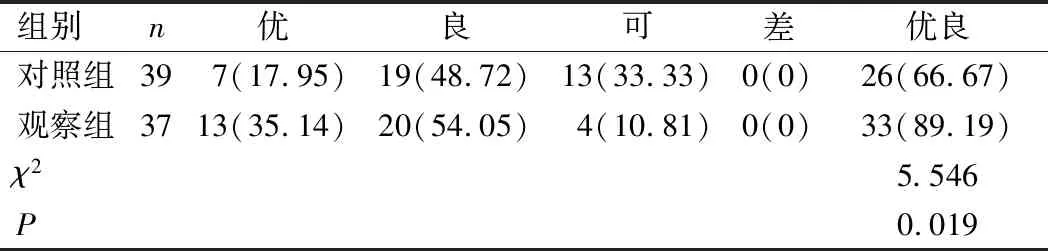
表4 患者术后12个月膝关节功能比较[例(%)]
2.4 患者术后并发症比较
所有患者均未发生血管神经损伤、内固定松动及断裂。对照组术后发生褥疮2例,延迟愈合1例,关节面塌陷移位1例,术后并发症发生率为10.27%(4/39);观察组术后发生脂肪液化1例,延迟愈合1例,术后并发症发生率为5.41%(2/37),2组比较差异无统计学意义(χ2=0.614,P=0.433)。
3 讨论
随着CT技术的广泛应用,临床对胫骨后侧平台骨折的认识逐渐提高。基于胫骨CT下的立体理论分析,Luo等[8]提出胫骨平台骨折分型的“三柱”概念,将胫骨平台分为外侧柱、内侧柱及后柱,这对于制定手术方案具有指导意义。手术治疗胫骨平台三柱骨折的原则主要是恢复关节外形及患肢长度,达到各柱的解剖复位,提供坚强固定,降低关节僵硬、创伤性关节炎等并发症发生率,减少对患者日常活动的影响。胫骨平台三柱骨折属于高能量胫骨平台骨折,这类骨折采用双钢板切开复位和内固定有助于伤口的早期愈合,可提供良好的功能预后,软组织并发症少,但缺少对胫骨平台后柱的复位及固定[9]。联合入路三钢板固定可通过对后侧平台骨折直接复位固定,从而实现早期功能锻炼、减少畸形、缓解疼痛及减少骨折相关并发症的目的,但其缺点是增加了手术时间及费用[10]。
本研究中,观察组患者住院时间、手术时间及术中出血量长/多于对照组,膝关节锻炼时间早于对照组,提示三钢板固定的手术过程较为复杂,因此其手术时间和术中出血量有一定的增加,但在术中针对性植入T型钢板固定胫骨平台后柱,可使塌陷的胫骨平台得到完好支撑,使骨折固定更加牢靠,同时可使患者较早进行功能锻炼,从而降低复位后骨折块再移位的风险,可在有效促进患者术后康复的同时增加关节面稳定性,防止术后发生继发性关节面塌陷。既往研究指出胫骨平台三柱骨折选择三钢板重建是有效的骨折固定手段,尤其对于后侧劈裂骨折或冠状面骨折的患者,双钢板易引起后侧骨块移位,并不能对后侧骨块进行有效复位及固定;而三钢板固定为后侧柱提供了良好复位及稳定固定,为骨折愈合和早期功能锻炼创造了良好条件[3,11]。胫骨平台关节面在内翻的同时,也存在一定程度的后倾,因此胫骨平台PSA、TPA对维持膝关节稳定性、屈伸活动度均具有重要影响[12-13]。胫骨平台骨折手术操作时纠正PSA和TPA,可较好地维持术后假体稳定性,恢复正常的下肢力线,更有利于患者术后康复锻炼。本研究中2组患者术后12个月TPA无统计学差异,都处于良好的复位范围,但观察组患者术后即刻TPA高于对照组,这提示三钢板固定对胫骨平台关节面的复位及支撑更加有利,对膝关节矢状面生物力学环境的影响优于双钢板固定,对膝关节稳定性的加强、关节功能的保护具有一定优势,有利于更早恢复膝关节运动功能,进而提高胫骨平台三柱骨折的治疗效果[14]。
胫骨平台是膝关节的重要负载结构,在负重和行走过程中发挥着重要作用。本研究中观察组患者术后12个月HSS评分及SF-36评分高于对照组,可能是因为观察组塌陷的胫骨平台得到了较好的复原,患者功能锻炼较早,从而提高了膝关节功能锻炼的耐受性,远期疗效更好[15]。胫骨平台三柱骨折术后常见并发症有软组织感染、创伤后骨关节炎、骨质疏松症、尿路感染、褥疮、深静脉血栓等[16]。本研究中,对照组术后12个月出现1例关节面塌陷移位,该患者Schatzker分型为Ⅵ型,由于在术中缺少对后内侧柱的固定,术后膝关节锻炼过程中外侧柱拉力螺钉退出,进而导致平台内侧髁塌陷;而观察组术后未出现褥疮、关节面塌陷移位病例,可能是由于三钢板固定更容易暴露骨折端,减少了医源性损伤,同时,后侧倒L入路可减少侧面损伤,增加关节面的稳定性,预防术后关节高度的丢失,促进患者术后及早进行功能恢复性训练,因而在一定程度上减少了患者术后并发症的发生[17-18]。采用联合入路三钢板固定手术应注意:①正确评估软组织损伤情况,设计三钢板固定手术切口,把握手术时机,以降低感染发生率;②通过术前X射线、CT检查准确定位损伤关节面,确定钢板的选择和放置部位;③塌陷的关节面要尽量植骨,并保持良好血运;④术前了解韧带、半月板情况,对损伤的半月板要及早进行一期修复;⑤定期评估膝关节功能,有效进行膝关节功能锻炼。此外,由于三钢板固定需要额外置入T型钢板,对于施术者的要求较高,成本也相对更高,临床需根据患者实际情况和经济条件合理选择固定方案。
综上所述,后侧倒L入路联合前外侧入路三钢板固定手术时间相对较长,术后出血量也较多,但其固定效果更加确切,有助于患者更早地进行负重活动及锻炼,患者短期膝关节功能和生存质量相对更好。