石斛合剂序贯法联合西药治疗糖尿病合并高血压的影响
2021-01-23邹玉卿张家林陈佳敏郑剑萍庄舒婷郑燕芳
邹玉卿,张家林,刘 欣,陈佳敏,郑剑萍,庄舒婷,郑燕芳,代 莲,施 红
(1.福建中医药大学,福建 福州350000;2.福建中医药大学附属第三人民医院,福建 福州 350000)
糖尿病是一组因胰岛素分泌缺陷或胰岛素抵抗导致高血糖的代谢性疾病。其易引起诸多并发症,如糖尿病视网膜病变、糖尿病肾病、糖尿病周围神经病变等。糖尿病合并高血压可使患者发生心脑血管、肾、眼等器官的并发症风险大大增加,也常为其死亡的重要原因之一。临床数据表明,我国门诊高血压患者中24.3%合并糖尿病,而我国确诊的糖尿病患者中高血压的检出率则有60%[1]。随着年龄、体质量、病程的增加,糖尿病患者比非糖尿病患者更易罹患高血压[2]。本研究观察比较西药、DMOC、DMOC联合西药治疗糖尿病合并高血压患者的临床疗效,为临床优化治疗方案提供参考,现报道如下。
1 资料与方法
1.1 一般资料
选择2019年4月-2020年4月于福建中医药大学附属第三人民医院国医堂门诊接受治疗的90例糖尿病合并高血压确诊患者,按照随机数表法分为对照组(西药,n=30),其中男16例,女14例;年龄38~86岁,平均(64±10.72)岁;病程4个月至25年,平均(13.59±7.08)年;治疗组(DMOC,n=30),其中男15例,女15例;年龄32~77岁,平均(59±12.72)岁;病程1~20年,平均(11.46±5.09)年。联合组(DMOC+西药,n=30),其中男14例,女16例;年龄47~81岁,平均(59.83±10.61)岁,病程6个月至20年,平均(11.22±4.54)年。3组患者的一般临床资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
参照《世界卫生组织 (1999年)糖尿病诊断标准》[3]《中国高血压防治指南2018修订版高血压诊断标准》[4]确诊。
以《中药新药临床研究指导原则》[5]作为中医症状积分评分标准,评估患者口干多饮、头晕头痛、疲乏无力、视物模糊、肢体麻木等症状,无症状记0分、轻度1分、中度2分、重度3分,以4个等级表示。
1.3 纳入与排除标准
纳入标准:符合上述诊断标准;年龄大于18岁;患者及家属知情同意。
排除标准:其他特殊类型糖尿病;合并恶性高血压、心脑血管疾病、大血管并发症、恶性肿瘤、血液及免疫系统疾病、泌尿系统感染等疾病;严重肝、肾、心等脏器功能障碍者;妊娠期及哺乳期妇女;对本研究中药物有不良反应或不能按规定服用药物者。
1.4 治疗方法
对照组患者采用西医常规治疗,口服常规降糖药(二甲双胍缓释片、格列齐特缓释片等)或皮下注射胰岛素,口服常规降压药(苯磺酸氨氯地平片);或遵医嘱,药物剂量随病情变化加减。
治疗组根据中医辨证治疗,随患者症状变化情况适当加减,运用DMOC(1方服用8天,停用1天,继而2方服用3天,停用1天,即为1个疗程)水煎至200 mL,每次100 mL,早晚温服。石斛合剂(DMOC)是课题组施红教授基于多年临床经验创立的方剂,石斛合剂1方:石斛、黄芪、丹参、葛根、生地黄、知母各12~30 g,黄连、龟甲、栀子、五味子、川牛膝、地龙、僵蚕各6~12 g;2方:青蒿、通草、大黄、五味子、甘草各3~9 g、滑石粉、萹蓄、瞿麦、车前子各15 g。
联合组在对照组治疗基础上联合DMOC治疗。
3组患者均持续治疗8周。
1.5 观察指标
观察3组患者治疗前后血糖指标(HbA1c、FBG、2hPG),血压指标(SBP、DBP),中医症状积分(口干多饮、头晕头痛、神疲乏力、视物模糊、肢体麻木)的变化情况。
1.6 疗效标准
以《中药新药临床研究指导原则》为标准依据,制定糖尿病合并高血压病疗效标准。显效:症状、体征明显减少,症状积分减少≥75%,血压水平恢复正常,血糖水平下降30%或恢复正常;有效:症状、体征好转,症状积分减少达55%以上,或血糖、血压水平下降,但未达显效标准;无效:症状、体征未见改善或加重,症状积分减少55%以下,或实验室指标无变化或升高。总有效=显效+有效。
1.7 统计学分析
2 结果
2.1 3组患者治疗前后HbA1c、FBG、2hPG水平比较
3组患者治疗前HbA1c、FBG、2hPG水平比较差异无统计学意义(P>0.05)。治疗8周后,与治疗前比较,3组患者血糖指标水平均有所下降(P<0.05),说明药物治疗均有一定效果。联合组及治疗组患者治疗后HbA1c水平与对照组比较差异具有统计学意义(P<0.05)。3组患者治疗后FBG水平比较差异不显著。联合组及治疗组患者治疗后2 h PG水平与对照组相比差异具有统计学意义(P<0.05,P<0.01)。见表1。
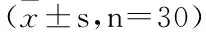
表1 3组患者治疗前、治疗8周后相关血糖指标水平比较
2.2 3组患者治疗前后血压比较
3组患者治疗前血压水平比较差异无统计学意义(P>0.05)。治疗8周后,3组患者血压水平均下降,与治疗前比较差异具有统计学意义(P<0.05)。联合组治疗后SBP、DBP下降程度明显高于对照组及治疗组,差异具有统计学意义(P<0.05);对照组与治疗组治疗后血压水平比较差异无统计学意义(P>0.05)。见表2。
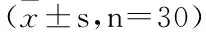
表2 3组患者治疗前、治疗8周后血压指标水平比较
2.3 3组患者治疗前后中医症状积分比较
3组患者治疗前中医症状积分比较差异无统计学意义(P>0.05)。治疗8周后,3组患者中医症状积分均较治疗前明显下降,差异具有统计学意义(P<0.05)。联合组患者治疗后口干多饮、疲劳乏力、肢体麻木、头晕头痛、视物模糊积分与对照组比较差异具有统计学意义(P<0.05)。治疗组患者治疗后口干多饮、疲劳乏力、头晕头痛、肢体麻木积分与对照组比较差异具有统计学意义(P<0.05),视物模糊积分与对照组比较差异不显著(P>0.05)。联合组与治疗组治疗后中医症状积分比较差异不显著(P>0.05)。见表3。
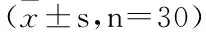
表3 3组患者治疗前、治疗8周后中医症状积分比较
2.4 3组患者临床疗效比较
3组患者临床疗效比较差异无统计学意义(P>0.05),但联合组患者总有效率高于对照组和治疗组。见表4。

表4 3组患者临床疗效比较 [n(%)]
3 讨论
糖尿病属于中医“消渴”“脾瘅”等范畴,病位涉及肺、胃、肾、脾、肝、心,阴虚热盛为其总病机,五脏皆弱,饮食不调,情志不畅为其病因[6],三多一少为其典型症状。但在临床中,糖尿病患者常会出现口干多饮、疲劳乏力、视物模糊、手脚麻木、皮肤瘙痒等症状。高血压属于中医“眩晕”“头痛”“脉胀”等范畴,病位涉及肝、肾、脾、心、脑,肝肾阴虚、肝阳上亢、血脉失和为其病机,风、火、痰、瘀为其病因[2],头晕、头痛、偶感视物昏旋、脉象坚涩为其主要表现[7]。糖尿病合并高血压属中医“消渴”合并“眩晕”等范畴,涉及五脏,病机多为本虚标实、阴虚热盛,以肝肾阴虚、肝阳上亢为本,湿热壅滞、痰瘀互结、瘀毒阻络为标,治以滋阴益气、滋肾平肝、清热化痰、化瘀通络。眩晕、头痛、肢体沉重等症状是由于痰瘀互结、损伤脉络、气血逆乱、脑髓失养等引发[8]。
现代医家赵进喜教授认为治疗该病应重视内热病机。仝小林教授认为,消渴病当以滋阴清热、活血化瘀等为治则,瘀血贯穿糖尿病始终,是并发症发生发展的病理基础[9]。施红教授结合多年临床实践经验提出“糖尿病气阴两虚,伴阶段性痰、湿、热,血瘀贯穿始终,浊毒不祛,气阴难补”的观点,治应滋阴清热、益气活血通络、清肝利湿泄浊。糖尿病临床常见证型演变规律为阴虚燥热/痰湿互结→气阴两虚→阴阳两虚,病位演变规律为早期的肺、脾、肝→中后期的肝、脾、肾。
DMOC立足于糖尿病核心病机,滋养肝肾,清肝利湿,兼顾高血压病患者的病因病机,可有效治疗糖尿病合并高血压[10]。当患者口干多饮且脉强有力时,可用石斛合剂加天花粉、石膏、黄芩、连翘;口干多饮且脉虚大无力时,可用石斛合剂加天花粉、天麻、太子参、白术、半夏;疲劳乏力可用石斛合剂加太子参、升麻、红景天、半夏、白术、天麻;视物模糊时可用石斛合剂加枸杞子、菊花、密蒙花、谷精草;下肢浮肿时可用石斛合剂加五苓散、杜仲、补骨脂;肢体麻木时可用石斛合剂加当归、玄参、金银花、甘草、桑枝、鸡血藤、水蛭、蜈蚣。中医可根据患者具体表现辨证论治,调节人体阴阳气血平衡,降低血糖,控制血压。
根据2018年中国高血压防治指南,建议糖尿病患者降压目标为<130/80 mmHg[5],临床上可适当对老年患者放宽,控制在<140/90 mmHg。本研究使用的降压药氨氯地平通过小动脉扩张,增加肾小球滤过率,发挥其降压作用[11]。二甲双胍是通过减少肝脏糖异生、增加肝脏脂肪酸氧化,增加肌肉和脂肪葡萄糖摄入与代谢等发挥降糖作用。格列齐特则通过刺激胰岛β细胞释放胰岛素发挥降糖作用[2]。除了药物治疗外,门诊还提倡患者作息规律,健康饮食,远离肥甘厚味、煎炸烤辣,适当运动,如太极拳、八段锦等,以提高机体对抗外邪的能力,但不提倡长时间剧烈运动,以避免过度消耗体力,伤气劳神[7]。
综上所述,采用DMOC联合西药治疗糖尿病合并高血压患者可平稳降糖、降压,减少血糖、血压波动,减轻对靶器官的损伤,且无明显副作用,安全可靠,值得推广。
