胃癌18F-FDG PET/CT 影像学表现与临床病理的相关性研究
2021-01-22潘雪艳林小敏刘道佳李生栩明灯
潘雪艳 林小敏 刘道佳 李生栩 唐 明灯
福建省肿瘤医院核医学科,福州 350000
胃癌是常见的消化道系统恶性肿瘤之一,发病率在全球恶性肿瘤中位居第6 位[1]。在我国,胃癌的发病率和病死率均位居恶性肿瘤的第2 位[2],严重威胁人类的生命健康,且整体预后差。胃癌的术前诊断及其分期是制定胃癌综合治疗方案的前提,目前用于评估胃癌的影像学技术包括胃镜、超声内镜检查、X 射线、CT、MRI 和PET/CT 等。随着影像学技术的发展,18F-FDG PET/CT 在胃癌诊断中被广泛应用,其可以同时对胃癌原发灶、淋巴结及远处组织转移作出准确判断,但手术病理结果仍然是胃癌诊断的“金标准”,故本研究重点探讨胃癌18F-FDG PET/CT 影像学表现与临床病理的相关性。
1 资料与方法
1.1 一般资料
回顾性分析2011 年10 月至2016 年6 月在福建省肿瘤医院行PET/CT 检查并接受手术治疗的101 例胃癌患者( Ⅰ期11 例、Ⅱ期14 例、Ⅲ期65 例、Ⅳ期11 例),其中男性73 例、女性28 例,年龄25~81(59.74±11.39)岁。纳入标准:①PET/CT检查前未接受胃癌相关治疗的初诊患者;②既往无其他疾病所致的胃部手术病史。排除标准:①术前行化疗或放疗等治疗;②PET/CT 检查时间与手术时间间隔超过1 个月。检查前所有患者均签署了知情同意书。
在101 例胃癌患者中,12 例患者行姑息性手术治疗,89 例患者行根治性手术治疗;26 例患者行腹腔镜手术,75 例患者行开腹手术;术后病理类型包括中分化腺癌35 例、低分化腺癌42 例、印戒细胞癌17 例、黏液腺癌5 例和神经内分泌癌2 例。所有患者均在术中行淋巴结清扫,清扫数目为10~76 枚(99 例≥15 枚,仅2 例为10 ~11 枚)。11 例患者术中发现腹腔转移。
1.2 18F-FDG PET/CT 检查方法
使用荷兰Philips 公司生产的Gemini TF 64 PET/CT 扫描仪,18F-FDG 由医用回旋加速器(HM-10,日本住友公司)生产,放射化学纯度>95%。检查前患者需禁食6 h 以上,空腹血糖<7.5 mmol/L(非糖尿病患者)或<11.1 mmol/L(糖尿病患者),按体重静脉注射18F-FDG 5.55 MBq/kg,平静休息45~60 min 后口服300~500 mL 水适当充盈胃部,并排空膀胱进行PET/CT 显像。依次采集CT、PET 图像,显像范围均为股骨上段至颅顶,CT 扫描条件:管电压120 kV、管电流200 mA、层厚5 mm。PET 扫描条件:三维采集1~2 min/床位、5~6 个床位,必要时2~3 h 后行延迟显像或重建(层厚1 mm)。采集完成后利用CT 数据对PET 图像进行衰减校正。数据经迭代重建后获得横断面、冠状面、矢状面的PET、CT 和PET/CT 融合图像。
1.3 图像分析
由2 位有5 年以上PET/CT 诊断经验的核医学科医师分别阅片,并结合病史进行诊断(若意见不一致,则由科室集体讨论后给出最后诊断)。在MedEx 数字化成像系统上手动勾画胃癌原发灶ROI(部分低摄取18F-FDG 病灶根据胃镜结果或延迟显像进行勾画),由计算机自动计算SUVmax,另选取CT 图像上肿瘤最大层面手动测量胃壁厚度,多次重复测量,取平均值;另测量大体病理上原发灶的长径(D)和短径(即原发灶的长径和短径)。
PET/CT 诊断淋巴结阳性的标准:①胃周围及腹腔淋巴结代谢高于肝脏,或所见淋巴结最大径≥1.0 cm;②单个淋巴结最大径<1.0 cm,但成簇分布且数量>3 个;③胃周高代谢病灶或软组织肿块。淋巴结转移及N 分期以手术病理结果为“金标准”。
1.4 TNM 分期
TNM 分期参照2010 年国际抗癌联盟(UICC)胃癌TNM 分期(第七版)标准[3]: T1 期为肿瘤侵及黏膜层或黏膜下层,T2 期为肿瘤侵及肌层或浆膜下层,T3 期为肿瘤穿透浆膜层,T4 期为肿瘤侵及临近的组织、结构或腔内扩展至食管和十二指肠;N0 期为无区域淋巴结转移,N1 期为有1~2 个淋巴结转移,N2 期为有3~6 个淋巴结转移,N3a 期为有7~15 个淋巴结转移,N3b 期为有>15 个淋巴结转移;M0 期为无远处转移,M1 期为远处转移。
1.5 分组方法
采集患者的影像资料及各项临床病理资料(临床资料包括性别、年龄;病理资料包括原发灶部位、原发灶的长径和短径、病理类型、分化程度、TNM 分期和临床分期等),并进行分组。其中,年龄以<65 岁、≥65 岁为分组条件;长径以< 4 cm、4 cm≤D<8 cm、≥8 cm 为分组条件;病理类型以印戒细胞癌和非印戒细胞癌为分组条件;分化程度以分化型和未分化型为分组条件[4];另因 T1 期(3例)、T3 期(8 例)例数较少,故以 T1~T2、 T3~T4期为分组条件;其他具体分组条件见结果中。之后比较其组间SUVmax的差异;另以手术病理结果淋巴结是否转移为因变量,分析影响淋巴结转移的相关因素。
1.6 统计学分析
采用SPSS19.0 软件进行统计学分析。符合正态分布的计量资料以均数±标准差(±s)表示。方差齐的组间比较采用独立样本t检验(如SUVmax在各项临床病理分组之间的比较),或采用单因素方差分析,并用Pearson相关性分析评价SUVmax与原发灶大小之间的相关性。计数资料采用卡方检验(如淋巴结转移与各项临床病理特征之间的关系,年龄及SUVmax除外),并将单因素分析得到的有统计学意义(P<0.1)的指标纳入多因素Logistic回归分析。P<0.05 为差异有统计学意义。
2 结果
2.1 胃癌原发灶SUVmax 在各项临床病理特征间的比较
由表1 可知,胃癌原发灶SUVmax在原发灶长径、原发灶部位和病理类型组间的差异有统计学意义(t=7.022,P=0.001;t=5.564,P=0.005;t=2.212,P=0.029)。
2.2 胃癌原发灶SUVmax 与原发灶大小之间的相关性分析
Pearson相关性分析结果表明,原发灶SUVmax与胃癌原发灶的长径、短径、厚度呈正相关(r=0.209,P=0.036;r=0.245,P=0.013;r=0.359,P<0.001)。
2.3 PET/CT 诊断胃癌淋巴结转移的效能
PET/CT 诊断胃癌淋巴结转移的灵敏度为71.3%(57/80)、特异度为81.0%(17/21)、阳性预测值为93.4%(57/61)、阴性预测值为42.5%(17/40)、准确率为73.3%(74/101)。PET/CT 诊断胃癌N0、N1、N2、N3 分期淋巴结转移的灵敏度分别为0、60.0%(9/15)、61.1%(11/18)、78.7%(37/47)。
2.4 胃癌淋巴结转移的相关因素分析
单因素分析结果表明,淋巴结转移中可将不同的分化程度及不同的T 分期纳入Logistic回归分析(χ2=3.679,P=0.055;χ2=22.435,P=0.000)(表2) 。多因素Logistic回归分析结果显示,T 分期是预测淋巴结转移的独立因素(OR=12.648,95%CI:3.905~40.961,P<0.001)(表3)。
3 讨论
目前PET/CT 在胃癌复发、远处转移方面具有较高的临床应用价值,但其对胃癌原发灶及淋巴结转移的价值尚未得到充分肯定[5-6]。本研究结果发现,SUVmax在原发灶部位、原发灶的长径、病理类型(印戒细胞癌、非印戒细胞癌)之间的差异均有统计学意义,且与原发灶的长径、短径、厚度呈正相关,这些结果提示SUVmax在一定程度上反映了胃癌的肿瘤大小、生长部位及病理类型。Oh 等[7]认为,胃癌原发灶的SUVmax与肿瘤大小、部位、T 分期呈显著相关。而在本研究中我们发现不同T 分期之间的SUVmax差异无统计学意义,这可能是由于T1、T3 期病例数较少。若需进一步明确T 分期,可结合内镜超声检查[8]。Kamimura 等[9]研究结果表明,正常胃组织不同部位的SUVmax存在显著差异,其中胃底>胃体>胃窦。本研究中原发灶SUVmax:胃底、贲门>胃窦>胃体,这提示PET/CT对于胃窦部胃癌的诊断更灵敏,胃体18F-FDG 摄取不高但仍需警惕恶性病变可能。Chon 等[10]研究发现,印戒细胞、低分化腺癌细胞低摄取18F-FDG,其主要原因与这几种病理类型的葡萄糖转运蛋白1 的低表达有关[11];而Pak 等[12]对41 例印戒细胞癌患者进行研究分析发现,以SUVmax=3.8 进行分组,高代谢组表现出更具侵略性的肿瘤行为(如更多的术后复发、更短的无复发生存期、更低的生存率)。这一结果提示SUVmax对印戒细胞癌的预后有一定的参考价值。通过分析本研究结果,我们认为18F-FDG PET/CT 可能对胃癌的T 分期诊断价值有限,这一结果与Malibari等[13]的研究观点一致,但可对胃癌原发灶大小、部位及病理类型提供一定的参考信息,即胃癌原发灶越大,且位于胃底或胃窦,其病理分化程度越高,SUVmax越高。
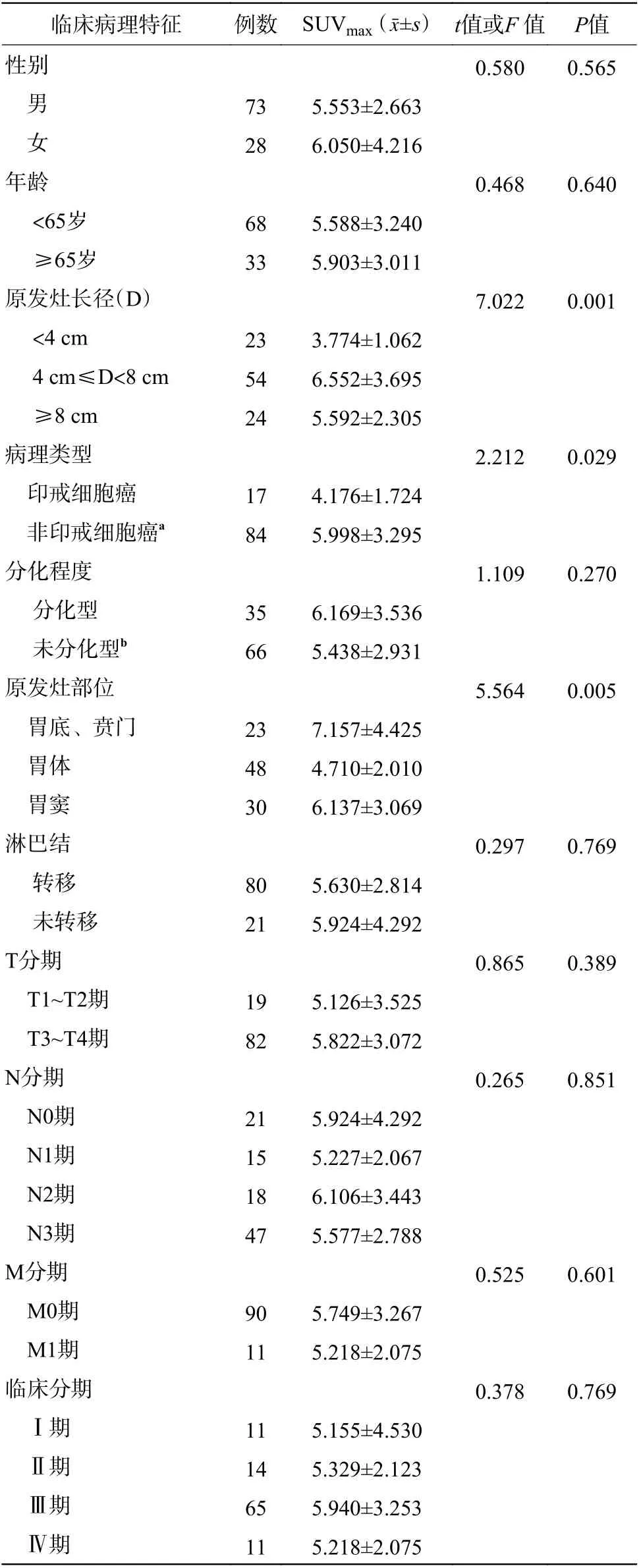
表1 101 例胃癌患者原发灶SUVmax 在各项临床病理特征 间的比较Table 1 Comparison SUVmax in primary lesions amony clinicopathological features in 101 patients with gastric cancer

表2 2 组胃癌患者淋巴结是否转移与各项临床病理特征的 关系Table 2 The relationship between lymph node metastasis in 2 groups of gastric cancer patients and various clinicopathological features

表3 101 例胃癌患者淋巴结转移的多因素Logistic 回归分析Table 3 The multivariate Logistic regression analysis of lymph node metastasis in 101 patients with gastric cancer
两项Meta 分析结果显示:18F-FDG PET/CT对胃癌淋巴结转移诊断的灵敏度分别为61.3%(95%CI=0.555~0.668)和51%(95%CI=0.47~0.55)、特异度分别为98.6%(95%CI=0.960~0.997)和92%(95%CI=0.89~0.94)[14-15]。本研究中,PET/CT 诊断胃癌淋巴结转移的灵敏度、特异度、准确率分别为71.3%、81.0%、73.3%,其灵敏度高于前面的研究,但特异度较低;其中在4 例患者中,位于原发灶周围的具有强18F-FDG 摄取的淋巴结被误判为阳性,系淋巴结炎性增生所致。淋巴结转移是影响生存的预测因子,肿瘤N 分期与患者的生存率具有良好的相关性[16]。本研究中,PET/CT 对N1、N2和N3 期胃癌的诊断灵敏度分别为60.0%、61.1%和78.7%,即淋巴结转移数目越多,PET/CT 诊断淋巴结转移的灵敏度越高。另外,本研究以淋巴结是否转移为因变量,经多因素Logistic回归分析发现,T 分期是预测淋巴结是否转移的独立因素,与Kudou 等[17]的研究结果一致。而Oh 等[7]和宋林杰等[18]研究结果显示,原发性肿瘤的SUVmax是与淋巴结转移显著相关的独立变量,这与本研究结果不一致,我们认为胃癌原发灶SUVmax与淋巴结转移并无必然的联系。本研究结果验证了以下观点:胃癌T 分期越高,其分化程度越低,淋巴结转移的可能性越大。
综上所述,胃癌原发灶的SUVmax与肿瘤大小、部位、病理类型有关;18F-FDG PET/CT 检查对胃癌淋巴结转移有较高的特异度;T 分期是预测淋巴结转移的独立因素。18F-FDG PET/CT 检查可反映胃癌的增殖和侵袭能力。本研究为回顾性分析,部分T 分期病例数较少,病理类型中缺少高分化腺癌,仍需进一步研究。
利益冲突 本研究由署名作者按以下贡献声明独立开展,不涉及任何利益冲突。
作者贡献声明 潘雪艳负责数据的统计与分析、论文的撰写;林小敏负责数据的分析、英文的校对;刘道佳负责论文命题的提出与设计、数据的获取;李生栩负责论文的修订;唐明灯负责论文的审阅。
