阴道试产的超高龄孕妇分娩孕周对母婴结局的影响
2021-01-21张子瑜蔡贞玉
张子瑜,蔡贞玉
(航空总医院产科,北京 100012)
随着社会的发展,现代女性承担着家庭与事业的双重压力,受到事业和学业的影响,很多女性选择推迟生育年龄。在全球,超高龄孕产妇的比率也正在上升,而且随着更先进的生殖技术的出现,这一比率可能会继续上升[1]。据我国国家统计局公布数据显示,2005至2015年间40岁以上高龄孕产妇比例从2.83‰上升到8.48‰[2]。有研究表明,就妊娠结局而言,最佳生育年龄范围是20~35岁[3],35岁以后分娩的妇女,特别是40岁以后的妇女,面临着产前、产中和产后并发症风险的增加,如妊娠期糖尿病、妊娠期高血压、剖宫产率、围产儿结局不良发生率升高等[4-5]。有研究发现,超高龄孕产妇的不良妊娠结局是适龄者的2倍[6]。目前对高龄孕产妇围产期合并症、并发症及母儿结局的研究较多[7],但分娩孕周对母儿结局影响的报道较少。本文主要针对有阴道试产条件的年龄≥40岁的孕产妇分娩孕周对母儿结局的影响进行分析。
1资料与方法
1.1研究对象
选择2016年6月至2020年5月间在航空总医院分娩的有阴道试产条件的124例年龄≥40岁孕产妇为研究对象,根据分娩孕周是否>40周分为两组,1组:分娩孕周为37~40周;2组:分娩孕周>40周。
纳入标准:①单胎头位孕足月;②在我院进行了系统的产检;③无择期剖宫产手术指征,具有阴道试产条件;④孕产妇知情同意,愿意参加本研究。排除标准:①合并严重内外科合并症;②合并严重的产科合并症,不宜阴道试产;③因高龄强烈要求剖宫产,拒绝阴道试产。
1.2方法
收集上述所有孕产妇的一般情况,包括孕前身体质量指数(BMI)、孕期增重、受孕方式、产次;分娩孕周;妊娠期并发症及合并症;分娩方式;引产时间;产程时间;产后出血;胎儿窘迫;新生儿出生体重。
产后出血指胎儿娩出后24小时内,阴道分娩者出血量≥500mL、剖宫产分娩者出血量≥1 000mL。
1.3干预措施
根据胎膜早破的诊断和处理指南[8],对足月胎膜早破确诊后无剖宫产指征者,破膜后2小时以上未临产予以引产或促宫颈成熟治疗。
根据妊娠合并糖尿病诊治指南[9],对无需胰岛素治疗而血糖控制达标的妊娠期糖尿病者,如无母儿并发症,在严密监测下可待预产期,到预产期仍未临产可引产终止妊娠;孕前糖尿病及胰岛素治疗的妊娠期糖尿病者,如血糖控制良好且无母儿并发症,在严密监测下于妊娠39周后可终止妊娠,而血糖控制不满意或出现母儿并发症,则应根据病情决定终止妊娠时机。
根据妊娠晚期促子宫颈成熟与引产指南[10],妊娠已达41周或过期妊娠者应予引产;羊水过少、生化或生物物理监测指标提示胎盘功能不良,但胎儿尚能耐受宫缩,可根据Bishop评分法及药物的禁忌症,选择促宫颈成熟及引产方式。
1.4统计学方法
2结果
2.1两组孕产妇一般情况的比较
两组孕产妇的孕前BMI、孕期增重及经产妇、受孕方式、胎膜早破、妊娠期糖尿病、妊娠期高血压疾病分布比较,差异均无统计学意义(均P>0.05),见表1。

表1 两组孕产妇一般情况的比较结果
2.2两组孕产妇分娩结局的比较
分娩孕周>40周组孕产妇的产钳助产、产后出血、胎儿窘迫及巨大儿发生率均明显高于分娩孕周为37~40周组,经比较差异均有统计学意义(均P<0.05);两组的剖宫产率、引产失败率比较差异均无统计学意义(均P>0.05),见表2。

表2 两组孕产妇分娩结局的比较结果[n(%)]
2.3两组孕产妇引产及产程时间的比较
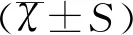
两组中引产的孕产妇各26例,两组引产前Bishop评分及引产天数比较差异均无统计学意义(均P>0.05),见表3;分娩孕周为37~40周组(72例)成功阴道分娩的产程时间(一程+二程)短于分娩孕周>40周组(37例),经比较差异无统计学意义(P>0.05),见表4。
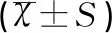
表3 两组中引产的孕产妇引产前Bishop评分及引产天数的比较结果
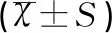
表4 两组阴道分娩孕产妇产程时间(一程+二程)的比较结果
3讨论
3.1超高龄孕产妇妊娠及分娩风险
随着社会生育观念的转变,超高龄孕产妇逐渐增加。但是人体的生理机能随着年龄的增加而逐渐退化,妊娠及分娩期是对人体生理机能的极大挑战[11]。因此在平衡母儿利弊的基础上,选择合适的引产时机,进行有计划、有准备的分娩成为产科医生研究的重点。
3.2不同分娩孕周超高龄孕产妇的母儿结局
本研究发现,分娩孕周>40周与分娩孕周为37~40周的孕产妇相比,发生产钳助产、产后出血、胎儿窘迫及巨大儿的风险明显增高。既往研究发现,与适龄组相比,高龄孕产妇的产后出血、胎儿不良结局发生风险增高[5]。美国一项回顾性队列研究发现,在住院分娩的所有年龄组孕产妇中,超高龄孕产妇在住院分娩期间发生多种不良后果的风险最高[12]。
随着妇女年龄的增长,各个方面的身体机能均逐渐退化,包括肌肉组织的伸缩性。Simchen等[13]研究发现,年龄较大妇女的子宫可能比年轻妇女的子宫更不适合多胎妊娠,其可能与年龄的增长、子宫局部肌肉组织伸缩能力差有关,这一理论可能解释了超高龄孕产妇组产后出血发生率较高的原因。妇女妊娠合并贫血和子宫肌瘤的发生率随着年龄的增长逐渐增加,并且随年龄增长有线性增加的趋势[14]。贫血、子宫肌瘤为产后出血的高危因素,可见高龄本身就是产后出血的一个重要因素。
随着孕产妇年龄的增长,产后出血、剖宫产及分娩巨大儿发生率均有所增加[15]。胎儿体重与孕周也存在明显正相关性[16]。随着孕周的增加,胎儿体重逐渐增加,与适龄孕产妇相比,高龄孕产妇会增加分娩巨大儿的发生风险[17]。这两个因素共同作用,导致>40周分娩的产妇分娩巨大儿的风险明显升高,其又进一步增加了产后出血发生的风险。
随着孕产妇年龄的增长,子宫胎盘局部血管发育不良,可继发胎盘功能及子宫胎盘循环功能障碍,导致胎儿窘迫。孕周>40周者胎盘易发生老化,局部营养物质交换能力下降,也增加了胎儿窘迫的发生。本研究结果显示,分娩孕周>40周组孕产妇的胎儿窘迫发生率明显高于分娩孕周为37~40周组,提示>40周分娩的孕产妇发生胎儿窘迫的风险明显增加,而胎儿窘迫本身又增加了产钳助产及中转剖宫产的发生。有研究表明高龄产妇增加了急诊剖宫产率[18]。由于高龄孕产妇年龄相对较大,身体机能有所下降,体力不足,盆底肌肉和会阴组织弹性下降,阴道伸张力较差,骨盆关节生硬无法很好地扩展等,使子宫肌组织收缩性下降,导致分娩难度增加,易造成难产、胎儿窘迫,继而发生产钳助产、中转剖宫产相应增加[19]。另有研究也表明,在高龄孕产妇中,难产的剖宫产风险显著增加[20]。
与适龄孕产妇相比,超高龄孕产妇具有不同的身体生理特征及更高的妊娠并发症和不良分娩结局[5],所以超高龄孕产妇终止妊娠的时机应有别于适龄孕产妇,根据情况,尽量在40周前终止妊娠会减少围产期的母儿并发症。
3.3不同孕周超高龄产妇引产的分娩结局
足月妊娠引产成功的关键因素是宫颈成熟度,目前公认的评估宫颈成熟度的方法是Bishop评分,评分<6分提示宫颈不成熟,需要促进宫颈成熟,评分≥6分提示宫颈成熟,予催产素点滴引产,临床上应用最多的促宫颈成熟的方法有前列腺素制剂促进宫颈成熟、机械性促宫颈成熟[10]。本研究分娩孕周为37~40周组与分娩孕周>40周组引产孕产妇的宫颈Bishop评分比较,发现差异并无统计学意义;另外两组孕产妇的引产时间、因引产失败剖宫产率及阴道分娩的产程时间(一程+二程)差异均无统计学意义,说明40周前进行引产并未增加母儿的不良结局。
综上所述,超高龄孕产妇孕40周前择期引产终止妊娠可显著降低分娩期母婴并发症,如无其他合并症或并发症需要引产,超高龄孕产妇应在39~40周间进行选择性引产,可有效地控制母儿并发症,提高阴道分娩成功率。但本研究纳入研究人数有限,尚需大样本数据进一步证实相关结论。
