硬膜外阻滞联合全身麻醉用于宫颈癌根治术的麻醉效果及炎性因子的影响
2021-01-19李艳曹伟
李艳 曹伟
(西北妇女儿童医院麻醉科,陕西 西安 710061)
宫颈癌根治手术作为目前延长患者生存期的最有效的治疗方式,但因手术时间长、创伤较大等易引发应激反应[1]。全身麻醉因其操作方便、禁忌症小等优势一直广泛应用在临床。但随着全麻联合硬膜外阻滞麻醉方式可降低应激反应和保护免疫功能的特点得到广泛认可,临床上对上述两种麻醉方式的选择存在不同差异[2],本文探究硬膜外阻滞联合全身麻醉用于宫颈癌根治术的麻醉效果及炎性因子的影响,现报告如下。
1 资料与方法
1.1一般资料 选取2018年3月到2019年8月在我院行宫颈癌根治术的患者80例,根据麻醉方案的不同将其分为联合组和参照组,各40例。联合组年龄40~53岁,平均年龄(48.12±4.90)岁,平均体重质量指数(22.00±2.04)kg/m2,平均手术时间(288.35±21.91)min,术中输液量(2751.65±341.01)ml,平均失血量(480.65±63.18)ml,平均尿量(495.58±50.85)ml;参照组年龄40~53岁,平均年龄(46.19±5.64)岁,平均体重质量指数(22.62±1.58)kg/m2,平均手术时间(288.74±14.99)min,术中输液量(2740.67±378.27)ml,平均失血量(484.19±69.05)ml,平均尿量(500.52±46.12)ml。纳入标准[3]:获得医院伦理委员会批准,患者及家属知情同意;术前未经治疗的早期宫颈癌患者,且临床分期为IA2、IB1期,术后病理组织类型为鳞癌、腺癌、腺鳞癌;择期进行腹腔镜下宫颈癌根除术的患者,术前准备良好。排除标准[4]:严重心、脑血管疾病,严重肝、肾、内分泌和免疫系统疾病,三高患者(高血压、糖尿病、冠心病);术后病理组织类型为其他特殊类型或行彻底的盆腔淋巴结清扫;病历资料不完整者。两组患者一般资料比较差异无统计学意义(P>0.05),具可比性。
1.2方法 联合组给予硬膜外阻滞联合全身麻醉,于患者腰椎1~2间隙进行硬膜外穿刺头后注入2%利多卡因5 ml,5 min后测试麻醉平面后再追加2%利多卡因5 ml。气管内插管,机械通气,诱导药物选用枸橼酸舒芬太尼注射液、注射用维库溴铵、丙泊酚注射液。手术中需持续泵入2%利多卡因4~6 ml/h,持续呼吸末七氟烷,维持麻醉间断静脉推注维库溴铵,手术结束30 min前需给予0.3 μg/kg舒芬太尼和2 mg托烷司琼,术毕后停止硬膜外泵入和吸入药物,同时接自控镇痛泵持续硬膜外镇痛,镇痛液首次剂量为5 ml。待患者清醒后拔除气管导管。参照组给予全身麻醉与联合组一致。
1.3观察指标 记录两组患者术后拔管后躁动和疼痛发生情况;分别取两组患者术前、术后即刻、术后12h的外周静脉血,离心后采用酶联免疫吸附测定白介素-6( IL-6)、白介素-8(IL-8)、降钙素原(PCT)、肿瘤坏死因子(TNF-α)水平。

2 结 果
2.1两组宫颈癌根治术患者麻醉相关指标比较 联合组术毕拔管时间短于参照组,躁动和疼痛发生率明显低于参照组,比较差异均有统计学意义(P<0.05)。见表1。
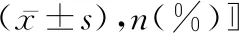
表1 两组宫颈癌根治术相关指标比较
2.2两组患者围手术期血清炎性因子指标比较 术前,两组患者血清炎性因子比较差异无统计学意义(P>0.05);两组患者术后各时段血清炎性因子水平均较术前提升,且联合组血清炎性因子相关水平明显低于参照组(P<0.05)。见表2。

表2 两组患者围手术期血清炎性因子指标比较
3 讨 论
由创伤、手术、感染等刺激引发的炎症反应并伴随激素水平的变化,称之为机体应激反应[5]。宫颈癌患者因手术时间长、范围广易引起促炎-抗炎系统的失衡,出现应激反应[6]。研究报道发现[7],麻醉和手术刺激所致的应激反应,其中手术造成的应激反应比麻醉大,选择合适的麻醉方式或/和麻醉药物,改善麻醉技巧,能减轻免疫功能,降低炎症反应。但随着全麻联合硬膜外阻滞麻醉方式可降低应激反应和保护免疫功能的特点得到广泛认可,临床上对上述两种麻醉方式的选择存在不同差异,本文结果显示,全麻联合硬膜外阻滞麻醉方式可明显降低术后麻醉不良反应发生率,缩短术毕拔管时间。
IL-6、IL-8均具有多效活性的促炎细胞因子,可有效反应恶性肿瘤在内的多种慢性炎症性疾病[8]。TNF-α作为慢性炎症的启动中必需的促炎型细胞因子,其可通过活化NF-rB途径与肿瘤密切相关。PCT作为一种降钙素前体在机体内不会降解为降钙素,当出现严重感染时,该指标因淋巴细胞合成释放大量PCT导致在24h内升高达到1000倍[9]。上述四种指标是临床感染性检查的常用指标,会在机体出现较大创伤时迅速升高。本文结果显示,全麻联合硬膜外阻滞患者血清炎性因子指标会较全麻者低,分析主要原因,全麻是经吸入、静脉或肌内注射进行麻醉,其会暂时抑制中枢神经系统,达到麻醉目的[10]。但单纯全麻只会抑制大脑皮质边缘细胞和下丘脑,对手术区域伤害刺激向交感神经的传导不能有效阻断,因此难以消除手术带来的应激反应[11]。而硬膜外麻醉则是通过局麻方式注入药物,短暂性麻醉所涉及手术区的脊神经根支配区域。两者联合可同时阻断神经根与中枢神经系统对伤害性刺激的传导,抑制交感神经兴奋。周彪等[12]研究认为,全麻联合硬膜外有助于降低宫颈癌根治术患者围手术期免疫功能,降低炎性因子反应。
综上所述,全麻联合硬膜外麻醉方式会降低宫颈癌根治术患者血清炎性因子水平和术后麻醉不良发生率的同时,缩短术毕拔管时间。因此在临床选择麻醉方式时可积极提倡全麻联合硬膜外麻醉。
