椎体大小对颈椎单开门椎管减压术后产生轴性症状的临床分析
2021-01-19仲东海熊敏周升王如来雷俊张振
仲东海 熊敏 周升 王如来 雷俊 张振
颈椎病严重者可导致残疾[1],颈后路单开门椎管扩大成形术是治疗颈椎病的一种常见手术[2]。多数病人术后症状得到缓解甚至恢复,但有部分病人因术后并发症影响颈椎功能,其中轴性症状(axial syndrome,AS)是颈椎单开门椎管减压术后最突出且最严重的并发症之一。AS的定义[3]:颈椎术后出现长期的颈肩部肌肉痉挛、酸胀、疼痛及麻木,影响颈椎功能[4]。术后颈椎轴性症状的发病率甚至高达42%[4],其中定性标准多来自于病人的主观表述,轴性症状的发生会影响后续治疗。椎体大小会影响颈椎病的发病率[5]。我们对40例行颈椎病单开门椎管减压术病人按照椎体大小进行分组对比,明确其对术后颈部轴性症状的发生及术后颈部轴性症状持续情况的影响,按照性别、年龄、手术时间、术中出血量等4项围手术期临床因素进行回顾性观察研究,明确椎体尺寸是否通过以上方式对术后颈部轴性症状的发生及术后颈部轴性症状持续情况造成影响。
对象与方法
一、对象
2017年1月~2019年1月间我院接受经颈后路单开门椎管减压+椎管扩大成形术+微型钛板内固定术的病人40例,其中男性21例,女性19例,平均年龄(56.5± 7.52)岁。按照术前颈椎CT的矢状面椎管-椎体比测量病人Torg-Pavlov ratio,将病人分为A、B两组,其中A组11例,为Torg-Pavlov ratio>1.2(椎管/椎体矢状径)的小椎体组;B组29例,为Torg-Pavlov ratio<1.2的非小椎体组[5]。术后3个月及1年在脊柱外科门诊复查均由同一医生随访。所有病人术前、术后影像学检查均在我院拍摄及保存。入组标准:(1)有明显进展性的脊髓神经症状及体征,如四肢麻木、脚踩棉花感、四肢肌力下降等[6];(2)术前经影像学检查明确伴有颈脊髓受压,并与临床症状相符;(3)术式为经颈后路单开门椎管减压+椎管扩大成形术+微型钛板内固定术;(4)所有手术均由同一专业组完成;(5)术前病人明确无颈肩部肌肉痉挛、酸胀、疼痛、僵硬、落枕感等病史;(6)术后可通过电话、信件、门诊复查等方式随诊。 排除标准:(1)诊断为颈椎脱位、颈椎肿瘤、颈椎结核;(2)行颈前路椎体次全切除术、经颈前路椎间盘切除+植骨融合内固定术、经颈后路椎板切除术、行颈椎间盘臭氧射频消融术;(3)术前有颈肩部慢性疼痛病史;(4)合并有严重脏器功能损害或不愿配合、精神异常;(5)椎体或椎管过大(Torg-Pavlov ratio ≥1.2,椎体矢状径:male >23.7 mm;female >21.2 mm)或过小者(Torg-Pavlov ratio ≤0.8,椎体矢状径:male <15.8 mm;female <14.1 mm)[5]。
二、方法
1.手术方法:手术均由同一专业组医师完成。全身麻醉,对病人采用轴性翻身,取俯卧位,头部使用支架固定。取颈后正中切口,显露对应节段椎体棘突、椎板,切断对应节段的棘上韧带、棘间韧带以及黄韧带,咬骨钳咬除对应节段椎体棘突。以症状较重侧为椎板开门侧,对侧为开门门轴侧。使用高速气动磨钻纵行磨除门轴侧椎板的外层骨皮质,并保留椎板的部分内层皮质骨,使用骨蜡填充。咬骨钳咬除椎体开门侧全层椎板。使用神经剥离子小心分离椎板下的硬脊膜与黄韧带,必要时明胶海绵及脑棉压迫止血。先进行试模,选取合适长度的Centerpiece 钛板安放在椎体侧块及掀开的椎板之间,再选取合适的螺钉将钛板固定于椎体侧块及掀开椎板。可根据病人经济情况选择全椎板固定或跳跃式固定。术后术区放置负压引流,并逐层缝合切口。
2.术后处理:术后所有病人3天内予预防感染、脱水、消炎止痛、营养神经等措施对症治疗。48小时可根据引流球内引流量拔除负压引流管。术后 3 天再摄颈椎X片,观察手术情况,并开始颈部小幅度康复锻炼,以颈部主动对抗外力等长收缩为主,5~6周后视病人颈部情况去除颈部围领,观察病人情况,所有病人均出院带甲钴胺胶囊口服治疗,术后第1年以3个月,1年等时间间隔来我院随访复查,行颈椎正侧位X线等检查,并询问近期疾病情况及颈部有无异常症状。
3.矢状面椎管-椎体比(Torgo - Pavlov,托尔-巴甫洛夫比)计算方法:在常规X线片上测量颈椎侧位C3-C7水平的椎体矢状位直径和椎管矢状位直径,将颈椎椎管矢状位直径除以椎体矢状位直径即为Torg-Pavlov ratio(T-P比值),T-P比值>1.2(椎管/椎体矢状径)的小椎体组;T-P比值<1.2为非小椎体组(图1)[7]。用颈椎侧位图计算T-P比值。A:从椎体后表面中点到对面椎板最近点测量椎管矢状位直径。B:测量椎体矢状位直径,测量椎体前表面中点与后表面中点之间的矢状位直径,用椎管直径除以椎体直径计算托格-巴甫洛夫比值。

注:A:从椎体后表面中点到对面椎板最近点测量椎管矢状位直径。B:测量椎体前表面中点与后表面中点之间的矢状位直径
4.AS评定:AS的发病率评定依据AS疗效评定标准[8],可将颈部症状分为:优:没有不适感觉;良:病人偶而发生疼痛等症状,可自行缓解;可:无诱因下经常发生疼痛等症状,需服药缓解;差:频繁出现疼痛等症状,服药无法缓解。这 4个等级中,优及良等级的症状可以视作没有AS,将可及差等级的症状视为存在AS。AS的持续状况按照术后第3个月复查时仍然存在可及差等级的AS称为早期AS;术后1年时随访仍存在可及差等级的AS称为晚期AS。
随访情况:41例病人中,失访1例。术后3个月及1年在脊柱外科门诊复查均由同一名医生随访。
三、统计学分析

结果
1.两组病人术中一般情况比较见表1。两组病人性别、年龄与椎体大小、手术时间和术中出血量比较,差异无统计学意义(P>0.05)。

表1 两组病人一般情况比较
2.两组病人术后AS发生率及AS持续时间比较见表 2。A 组 11例,其中存在AS 7例,患病率为 63.6%;B 组29 例,存在AS 8例,患病率为27.6%。A 组术后AS患病率高于 B 组,差异有统计学意义(P<0.05)。
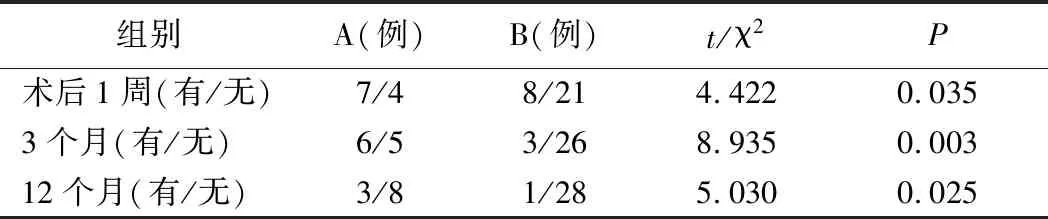
表2 两组患者术后轴性症状患病率及持续时间的比较
3.术后第3个月复查时仍然存在可及差等级的AS称为早期AS,A组6例,持续患病率为54.5%;B组3例,持续患病率为10.3%,A 组早期AS持续患病率明显高于 B 组,两组比较,差异有统计学意义(P<0.05)。术后1年时随访仍存在可及差等级的AS称为晚期AS。A组3例,持续患病率为27.3%;B组1例,发生率3.4%,A 组持续患病率明显比 B 组持续患病率高,两组比较,差异有统计学意义(P<0.05)。
讨论
颈椎病行经颈后路单开门椎管减压术是在颈椎椎管狭窄处将狭窄节段椎管的容积扩大,利用一种“弓弦效应”,使脊髓随脑脊液张力的改变向后漂移,减轻脊髓原本的压迫[9]。病人术后产生AS的机制仍然不清楚。有研究表明,年龄和颈椎曲度的丢失和术中颈椎后方结构破坏会增加AS的发生率,但并未有研究在术前探究过病人是否适合单开门椎管减压手术治疗[10]。本研究观察了椎体的大小与术后AS的发生及持续时间之间的关系,结果表明,椎体大小影响颈后路单开门术后AS的发生率及持续时间。其中小椎体组的病人术后更容易发生AS,且早晚期AS持续存在率更高。但小椎体组病人术后产生AS的具体机制仍然不清楚。本研究排除了因椎体大小而导致手术时间和术中出血量不同对AS发生产生影响,其产生机制可能是小椎体组病人因椎体较小而导致椎管相对较大,在术后硬脊膜失去后方压力的情况下,膨胀的程度相对更大,使周围组织的牵拉更强,导致颈部肌肉疲劳。椎管相对较大导致脊髓漂移距离更远,使周围的植物神经受损,导致颈部局部出现供血不足,感觉减退,肌肉痉挛等AS[11]。也可能与椎体过小而导致病人椎体不稳,使周围神经肌肉牵拉受损有关。
本研究的评价由传统的X线图像组成,在数字化X线摄影时代,确定椎管与椎体的比值是一种更加快速、直观的方法。目前仍无特别好的方法治疗及预防术后AS的发生,本实验从预测的方面入手,使低危组病人更加有把握进行手术治疗,使高危病人开始便转其他方式治疗,从而使AS的发生率降低。本研究小椎体病人样本数较少,无法根据脊髓压迫程度和颈椎周围肌肉退行性改变对具体机制进行研究,以及未能将其他影响AS的因素完全排除[12]。X线侧位片因拍片姿势及骨质疏松等影响,导致椎体和椎管矢状径在测量时会产生人为差异。Lim等[13]不认为T-P比率是可信的,是因为性别和种族间存在差异。
椎体大小会影响颈后路单开门术后AS的发生率及持续时间。小椎体组的病人术后更容易发生AS,且早晚期AS持续存在率更高。
