改良选择性痔上黏膜吻合术联合完全肛管上皮保留术治疗环状混合痔的临床效果观察*
2021-01-19黄华李悠然谷云飞季利江
黄华,李悠然,谷云飞,季利江△
1 常熟市中医院肛肠科 江苏常熟 215500
2 江苏省中医院肛肠科 江苏南京 210000
环状混合痔是痔病发展的最后阶段,主要表现为多个痔核相连环绕肛周,国家中医药管理局将其列为肛肠科16种难治病之一,最终需手术治疗。环状混合痔的手术治疗是肛周良性疾病的治疗难点,主要原因是病灶清除与肛门功能保护两者权重难以平衡。吻合器痔上黏膜环切术(procedure for prolapse and hemorrhoids,PPH)采用闭式吻合器切除痔上方黏膜,通过“提拉”和“断流”达到治疗目的,PPH术的切除范围是痔上黏膜一周,理论上应当是治疗环状混合痔的理想术式。但近年来对该手术争议较多,主要由于其复发率高,且并发症多[1]。有学者提出降低PPH术吻合口高度可减少复发,同时联合外痔处理可减少术后皮赘及提高患者满意度[2]。但降低吻合口高度的程度仍未有定论,而对外痔的处理多基于术者个人经验而采用不同方法。
选择性痔上黏膜吻合术(tissue-selecting therapy stapler,TST)是在PPH术基础上发展起来的一种术式[3]。TST术通过特制的肛门镜(单开口、双开口或三开口)选择性切除痔的突出黏膜,同时保留切除病变黏膜间的正常组织,但肛门镜开口位置设计固定,操作灵活度欠佳,TST术的术后并发症较PPH术少,但其远期疗效有待进一步研究观察[4-5]。
齿状线以下至肛缘皮肤为解剖学肛管,覆盖有复层扁平上皮。该部分肛管上皮过度缺损可引起瘢痕增生,重者导致肛门狭窄。该部分由疼痛敏感的骶神经支配。当肛门受到外界刺激时,会引起肌肉痉挛,产生剧烈疼痛。此外,过多的肛管上皮损伤也可导致肛门分泌物增多、无法控制,闭合功能障碍和肛门感觉敏感度下降,以及肛门潮湿等表现[6]。因此,在处理环状混合痔时尽可能保留解剖学肛管上皮对肛门功能的保护及减轻术后疼痛具有重要的临床意义。本研究采用改良TST术联合完全肛管上皮保留术治疗环状混合痔,取得较好的效果,现将结果报告如下。
1 资料与方法
1.1 一般资料
本研究纳入2018年9月至2019年12月常熟市中医院肛肠科收治的符合纳入与排除标准的80例环状混合痔患者为研究对象。按照随机数字表法,将患者随机分为治疗组(n=40)与对照组(n=40)。治疗组中男性14例,女性26例;年龄(51.8±17.6)岁;病程(14.3±1.3)年;Ⅲ度内痔27例,Ⅳ度内痔13例。对照组中男性18例,女性22例;年龄(49.4±19.7)岁;病程(15.1±1.3)年;Ⅲ度内痔32例,Ⅳ度内痔8例。两组患者性别、年龄、病程、内痔分度等一般资料比较差异均无统计学意义(均P>0.05)。本研究通过常熟市中医院伦理委员会批准,患者均签署知情同意书。
1.2 纳入与排除标准
纳入标准:(1)符合环状混合痔诊断标准[7]。(2)年龄18~65岁。(3)同意长期随访。排除标准:(1)既往有肛周疾病手术史。(2)合并直肠癌、直肠息肉、结核、克罗恩病等其他疾病,或伴有肛门形态与功能异常。(3)急性炎性或血栓性外痔。(4)妊娠期、哺乳期及月经期患者。(5)合并心脑血管、肝肾或造血系统等严重原发疾病。
1.3 治疗方法
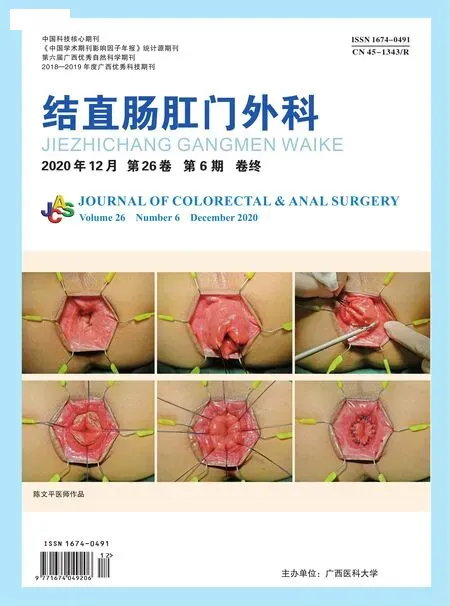
1.3.1 治疗组 采用改良TST术联合完全肛管上皮保留术。根据内痔的数量、大小、位置及分布选择单开口、双开口或三开口肛门镜,充分扩肛后,将石蜡油润滑后的肛门镜置入肛门,拔出内筒,调整肛门镜,直至使需要切除的痔上黏膜在窗口中充分暴露,肛门镜固定于肛门上,在齿状线上2 cm处使用7号丝线行黏膜及黏膜下层分段式荷包缝合。吻合器完全打开后,将钉砧头置入肛门内至荷包缝合部位上方,穿过荷包缝合线,拉动荷包缝合线打结,持续牵引,使黏膜进入吻合器,旋紧吻合器的尾翼,击发并固定吻合器30 s,松开吻合器,取出钉砧头,用7号丝线结扎黏膜桥两端“猫耳”,充分止血后取出肛门镜。对吻合器未处理的轻度内痔痔核,以5 mL注射器抽取聚桂醇注射液(陕西天宇制药有限公司,国药准字H20080445,规格:10 mL:100 mg)于黏膜松弛处作黏膜下层高低位注射。后用血管钳夹起外痔两端,使用皮刀在肛皮线做弧形切口,如有严重曲张静脉团,则从切口处行潜行剥离,修剪皮缘至平整,用3-0可吸收线做切口主体褥式缝合,切口两端使用4-0薇乔可吸收线缝合。术终査无出血,纳入太宁栓两枚,并加压包扎。切除黏膜组织送病理。
1.3.2 对照组 采用Milligan-Morgan术。麻醉成功后,患者取俯卧折刀位,常规消毒铺巾,指诊并扩肛,显露痔核。将准备切除痔核的内痔与外痔部分各以一把无创钳提起,沿外痔远端的肛缘皮肤处用剪刀作一微小尖端向外的“V”形切口,沿着黏膜下间隙钝性分离痔核至齿状线上内痔基底部,用血管钳夹住内痔基底部,于钳下的内痔基底部用7号丝线结扎,在线结外上方约5 mm处剪除痔组织。同法处理其他各区域痔核,需注意结扎点不可在同一个平面,各切口之间仍需保留足够的皮桥。依据环状混合痔内痔区痔核的自然分界,分组进行处理,可作3~5个痔段的多区段的外切内扎。充分止血后,止血材料嵌入创腔,无菌纱布加压包扎固定。术后24 h内控制排粪,术日半流质饮食,次日正常进食。
1.3.3 术后处理 术后予常规对症处理,静滴抗生素预防感染;术后第一天开始常规换药,稀释碘伏棉球清洁创面,黄芩油纱填入引流,换药至创口愈合。两组患者术后处理方式相同。
1.4 观察指标
(1)比较两组手术时间、术中出血量(根据纱布的使用数量,每块纱布代表5 mL失血量)。
(2)分别于术后当天、首次排粪、术后第一天采用视觉模拟评分量表(visual analogue scale,VAS)评估肛门疼痛程度,0分为无疼痛,10分为疼痛最明显。
(3)比较两组术后并发症(肛缘水肿、尿潴留、术后大出血及肛门狭窄)的发生情况。①于术后一周采用肛缘水肿评分标准[8]评价肛缘水肿程度:Ⅰ度指局部未见水肿(0分);Ⅱ度指局部轻度水肿,对活动影响较小,水肿占肛门1/4周(2分);Ⅲ度指局部中度水肿,活动轻微受限,创面疼痛加重,水肿占肛门1/2周(4分);Ⅳ度指局部重度水肿,严重影响活动,创面疼痛较重,水肿占肛门1/2周以上(6分)。②尿潴留:因手术原因排尿困难,需行导尿术辅助排尿者。③术后大出血:术后手术部位出血,需行出血点缝扎术的患者。④分别于术后1个月评价肛门狭窄发生情况,直肠指诊时肛门口顺应性和自然弹性消失,示指不能顺利通过肛门。
(4)于术后6个月采用Wexner肛门失禁评分标准比较两组肛门功能。
(5)于术后6个月评价两组疗效。疗效评价:治愈指症状消失,痔核消失;好转指症状改善,痔核缩小;未愈指症状、体征均无变化[9]。
(6)术后6个月采用自拟问卷比较两组患者满意度,以100分为满分:非常满意90~100分、较满意70~89分、基本满意60~69分、不满意0~59分。
1.5 统计学方法
选用SPSS 24.0统计学软件对数据进行处理。计量资料以(±s)表示,组间比较行t检验;计数资料以[n(%)]或(n)表示,组间比较行χ2检验或校正χ2检验或Fisher检验或Mann-WhitneyU检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术时间、术中出血量比较
两组手术时间比较差异无统计学意义(P>0.05),治疗组术中出血量少于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术时间、术中出血量比较 ±s
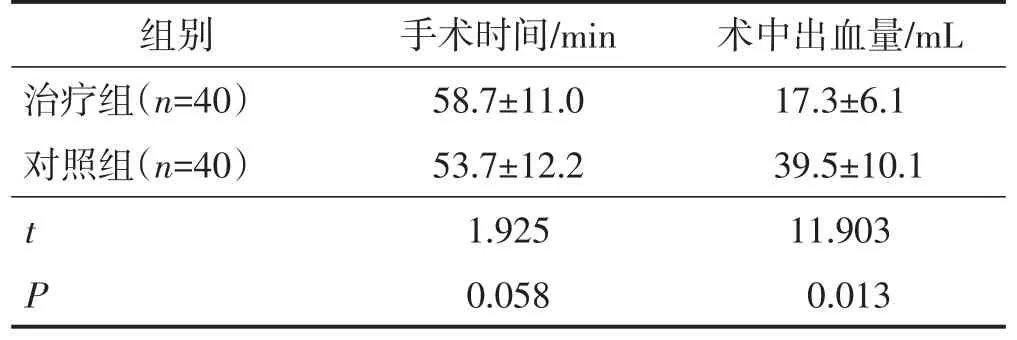
表1 两组手术时间、术中出血量比较 ±s
组别治疗组(n=40)对照组(n=40)tP 58.7±11.0 53.7±12.2 1.92511.903 0.0580.013 17.3±6.1 39.5±10.1手术时间/min 术中出血量/mL
2.2 两组肛门疼痛程度比较
两组患者术后当天肛门VAS评分比较差异无统计学意义(P>0.05);治疗组术后首次排粪及术后第一天肛门VAS评分均低于对照组,差异有统计学意义(均P<0.05)。见表2。
表2 两组肛门疼痛程度比较 分,±s

表2 两组肛门疼痛程度比较 分,±s
组别治疗组(n=40)对照组(n=40)tP VAS评分术后当天3.6±1.2 4.1±1.4 1.652 0.103首次排粪3.8±0.9 4.4±0.8 3.172 0.002术后第一天2.8±0.9 3.3±0.8 2.530 0.013
2.3 两组术后并发症发生情况比较
两组术后肛缘水肿评分、尿潴留发生率、术后大出血发生率、肛门狭窄发生率比较差异均无统计学意义(均P>0.05)。见表3。
2.4 两组术后6个月的肛门功能、满意度及疗效比较
术后6个月,两组疗效比较差异无统计学意义(P>0.05);治疗组Wexner失禁评分低于对照组,满意度高于对照组,差异均有统计学意义(均P<0.05)。见表4。

表3 两组术后并发症发生情况比较

表3 (续)
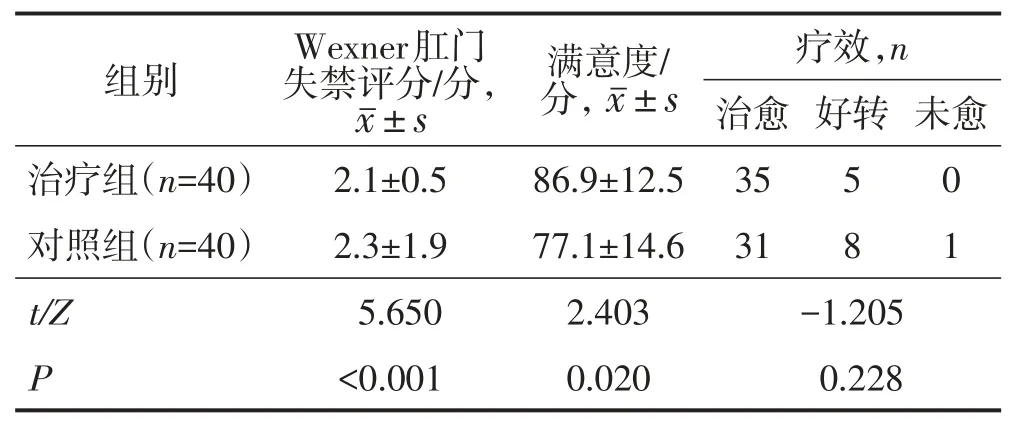
表4 两组术后6个月的肛门功能、满意度及疗效比较
3 讨论
与PPH术相比,TST术对痔上黏膜进行选择性切除,一方面可减少吻合钉引发黏膜组织的过度反应,另一方面被保留的黏膜桥在吻合面形成一个弹性代偿区,患者排粪时直肠顺应性更好,且创伤更小,并可降低PPH术后诸多并发症的发生率[10]。但在环状混合痔的治疗中,TST术往往由于其切除范围有限,对痔核的“提拉”“悬吊”效果一般,导致术后复发率增加[11]。在改良TST术中,通过选择齿状线上2 cm为荷包缝合高度,内痔部分切除术中切除黏膜间的正常黏膜保留良好,未经治疗的内痔采用局部注射聚桂醇硬化剂[12-13],可在最大程度地保护肛门功能的同时对病理性肛垫组织进行修复性治疗。
外痔切除术后必然给患者带来疼痛,尤其在术后麻醉效果消失后和排粪时明显,这种疼痛是痔病患者惧怕手术的最主要原因。术后剧烈疼痛还会引起尿潴留、排粪恐惧等,齿状线以下的皮肤黏膜由躯体神经支配,且上皮组织神经末梢丰富,对痛觉刺激极其敏感,Milligan-Morgan手术对外痔剥离切除,暴露的切口常由于粪块、分泌物及切口处理不当引起炎性水肿,此外,术中切除痔核组织过深,包括部分括约肌组织,在炎性刺激下括约肌痉挛,疼痛剧烈[14]。笔者团队经过多年临床实践设计了完全肛管上皮保留术[15-16]。手术方法是选在肛皮线做弧形切口,适形切除外痔,从切口入路,局部剥离皮下曲张静脉团。对弧形切口做褥式缝合,以完全保留肛管上皮。通过对手术细节的设计,达到切口愈合快、术后并发症少、复发率低、患者满意度高的效果。
在环状混合痔手术中如何更好地保护肛门功能、提高治愈率是肛肠外科研究的重点。痔病术中建议尽量保留皮桥,至少保留肛管上皮的五分之二,但遇到嵌顿性环状混合痔、严重肛管外伤、皮赘外痔炎性水肿等急症时,若要达到良好治疗效果,需广泛切除肛管上皮[17]。解剖学肛管覆盖之上皮为复层扁平上皮,以括约肌间沟为分界,上方至齿状线为不角化或轻度角化的复层扁平上皮,此处上皮有色素细胞而无内分泌细胞,固有层没有皮肤的附属结构,如毛囊、皮脂腺和汗腺等,即变异皮肤,下方上皮逐渐变成角化的复层扁平上皮,并有毛囊和汗腺,即正常皮肤。其中未角化的复层扁平上皮的浅层细胞含角蛋白较少,此类上皮具有很强的机械保护作用和较强的再生修复能力。皮肤小面积损伤可在短期内实现皮肤再生,切口愈合而不留瘢痕。但若创面切口大而深,新生上皮无法及时覆盖切口,则由致密的结缔组织形成瘢痕,瘢痕无弹性,瘢痕过多过大会导致粪块难下甚至肛门狭窄[18]。高野术式是公认的肛管上皮保留术式[19],该手术是日本学者高野正博在1989年根据肛管后垫学说提出的,它通过哑铃状的切口设计,将外痔和内痔处切得稍宽,在解剖学肛管处切得稍窄,保留尽可能多的肛管上皮。在国内外主流手术中,关于肛管上皮保护的临床报道较少,报道对于手术细节描述欠详细,现有的相关临床报道暂无完整保留肛管上皮的手术规范及临床研究[20-22]。
采用改良TST术联合完全肛管上皮保留术在处理内痔时选用创伤性相对较低的改良TST术,在处理外痔时,对解剖学肛管上皮进行完全保留,对环状混合痔的手术治疗具有重要意义。本研究结果表明,两组在手术时间、术后并发症(肛缘水肿、尿潴留、术后大出血及肛门狭窄)及术后当天肛门VAS评分方面比较差异均无统计学意义(均P>0.05)。治疗组术中出血量较对照组少,术后首次排粪及术后第一天肛门VAS评分均低于对照组(均P<0.05)。术后6个月,在门诊对患者肛门功能进行评估,结果显示治疗组对术后肛门功能的保护更有优势,且患者满意度更高(均P<0.05)。但本研究存在一定不足如为单中心研究,纳入病例数量较少,随访时间较短(6个月)。
综上所述,采用改良TST术联合完全肛管上皮保留术治疗环状混合痔在减轻肛门疼痛、保护肛门功能及提高患者满意度方面有一定优势,具有临床推广价值。