颅内动脉瘤介入栓塞术治疗高分级动脉瘤性蛛网膜下腔出血的疗效及对GOS评分、免疫球蛋白的影响
2021-01-16赵岳峰
赵岳峰
陕西省商洛市中心医院神经外科,陕西商洛 726100
动脉瘤性蛛网膜下腔出血(aSAH)是出血性脑卒中的常见疾病,依据世界神经外科联盟(WFNS)分级标准,可将蛛网膜下腔出血(SAH)分为低分级与高分级[1],其中高分级aSAH(p-aSAH)的临床发病率较高,约占aSAH的20%~30%[2]。与aSAH相比,p-aSAH的危害性更高。在医学技术日益发展的当下,治疗动脉瘤的手段虽然在不断进步,但对于p-aSHA患者而言,其术后致残率及致死率仍然居高不下,高达60%[3]。手术是治疗p-aSAH的理想方式,但在医师对手术方法的选择上仍然存在一定的争议,故寻找有效的手术治疗方案是改善p-aSAH患者预后的关键所在。基于此,本研究选取本院2018年8月至2019年8月收治的p-aSAH患者为研究对象,探讨颅内动脉瘤介入栓塞术对患者的治疗价值,并观察其对患者免疫功能及并发症的影响。现将结果报道如下。
1 资料与方法
1.1一般资料 选取本院2018年8月至2019年8月收治的122例p-aSAH患者为研究对象,依据不同的手术治疗方法,将入选患者分成介入组与夹闭组。介入组患者61例,其中男37例,女24例;年龄42~65岁,平均(52.23±9.20)岁;WFNS分级:Ⅳ级50例,Ⅴ级11例;动脉瘤直径2~13 mm,平均直径(7.83±1.03)mm;动脉瘤破裂位置:后交通动脉24例,前交通动脉20例,大脑中动脉17例。夹闭组患者61例,其中男34例,女27例;年龄41~65岁,平均(52.34±11.11)岁;WFNS分级:Ⅳ级48例,Ⅴ级13例;动脉瘤直径3~13 mm,平均直径(7.91±1.12)mm;动脉瘤破裂位置:后交通动脉22例,前交通动脉21例,大脑中动脉18例。两组患者年龄、性别、动脉瘤破损位置、WFNS分级比较,差异均无统计学意义(P>0.05),具有可比性。本研究经患者及家属知情同意,且经本院伦理委员会同意。
纳入标准:(1)入选患者符合美国心脏协会2012年制定的p-aSAH诊断标准[4];(2)入院前经CT、脑脊液检查、CT血管造影及临床症状确诊;(3)WFNS分级为Ⅳ、Ⅴ级;(4)预计生存期在6个月以上;(5)临床资料完整;(6)无需行开颅减压手术。排除标准:(1)精神疾病;(2)不耐受手术;(3)合并严重肝功能损害;(4)合并凝血功能障碍;(5)合并其他恶性疾病;(6)术前伴有脑积水。
1.2方法 入院3 d内,两组患者均采取手术治疗。夹闭组具体方法如下:给予本组患者早期显微夹闭术式。对患者进行气管插管,待全身麻醉成功后,采用血管多普勒检查分析载瘤动脉与动脉瘤夹闭情况,以选择适合患者的手术入路。对前后交通及大脑前、中动脉瘤采用翼点入路,后循环动脉瘤则采取旁中正入路或是枕下正中入路,将皮瓣分离、骨瓣去除,硬脑膜充分暴露,借助显微镜,明确患者的血管、动脉瘤及神经的解剖位置,将瘤颈分离,若有必要,临时阻断血流,接下来,在患者动脉瘤颈部最佳位置处,采用永久动脉瘤夹对其进行夹闭,手术结束后,严密止血,缝合切口。
介入组具体方法如下:对本组患者采取颅内动脉瘤介入栓塞手术治疗。给予患者气管插管,全身麻醉,并作肝素化处理,采用全脑血管造影对患者的动脉瘤大小、瘤颈宽度、穿支血管从瘤颈或瘤体发出的情况进行观察。借助造影路图的指引,在载瘤动脉内将微导丝置入,再将微导管送至动脉瘤内,注意动作轻柔,再对微导管头瘤位置给予确定,以选择合适的弹簧圈,待弹簧圈盘绕合适后将其解脱装置正极连于弹簧圈输送导丝金属裸露处,反复造影显示弹簧圈稳定。术中需要根据瘤囊不再显影,且弹簧圈具有一定阻力后,方可结束填塞,填塞结束后,在透视的情况下将各个导管退出,手术结束后,观察患者是否存在弹簧圈栓塞困难的现象,如存在,需要借助支架进行辅助栓塞治疗,术中需给予该患者25 mg的阿司匹林及氢氯呲格雷治疗,术后给予常规抗血小板治疗。完成栓塞治疗后,依据患者的具体病情而给予腰大池引流、腰椎穿刺术,手术结束后,压迫穿刺部位,制动24 h,采用尼莫地平抗血管痉挛、维持等3 h的治疗,使用支架的患者进行为时2 d的低分子肝素抗凝治疗,口服阿司匹林及氢氯吡格雷治疗。
1.3观察指标 (1)免疫功能:抽取两组患者空腹静脉血5 mL,采用酶联免疫吸附试验对两组患者治疗前、治疗8 d后的免疫球蛋白A(IgA)、免疫球蛋白G(IgG)及免疫球蛋白M(IgM)进行检测。(2)肿瘤坏死因子-α(TNF-α)水平:抽取两组患者的静脉血3 mL,并采用酶联免疫吸附试验对两组患者治疗前、治疗8 d后的TNF-α水平进行比较。(3)并发症:观察两组患者的并发症,包括脑积水、颅内感染、再出血的发生情况。(4)格拉斯哥预后(GOS)评分:治疗6个月后,采用GOS评分对患者的预后情况进行评价。GOS评分>4分表示患者恢复良好。
1.4疗效判定 治疗8 d后,采取GOS评分对两组患者的疗效进行评价,疗效判定标准如下:患者经治疗后,恢复良好,临床症状及体征基本消失,能够自理日常生活,为痊愈;患者经治疗后,活动能力、工作能力部分丧失,缺乏一定的自理能力,导致轻微残疾,为显效;患者经治疗后,不具备生活能力,感觉、语言产生障碍,仅仅是意识存留,为疾病进展;没有意识,只能进行呼吸及眨眼等,为无效[5]。总有效率=(痊愈例数+显效例数)/总例数×100%。

2 结 果
2.1两组患者疗效比较 介入组患者的治疗总有效率(81.97%)明显高于夹闭组(63.93%),差异有统计学意义(P<0.05)。见表1。
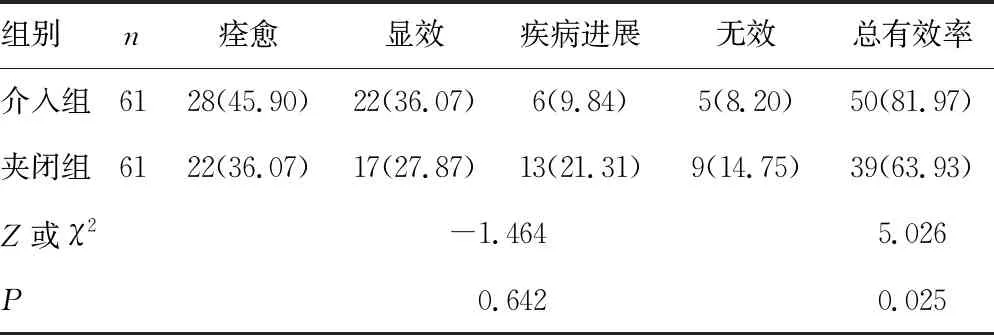
表1 两组患者疗效比较[n(%)]
2.2两组患者IgA、IgG、IgM水平比较 治疗前,两组患者IgA、IgM、IgG水平比较差异无统计学意义(P>0.05);治疗8 d后,介入组患者的IgA、IgM、IgG水平明显高于夹闭组,差异均有统计学意义(P<0.05)。见表2。
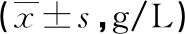
表2 两组患者IgA、IgM、IgG水平比较
2.3两组患者TNF-α水平比较 治疗前,两组患者TNF-α水平比较,差异无统计学意义(P>0.05);治疗后,介入组患者的TNF-α水平明显低于夹闭组,差异有统计学意义(P<0.05)。见表3。
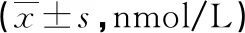
表3 两组患者TNF-α水平比较
2.4两组患者并发症比较 介入组患者的并发症总发生率明显低于夹闭组,差异有统计学意义(P<0.05)。见表4。
2.5两组患者GOS评分比较 治疗前,两组患者GOS评分比较,差异无统计学意义(P>0.05);治疗6个月后,介入组患者的GOS评分明显高于夹闭组,差异有统计学意义(P<0.05)。见表5。

表4 两组患者并发症比较[n(%)]

表5 两组患者GOS评分比较分)
3 讨 论
在各种脑血管疾病中,颅内动脉瘤是常见的疾病类型,在成年人的临床发病率约为1%,在老年群体中发病率可达4%[4]。据研究显示,颅内动脉瘤位居脑血管疾病发病率的第3位,大约有1/3的急性脑血管疾病均是由于颅内动脉瘤破裂引起,其中p-aSAH病情危重,具有更高的危害性,其发病后的致残率和致死率可高达60%[5]。以往治疗p-aSAH患者多采取保守治疗,但治疗效果不理想,预后欠佳。
有研究显示,短期进行保守治疗后,患者病情好转,可以考虑借助手术治疗[6]。早期显微夹闭术与动脉瘤介入栓塞术均是治疗p-aSAH的主要术式,但早期显微夹闭术存在一些不足之处,该术式不仅会对局部组织血管造成影响,也会对机体的内分泌系统产生影响,进而破坏其免疫系统。同时,早期显微夹闭术会促进炎性组织的释放与分泌[7],延缓术后恢复时间。而动脉瘤介入栓塞术可依靠弹簧圈栓塞颅内动脉瘤,该术式创伤小、能有效促进患者恢复,微创优势显著。许多回顾性研究均表明,与夹闭手术相比,借助弹簧圈栓塞术治疗颅内动脉瘤的安全性更高。而p-aSAH患者由于颅内出血量大、颅内压高等原因,如果采取夹闭手术治疗,则不利于寻找动脉瘤,且会造成脑组织的二次创伤,而采用介入栓塞术治疗能够避免对脑组织造成损伤,减少并发症,且免疫系统不被破坏,有效改善患者预后[8]。
本研究显示,介入组的总有效率显著高于夹闭组。本研究提示颅内动脉瘤介入栓塞术可有效治疗p-aSAH患者。原因在于弹簧圈能充分填塞动脉瘤腔[9],将动脉瘤内的血流迅速阻断,使得瘤腔内血栓机化、瘤颈内膜化,从而达到确切的治疗效果。本研究显示,介入组的IgG、IgM、IgA水平显著高于夹闭组,TNF-α水平低于夹闭组,提示颅内动脉瘤介入栓塞术可提高p-aSAH的免疫力,降低其炎性反应。本研究还显示,介入组的总并发症发生率显著低于夹闭组,GOS评分显著高于夹闭组。提示颅内动脉瘤介入栓塞术可有效减少p-aSAH患者的并发症,改善其预后。究其原因在于栓塞术可借助特殊的导管系统[10],将弹簧圈置入患者动脉腔内,填满,有效减少并发症,促进患者尽早康复[11-12]。
综上所述,颅内动脉瘤介入栓塞术对p-aSAH的治疗效果确切,可显著提高患者的免疫功能,减少机体炎症及并发症,改善患者预后,安全、可靠,临床推广价值高。
