动脉序贯介入治疗凶险性前置胎盘合并胎盘植入的临床研究
2021-01-15折利娜
折利娜, 樊 杨
引起妊娠晚期阴道流血的疾病有很多种,其中前置胎盘是最常见的、也是妊娠期严重并发症之一,本研究将腹主动脉球囊置入术联合子宫动脉栓塞术即动脉序贯介入治疗应用于凶险性前置胎盘剖宫产术中,以减少术中出血,改善孕产妇结局,疗效显著,现报道如下。
1 资料与方法
1.1 一般资料:选取2016年7月-2018年12月在我院诊治的凶险性前置胎盘患者且有胎盘植入高危因素者46例作为观察组,给予腹主动脉球囊置入术联合子宫动脉栓塞术治疗。选取2015年6月-2016年6月在我院诊治的凶险性前置胎盘患者且有胎盘植入高危因素者26例作为对照组,给予传统的治疗手段,即未对子宫血供进行任何干预。观察组46例产妇均排除了介入治疗的禁忌证。本研究获得医院伦理委员会的批准,征得受试者本人及其授权人的知情同意,并签署相关知情同意书。选取的观察组与对照组患者在年龄、孕周、孕次、既往刮宫次数、剖宫产次数、两次剖宫产间隔时间方面比较差异无统计学意义(P>0.05),见表1。
表1 2组患者的一般情况比较
1.2 方法
1.2.1 术前准备:2组患者通过B超评估核实孕周及胎儿宫内请况,根据B超及核磁检查结果讨论皮肤切口的选择、子宫切口的选择,术前准备是否充分,有无遗漏,出现危机情况是如何应对;充分与患者及其家属沟通,告知术中及术后可能会出现的一系列并发症及风险,征得家属的理解与配合,因病情凶险需到医务处进行备案。
1.2.2 手术过程:观察组于介入科按照腹主动脉球囊置入术手术操作步骤行腹主动脉球囊置入术后,将孕妇运至手术室,给予腰麻后行剖宫产手术。选择子宫切口(避开胎盘组织,甚至可以选择子宫体部切口),待胎儿娩出后立即向球囊内匀速推入4~10 mL生理盐水,令球囊扩张,阻断腹主动脉血运,小心谨慎剥离胎盘组织,并尽能可完全清除胎盘组织。缝合及修复完检查创面无出血后,抽出球囊内的生理盐水,暂时恢复腹主动脉血流,观察子宫创面有无活动性出血及渗血,若创面有活动性出血或者反复渗血,则行子宫动脉栓塞术(若恢复腹主动脉血运,创面无活动性出血及渗血,则不予行子宫动脉栓塞术,不纳入本研究观察组)。待手术结束后取出球囊装置,加压包扎穿刺点12 h,术后患者患肢需制动12 h,可以按摩下肢预防长期制动血栓形成,同时观察双下肢皮温及足背动脉是否搏动一致。
对照组麻醉后直接行剖宫产手术,术中胎儿娩出后给予常规缩宫剂及强效缩宫剂,剥离胎盘组织,各种方式缝扎创面达到止血目的,必要时游离子宫及前内动脉,行子宫或者髂内动脉结扎术。若出血严重,仍无法控制,行子宫切除术。在手术过程中可以使用一种手术止血方法或者同时几种手术止血方式同时连用。
1.3 观察指标:比较2组患者手术过程中的出血量、输血量、子宫切除率、剖宫产手术持续时间、术后24 h 出血量、术后住院天数、术后抗生素使用天数、并发症如疼痛、发热、感染及等发生率。
2 结果
2.1 2组患者治疗效果比较:观察组输红细胞悬液、剖宫产手术时间低于对照组(P<0.05),见表2。
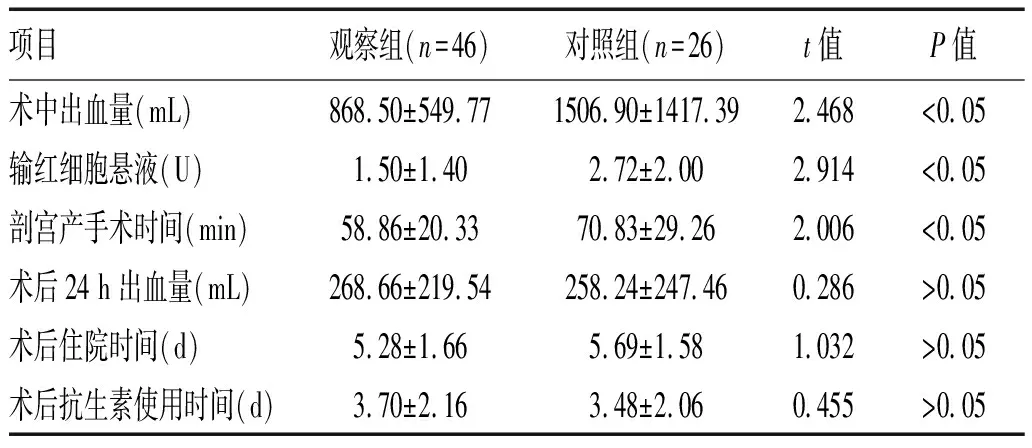
表2 2组患者治疗情况比较(x±s)
2.2 2组患者并发症比较:对照组发生膀胱破裂2例(胎盘植入侵犯膀胱行子宫切除术时),子宫切除5例。观察组的术后疼痛、术后发热发生率高于对照组(P<0.05);观察组疼痛VAS评分(2.64±0.89 )分,对照组( 2.67±1.06 分),两组比较差异无统计学意义(P>0.05),见表3。
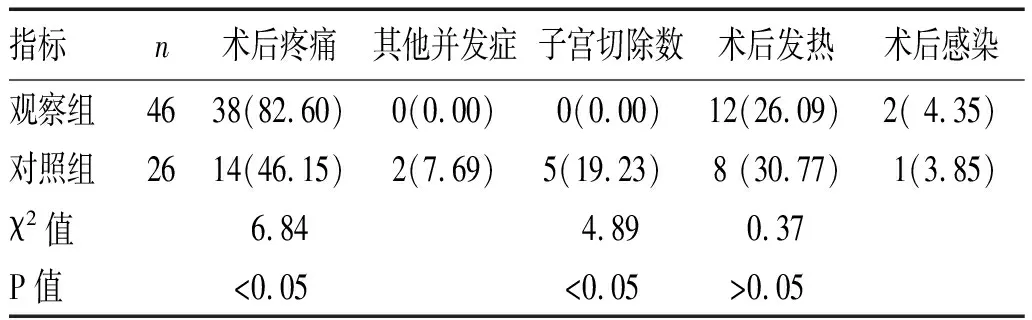
表3 2组患者并发症比较[n(%)]
3 讨论
3.1 传统治疗凶险型前置胎盘:据文献报道[1],对于凶险性前置胎盘来说,因患者胎盘附着于子宫下端,子宫下端收缩性差,常规的按摩子宫、使用强有力的缩宫剂等方法均不能有效加强宫缩、关闭胎盘处开放的血窦,进而减少出血;在使用上述常规治疗手段无效时,则根据传统的治疗思路,给予各种缝合方法止血,经过以上治疗仍无效则行子宫动脉或者髂内动脉结扎,最后在必要时切除子宫,文献报道行子动脉及髂内动脉结扎术达到有效止血的概率并不尽人意,甚至不到50%,而且使用上述止血方法对术者技术要求较高[2]。基于传统的止血方式止血效果欠佳,为抢救产妇生命,子宫切除术不排除是最快、最有效的首选措施[3]。由此可见,传统的治疗方法患者发生难治性产后出血率高,手术技术要求高,且有效率低,发生切除子宫的概率高。子宫不仅有生育功能,同时对盆底器官有支撑作用,有些产妇不能接受其失去子宫的事实,可能加重产后抑郁的发生,故切除子宫对患者的身心健康均有重大影响。
3.2 动脉序贯介入治疗凶险性前置胎盘合并胎盘植入:随着介入技术的发展,腹主动脉球囊置入术及子宫动脉栓塞术以其微创和大大降低了术中出血了及子宫切除率,在妇产科界得到广泛的应用及推广。英国妇产科学会亦建议,若术前通过病史结合核磁及B超综合评估,高度可疑胎盘植入的产妇,可提前行相关的介入手术来预防术中发生致命性出血[4]。产科最初应用子宫动脉栓塞术,大多数为术中出血控制不住,或者经反复缝合后创面仍广泛渗血,患者大多出血凝血功能障碍时,虽然也能取得不错的效果,但同时亦存在着局限。我科将腹主动脉球囊置入术与子宫动脉栓塞术结合起来,即术前评估患者为凶险性前置胎盘合并胎盘植入可能性大时(一般通过B超+核磁),剖宫产术前联系介入科先行腹主动脉球囊置入术。子宫动脉栓塞能达到迅速止血的原理在于:其一它可以使子宫动脉压下降、进而大大减慢子宫血流,这样就有利于子宫动脉血栓形成,其二此种方法可以使子宫平滑肌纤维缺血、缺氧,间接诱发子宫收缩,这样可以达到事半功倍的止血效果,其并发症及有效率均能达到满意效果[5]。根据本文的研究结果,我们得出对于凶险性前置胎盘合并胎盘植入孕妇运用腹主动脉球囊置入联合子宫动脉栓塞术后产妇剖宫产术中的出血量、输血量、子宫切除率、剖宫产手术时间均明显低于传统治疗方法,而术后24 h 出血量、术后住院天数、术后抗生素使用天数比较与传统治疗方法无显著差异。故对于诊断为凶险性前置胎盘合并胎盘植入可能性大的患者,腹主动脉球囊置入加子宫动脉栓塞术有效地减少了患者术中出血量,进而减少因出血过多导致的凝血功能障碍,并且减少手术操作时间,节约了人力物力,最主要是其能有效减少器官丢失率,器官损伤率,保留了患者的生育功能,此种手术方式大大减少了术中出血量及输血量。
3.3 2组患者并发症比较:近年来研究显示,剖宫产术中使用的腹主动脉阻断术只是短暂阻断了盆腔的血运,每次注水阻断时间短,在短时间内是安全的,不会对患者及盆腔血运及下肢血运造成影响,进而使其相应器官缺血坏死,目前我院行此手术的患者中也没有出现以上相关并发症[6]。子宫动脉栓塞后对子宫甚至卵巢的血运产生影响,甚至导致卵巢功能早衰,进而影响患者生育问题,致使该技术受到质疑。本研究显示除了术后疼痛发生率观察组较对照组高,可能与子宫动脉栓塞术后血管堵塞造成的疼痛有关,但其可用普通止痛药24 h 后疼痛明显缓解,并无其他影响,且其疼痛评分与对照组无差异。至于其他并发症发生率、疼痛VAS评分、术后发热发生率、术后感染发生率观察组与对照组差异均无统计学意义。
