无创呼吸机不同模式治疗COPD合并Ⅱ型呼吸衰竭的效果比较
2021-01-13舒丹王真黄良根
舒丹 王真 黄良根
摘 要 目的:對比无创呼吸机不同模式治疗慢性阻塞性肺疾病(COPD)合并Ⅱ型呼吸衰竭(RF)的效果。方法:将行无创正压机械通气(NIPPV)治疗的100例COPD合并Ⅱ型RF患者,依据随机数字表法分为A、B两组各50例。A组采用无创呼吸机自主呼吸和时间控制(ST)模式,B组采用无创呼吸机平均容积保证压力支持(AVAPS)模式。比较两组血气指标、呼吸力学指标、呼吸同步性指标、慢性阻塞性肺疾病评估测试(CAT)评分及不良反应发生情况。结果:治疗后,B组动脉血酸碱度(pH)、经皮血氧饱和度(SPO2)、动脉血氧分压(PaO2)、潮气量(TV)、每分钟通气量(MV)、平均吸气同步率及平均呼气同步率水平较A组高,动脉血二氧化碳分压(PaCO2)、呼吸频率(RR)、吸气时间分数(Ti/ Ttot)水平、CAT评分及不良反应发生率较A组低(均P<0.05)。结论:无创呼吸机AVAPS模式对COPD合并Ⅱ型RF患者血气指标、呼吸力学指标、疾病症状及呼吸机同步性指标的改善效果均优于ST模式,且不良反应较少。
关键词 慢性阻塞性肺疾病 Ⅱ型呼吸衰竭 无创呼吸机 自主呼吸和时间控制模式 平均容积保证压力支持模式
中图分类号:R563.8; R563 文献标志码:A 文章编号:1006-1533(2021)23-0074-05
Comparison of the use of different modes of non-invasive respirator in the treatment of COPD with type II respiratory failure
SHU Dan, WANG Zhen, HUANG Lianggen
(Department of Critical Medicine, the People’s Hospital of Guangxin District, Shangrao 334100, China)
ABSTRACT Objective: To compare the efficacy of the use of different modes of non-invasive respirator in the treatment of chronic obstructive pulmonary disease (COPD) with type II respiratory failure (RF). Methods: One hundred patients with COPD and type II RF treated by non-invasive positive pressure mechanical ventilation (NIPPV) were randomly divided into group A and B with 50 cases each. A non-invasive respirator for spontaneous breathing and time control (ST) mode was adopted in group A, while a non-invasive respirator mean volume guaranteed pressure support (AVAPS) mode in group B. Blood gas index, respiratory mechanics index, respiratory synchronicity index, COPD assessment test (CAT) score and the incidence of adverse reactions were compared between the two groups. Results: After treatment, the pH value of arterial blood, the levels of percutaneous oxygen saturation (SpO2), arterial oxygen partial pressure (PaO2), tidal volume (TV), minute ventilation volume(MV), mean inspiratory synchrony rate and mean expiratory synchrony rate were higher, but the levels of arterial blood carbon dioxide partial pressure (PaCO2), respiratory rate (RR), inspiratory time fraction (Ti/Ttot), CAT score and the incidence of adverse reactions were lower in group B than group A (all P<0.05). Conclusion: Non-invasive respirator AVAPS mode can improve blood gas index, respiratory mechanics index, disease symptom and respirator synchrony index and is better than ST mode.
KEY WORDS COPD; type II respiratory failure; non-invasive respirator; spontaneous breathing and time control; average volume assured pressure support
Ⅱ型呼吸衰竭(respiratory failure, RF)为慢性阻塞性肺疾病(chronic obstructive pulmoriary disease, COPD)病情进展常见并发症,既往临床治疗COPD合并Ⅱ型RF多以抗感染、平喘止咳、低流量鼻导管给氧为主,可在一定程度上改善患者临床症状,但仍有部分患者疗效欠佳。研究表明,有创机械通气治疗COPD合并Ⅱ型RF患者的效果较为显著,可帮助患者维持呼吸,但该疗法为有创方式,对机体创伤较大,易增加呼吸机相关肺炎等并发症发生风险,且长期使用可增加患者依赖性,致使临床脱机难度较大[1]。近年来,无创正压机械通气(noninvasive positive pressure ventilation, NIPPV)技术的发展为COPD合并Ⅱ型RF提供了新的治疗思路,特别是双水平气道正压通气(bi-level positive airway pressure, BiPAP)呼吸机的研发,无需气管插管、创建人工气道,只需经鼻罩或面罩即可为患者提供呼吸支持,达到改善患者呼吸功能的效果[2-3]。但无创呼吸机疗法的治疗模式多样化,目前关于治疗过程中不同通气模式的治疗效果及安全性尚有争议。鉴于此,本研究将BiPAP呼吸机中自主呼吸和时间控制(spontaneous breathing and time control, ST)模式及平均容积保证压力支持(average volume assured pressure support, AVAPS)模式应用于COPD合并Ⅱ型RF患者治疗中,旨在为临床使用无创呼吸机治疗COPD合并Ⅱ型RF选择最佳治疗方案提供新的视角和参考。
1.1 一般資料
经医学伦理委员会批准[2018年审(243)号],将2019年1月—2020年12月于我院行NIPPV治疗的100例COPD合并Ⅱ型RF患者作为研究对象,依据随机数字表法将其分成A组和B组各50例。A组:男27例,女23例;年龄56~73岁,平均年龄(64.56±3.08)岁;COPD病程2~6年,平均病程(4.19±0.58)年。B组:男28例,女22例;年龄57~72岁,平均年龄(64.71±3.02)岁;COPD病程3~5年,平均病程(4.23±0.55)年。两组一般资料比较差异无统计学意义(P>0.05),有可对比性。所有患者及其家属均已签署知情同意书。
1.2 纳入和排除标准
纳入标准:①符合《慢性阻塞性肺疾病基层诊疗指南(2018年)》[4]中COPD诊断标准,且符合《实用内科学(第15版)》[5]中Ⅱ型RF诊断标准;②符合《机械通气临床应用指南(2006)》[6]中NIPPV治疗指征;③体质量指数<24 kg/m2;④神志清楚,主动呼吸功能尚可;⑤近1年内无手术史。排除标准:①合并上呼吸道损伤、颌面部畸形;②合并严重器官功能障碍或感染;③合并严重循环改变、呕吐,咳痰无力;④伴有支气管哮喘、活动期肺结核、原发性肺间质纤维化等疾病;⑤合并未经治疗纵膈疾病、气胸。
1.3 方法
两组患者均进行抗炎、抗感染、祛痰平喘、缓解气道痉挛、维持内环境稳定等常规治疗。在此基础上,两组均行NIPPV治疗,使用BiPAP呼吸机(美国飞利浦伟康,型号:V60)及配套呼吸面罩(美国飞利浦伟康,型号:AF531)。
1)A组 采用BiPAP呼吸机ST通气模式:设置呼吸频率(respiratory rate, RR)12~16次/min,吸气时间0.8~1.3 s,潮气量(tidal volume, TV)为6~8 mL/kg,初始吸气压力(inspiratory positive airway pressure, IPAP)为6 cmH2O,根据患者个体情况,每0.2 s上升1个压力指数,同时增加2 cmH2O,呼气压力为4~5 cmH2O,吸入氧浓度(fraction of inspiration O2, FiO2)维持在35%~40%。
2)B组 采用BiPAP呼吸机AVAPS通气模式:预设TV为6~8 mL/kg,RR设置12~16次/min,吸气时间0.8~1.3 s,最大IPAP为20 cmH2O,最小IPAP为7 cmH2O,呼气压力4~5 cmH2O,吸入FiO2保持35%~40%。据患者实际TV变化自动调整IPAP和吸气流速。
1.4 评价指标
1)血气指标 治疗前及治疗12 h时,采集两组患者桡动脉血3 mL,抗凝处理后,采用血气分析仪(美国雅培,型号:i-STAT300)检测动脉血酸碱度(potential of hydrogen, pH)、动脉血氧分压(arterial partial pressure of oxygen, PaO2)、动脉血二氧化碳分压(arterial partial pressure of carbon dioxide, PaCO2)、经皮血氧饱和度(pulse oxygen saturation, SPO2)。
2)呼吸力学指标 通气后3 h时,连续读取5次呼吸机面板上TV、RR、每分钟通气量(minute ventilation volume, MV)、吸气时间分数(inspiratory time/respiratory cycle time, Ti/Ttot)数值,取平均值。
3)呼吸同步性指标 通气后12 h时,比较两组平均吸气同步率、平均呼气同步率,连续读取5次呼吸机面板上数值,取平均值。
4)治疗前及治疗7 d时,采用慢性阻塞性肺疾病评估测试(COPD Assessment Test, CAT)[7]评分评估两组患者病情严重程度,包含咳嗽、咳痰等8项内容,总分40分,评分越高代表患者病情越严重。
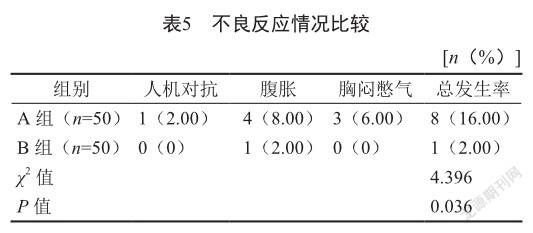
5)记录并比较两组治疗期间人机对抗、腹胀、胸闷憋气发生情况。
1.5 统计学方法


2.1 血气指标
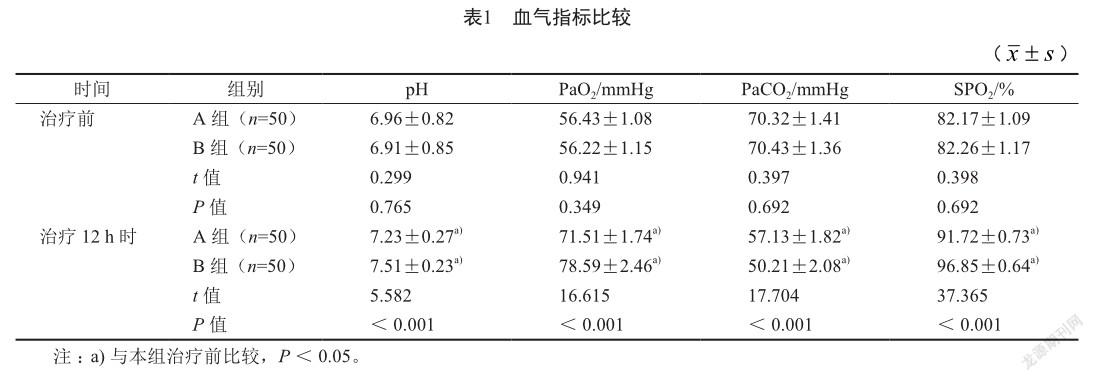
治疗12 h时,两组pH、PaO2、SPO2水平较治疗前升高,PaCO2水平均较治疗前降低,且B组pH、PaO2、SPO2水平高于A组,PaCO2水平低于A组(P<0.05,表1)。
2.2 呼吸力学指标
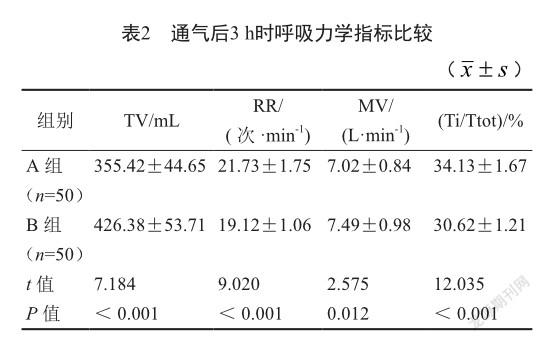
通气后3 h时,B组TV、MV高于A组,RR、Ti/ Ttot低于A组(P<0.05,表2)。
2.3 呼吸同步性指标
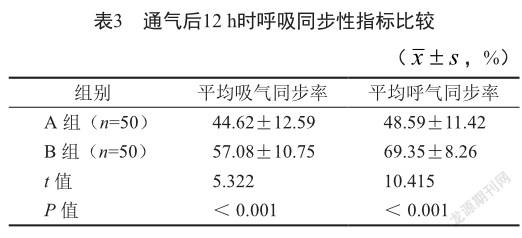
通气后12 h时,B组平均吸气同步率及平均呼气同步率高于A组(P<0.05,表3)。
2.4 CAT评分
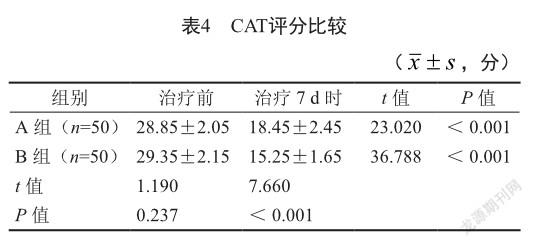
治疗7 d时,两组CAT评分均较治疗前低,且B组低于A组(P<0.05,表4)。
2.5 不良反应
治疗期间,B组不良反应发生率为2.00%,低于A组的16.00%(P<0.05,表5)。
NIPPV较好地弥补了有创通气需通过气管插管或气管切开的缺点,被逐渐应用于COPD合并Ⅱ型RF临床治疗中。ST模式及AVAPS模式均为临床常用无创呼吸机通气模式,目前临床报道多围绕无创通气联合药物治疗COPD合并Ⅱ型RF效果进行,关于上述2种无创呼吸机模式效果对比研究报道较少,故探讨无创呼吸机不同模式效果可为临床选择应用提供参考。
本研究结果显示,治疗12 h时,B组pH、PaO2、SPO2水平高于A组,PaCO2水平低于A组,提示无创呼吸机AVAPS模式改善COPD合并Ⅱ型RF患者血气指标情况优于ST模式。分析原因在于,ST通气模式下调节步进较大,易使患者出现不同程度不适感,促使人机对抗程度增加,从而使达到BiPAP呼吸机预定参数目标时间延长,在一定程度上削弱了通气效果。而AVAPS模式调节步进相对较小,患者在治疗时不易察觉,从而最大程度降低了人機对抗的发生风险,利于在短时间内达到BiPAP呼吸机预定的参数目标,纠正患者RF状态,促进气体进入通气不良的肺泡,提高患者肺泡内压及氧分压水平,促进肺泡内及其间质水肿渗液吸收,使肺泡迅速复张,从而显著改善通气/血流比例失调状态,加快CO2排出,改善CO2潴留状态,进而改善患者血气指标[8-9]。本研究结果还显示,通气后3 h时,B组TV、MV水平高于A组,RR、Ti/Ttot水平低于A组;通气后12 h时,B组平均吸气同步率及平均呼气同步率均高于A组;治疗7 d时,B组CAT评分低于A组,提示无创呼吸机AVAPS模式在呼吸力学指标、疾病症状及呼吸机同步性指标方面的效果均优于ST模式。分析原因在于,ST模式是在保证患者最低RR基础上分别在吸气、呼气2个时相给予恒定水平的压力,通过控制压力水平及吸气时间对患者的TV、MV进行调整控制,而当患者处于睡眠、醒觉、不同体位等状态下时,其呼吸系统的顺应性可发生动态变化,ST模式为恒定压力,故患者在不同状态下其TV水平易不稳定[10]。而AVAPS模式具有动态监测反馈功能,能够结合容量实时控制患者通气,使得在预设允许TV等基本目标参数后,即使患者睡眠、翻身,呼吸机依旧可以自动监测、计算患者实际TV等参数进而进行调整,确保患者TV稳定在目标水平[11-12]。此外,本研究还观察了两组治疗过程中人机对抗、腹胀、胸闷憋气不良反应发生情况,结果显示B组不良反应发生率低于A组,证实与ST模式相比,AVAPS通气模式患者不良反应发生较少,更加安全可靠。分析原因在于,ST模式以定压模式为主,使用前需提前设置好吸氧压力、压力上升梯度等参数,且呼吸机的TV、吸气速度等均需按照患者RR、预设压力进行同步调整设定,当TV达到8~12 mL/kg时,患者易出现胸闷、气压伤[13]。而AVAPS模式采用基于自动跟踪技术的压力-容积双重控制通气技术,能够自动跟踪并调整吸气速度和压力,以最低气压提供恒定的TV,减少呼吸肌负荷及做功,减轻患者不适感,避免引发不良反应[14-15]。
综上所述,与ST模式比较,无创呼吸机AVAPS模式快速改善COPD合并Ⅱ型RF患者血气指标、呼吸力学指标、疾病症状及呼吸机同步性指标的效果更好,且AVAPS通气模式患者不良反应发生较少,更加安全可靠。
参考文献
[1] 武良权, 杨健, 仝春冉, 等. 序贯机械通气治疗慢性阻塞性肺疾病急性加重合并呼吸衰竭失败原因分析[J]. 中华结核和呼吸杂志, 2018, 41(9): 714-717.
[2] 肖昌玉, 张虹, 袁艺. BiPAP无创通气用于急诊治疗重度哮喘对患者肺功能的影响情况分析[J]. 临床急诊杂志, 2017, 18(1): 48-50; 54.
[3] 张高峰. 早期无创正压通气治疗慢性阻塞性肺疾病合并呼吸衰竭的效果分析[J]. 实用临床医药杂志, 2020, 24(2): 24-26.
[4] 中华医学会, 中华医学会杂志社, 中华医学会全科医学分会, 等. 慢性阻塞性肺疾病基层诊疗指南(2018年)[J]. 中华全科医师杂志, 2018, 17(11): 856-870.
[5] 林果为, 王吉耀, 葛均波. 实用内科学(上册)[M]. 15版.北京: 人民卫生出版社, 2017: 1370-1372.
[6] 中华医学会重症医学分会. 机械通气临床应用指南(2006)[J]. 中国危重病急救医学, 2007, 19(2): 65-72.
[7] 庞才双, 龙虹羽, 吴艳秋, 等. CAT评分在慢性阻塞性肺疾病中的临床应用[J]. 临床肺科杂志, 2015, 20(12): 2173-2176.
[8] 赵志颖, 龙怀聪, 高玉春, 等. AVAPS无创机械通气治疗老年急性心力衰竭合并低氧血症的临床研究[J]. 中西医结合心脑血管病杂志, 2019, 17(9): 1365-1367.
[9] 蒋萍, 杨春梅. 无创智能模式平均容量保证压力支持在AECOPD伴Ⅱ型呼吸衰竭中的治疗作用[J]. 国际呼吸杂志, 2019, 39(24): 1858-1862.
[10] 杨慧亮, 李颖, 巴晓彤. 时间控制通气模式对COPD合并Ⅱ型呼吸衰竭患者血气分析和呼吸力学指标的影响[J]. 临床和实验医学杂志, 2020, 19(18): 37-40.
[11] 刘琴. 无创正压通气NIPPV两种通气模式治疗COPD合并Ⅱ型呼吸衰竭患者的疗效及安全性分析[J]. 河北医学, 2019, 25(4): 668-671.
[12] 曹诚, 李华瑞, 朱国优, 等. 无创呼吸机对慢性阻塞性肺疾病合并呼吸衰竭患者心率、呼吸频率、血气分析影响[J]. 中华保健医学杂志, 2017, 19(6): 480-482.
[13] 刘杨. BiPAP治疗慢阻肺老年患者并发呼吸衰竭對血气水平的影响及并发症分析[J]. 临床肺科杂志, 2017, 22(10): 1833-1836.
[14] 王建华, 胡贵芳, 蒋世碧, 等. 无创机械通气对慢性阻塞性肺疾病合并呼吸衰竭患者睡眠、认知功能的影响[J]. 国际呼吸杂志, 2018, 38(19): 1465-1469.
[15] 鲍磊, 秦海东, 肖峰, 等. BiPAP+AVPAS通气模式在老年AECOPD病人中的应用研究[J]. 实用老年医学, 2017, 31(9): 826-829.
