急性冠脉综合征患者炎症反应与血小板活性的关系及对预后的影响
2021-01-13高卫锋
高卫锋
急性冠脉综合征(ACS)被视为冠心病最严重阶段,病情危急,有较高死亡风险[1]。其发生与冠状动脉粥样硬化斑块破裂、血栓形成有关,血小板活化在其中发挥重要作用。因此,临床上多将血小板活化作为ACS病情发展的重要参考指标。有研究发现,ACS患者血小板活性与炎症反应密切相关,提示炎症反应能够用于ACS预测和预后评估。因此,本研究探讨ACS患者炎症反应与血小板活性的关系及对预后的影响。
1 资料与方法
1.1一般资料 选取2018年1月~2020年1月我院收治的ACS患者66例为研究对象,纳入标准:①确诊为ACS;②发病以来未应用抗炎药物、抗血小板药物;③进行冠状动脉介入(PCI)手术治疗;④家属对本次研究知情,且同意;⑤经医院伦理委员会审查通过。排除标准:①纳入研究前已经接受治疗;②近期(1个月内)有抗炎药物、抗血小板药物应用史;③PCI治疗失败;④伴重要脏器功能障碍疾病;⑤有影响炎症指标、血小板活性的相关因素。诊断标准:ACS参考《急性冠脉综合征急诊快速诊疗指南(2016)》[2]相关内容,根据心绞痛等症状表现、心电图检查、心肌损伤标志物检查等,做出诊断。全身炎症反应综合征(SIRS)依据《第三次国际共识:脓毒症和脓毒性休克新定义》[3],符合以下任意2项可以确诊:体温>38℃或<36℃、呼吸频率>20次/min、心率>90次/min、外周血白细胞>12×109/L或<4.0×109/L。按照是否合并SIRS分为两组;研究组24例患者合并SIRS,对照组42例患者未合并SIRS。研究组中,男13例,女11例;年龄(61.34±5.67)岁;分型:不稳定心绞痛(UA)15例,急性心肌梗死(AMI)9例。对照组中,男23例,女19例;年龄(62.01±5.47)岁;分型:UA 26例,AMI 16例。两组患者一般资料具有可比性。
1.2超敏C反应蛋白(hs-CRP)检测 采集肘静脉血3 ml,应用hs-CRP(免疫比浊法)试剂盒(上海复星长征医学科学有限公司,沪食药监械准字:2013第2401574号),以免疫比浊法检测hs-CRP浓度,依据样本反应中散射光强度判定浓度。具体操作严格遵循说明书,检测后由3位检验科医师(工作时间≥5年)对结果做出判定。
1.3血小板活性检测 CD62p、CD63检测使用美国BD FACSCalibur流式细胞仪及配套试剂盒。应用抗凝真空采血管,采集肘静脉血,采集时要弃去起始段血,以柠檬酸钠为抗凝剂,抗凝剂与血液比例为1∶9;于3 h内标记,荧光染色(荧光素标记抗血小板单克隆免疫荧光),于对照管中滴加鼠抗人IgG1 FTTC(20 μl)、CD61-PE(20 μl),滴加50 μl全血;室温下避光反应10 min,倒入多聚甲醛(1%,110 ml),置于4℃冰箱中;于12 h内应用流式细胞术检测CD62p、CD63百分比。
血小板最大聚集率(mPAR)检测:取适量ADP诱导剂,冰浴,于PCI术前以抗凝真空采血管采集肘静脉血,采集方法与CD62p、CD63检测相同。按照1000 r/min持续离心处理10 min,收集富血小板血浆;剩余部分按照1000 r/min速度持续离心处理30 min,收集贫血小板血浆[计数为(10~20)×109/L];以贫血小板血浆调整富血小板血浆,最终使血小板血浆浓度在(200~300)×109/L。分别以比浊管取两种血浆200 μl,以四通道血小板聚集仪器调整富、贫血小板血浆透光度,分别至90、10,前者加搅拌棒,37℃中温育(3 min),搅拌20 s,加入20 μl ADP诱导剂,观察3 min,记录mPAR。
1.4治疗及随访 所有患者均行PCI治疗,且均由同一组医师操作。术后持续随访30 d,统计心血管不良事件(MACE)发生情况,包括再次心肌梗死、全因死亡、心源性休克等。
1.5观察指标 观察两组患者hs-CRP、CD62p、CD63、mPAR水平,并以Pearson相关性分析hs-CRP与CD62p、CD63、mPAR关系。并观察两组患者30 d内MACE发生情况。
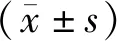
2 结 果
2.1两组患者hs-CRP及血小板活性指标比较 见表1。研究组患者hs-CRP、CD62p、CD63、mPAR水平均高于对照组。
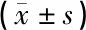
表1 两组患者hs-CRP及血小板活性指标比较
经Pearson相关性分析发现,患者hs-CRP与CD62p(r=0.75,P<0.01)、CD63(r=0.76,P<0.01)、mPAR(r=0.54,P<0.01)均呈正相关。
2.2两组患者30 d内MACE发生情况比较 见表2。研究组患者MACE发生率为41.67%,对照组为4.76%;研究组患者MACE发生率高于对照组(χ2=11.61,P<0.01)。

表2 两组患者30 d内MACE发生情况比较 [例(%)]
3 讨 论
冠状动脉粥样硬化病变是ACS的直接病因,而冠状动脉粥样硬化与血小板活化有关。血小板活化后,黏附、聚集能力增强,而黏附分子在此变化中发挥重要作用。CD62p、CD63为血小板黏附、聚集的必备分子基础,两者均能够反映血小板活化程度。另外,随着血小板活化程度升高,血小板聚集率升高,故mPAR也能够反映血小板活化程度。本研究中,ACS患者的CD62p、CD63、mPAR水平均较高,但合并SIRS组患者各项指标较单纯ACS患者有明显升高,提示炎症反应会提升血小板活性程度。
近年来,诸多研究指出冠状动脉粥样硬化、血小板活性均与炎症反应有关,且炎症反应先于冠状动脉粥样硬化发生[4]。由此判断炎症反应在ACS病情评估中具有重要意义。本次以ACS合并SIRS患者为例,探究炎症反应与血小板关系,其中将hs-CRP作为炎症反应重要标志物。经观察发现,ACS合并SIRS患者hs-CRP显著升高,且与血小板活化各指标同步变化,Pearson相关性分析显示,hs-CRP与各血小板活化指标均呈现正相关关系,其中与CD62p、CD63强相关。由此判断,炎症反应会加快血小板活化,增加ACS病情恶化风险。
进一步分析炎症反应对ACS预后的影响,发现合并炎症反应的ACS患者有更高MACE发生风险,预后状况较差。提示,炎症反应还与ACS不良预后密切相关。因此,临床上必须重视ACS患者的炎症反应,积极纠正,以免引发不良预后。
综上所述,炎症反应与ACS患者血小板活性、预后情况密切相关,会促进血小板活化、增加预后不良风险,应予以关注。
