特发性腹膜后纤维化7例临床分析
2021-01-10宋文红
冯 璐,宋文红,焦 媛
(辽健集团本钢总医院 风湿免疫科,辽宁 本溪 117000)
腹膜后纤维化(idilpathic retroperitoneal fibrosis,RPF)以腹膜后组织高度纤维化为特征,不同程度包绕腹主动脉、下腔静脉、髂动静脉、输尿管等,继而产生静脉管腔受压、肾盂及输尿管上段积水等临床症状。RPF按病因可分为特发性 RPF(占75%)和继发性 RPF (占25%),其常见病因有恶性肿瘤、自身免疫性疾病、感染、药物等[1]。由于该病起病隐匿,临床表现与实验室检查指标的特异性较低,可能会导致漏诊或误诊。现总结2015-2019年在辽健集团本钢总医院风湿免疫科住院并诊断为原发性腹膜后纤维化的7例患者的临床资料,分析如下。
1 资料与方法
1.1 研究对象
选择2015-2019年在辽健集团本钢总医院风湿免疫科住院并诊断为RPF的患者7例。其中男性6例,女性1例,年龄34~77岁,平均(51.37±15.14)岁,本研究获辽健集团本钢总医院伦理委员会批准,所有入选患者均签署知情同意书。
RPF诊断金标准为活检组织中见大量成纤维细胞、毛细血管增生和胶原样物质形成。本研究2例患者经病理活检证实。因组织活检为有创性检查,患者配合度低,故临床中常依靠腹部CT或MRI检查诊断,RPF患者的影像学表现为:通过增强 CT、MRI或者PET-CT 发现腹膜后包绕下腔静脉、输尿管或者主动脉的软组织包块。本研究另5例患者均经CT及MRI检查见软组织影包绕腹主动脉、髂动脉、输尿管等腹膜后组织,增强CT示软组织无明显强化,从而确诊该疾病。
1.2 方 法
7例RPF患者入院后,次日清晨留取空腹静脉血,检测ESR、CRP、IgG4、血肌酐、尿素氮、i-PTH、CysC指标;7例患者均接受激素及免疫抑制治疗,应用醋酸泼尼松1 mg/(kg·d)口服,环磷酰胺0.4 g/月静脉注射,2例患者同时联用吗替麦考酚酯1.5 g/d口服;泼尼松8周后减量,每2周减量5 mg。3个月后复查7例患者上述指标及腹部影像学检查。
1.3 统计学方法
2 结 果
2.1 临床特点
7例患者中仅有1例反复低热,其余患者体温正常;腹部不适或疼痛的患者4例。见表1。
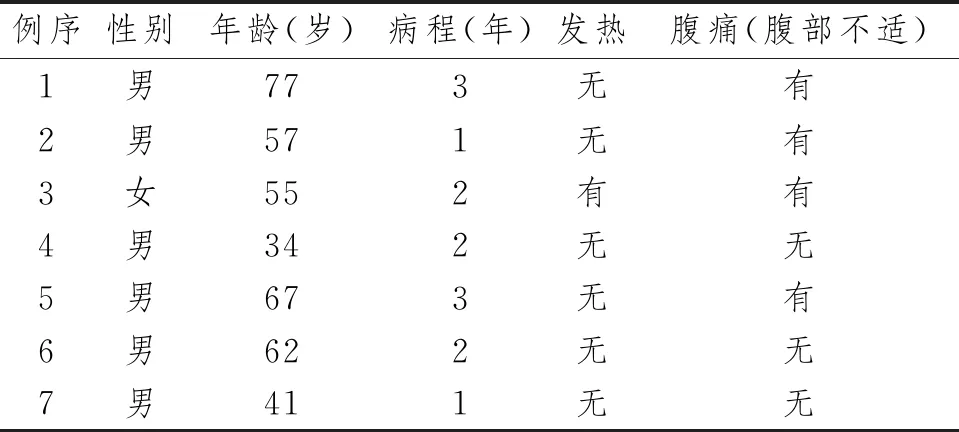
表1 7例RPF患者临床表现
2.2 辅助检查
7例患者中ANA阳性2例,ENA谱均为阴性;7例患者肿瘤标志物均正常;血沉及CRP均升高;患者4例IgG4升高,IgG4:161~217 mg/dL;5例血肌酐升高,血清肌酐值114~263 μmol/L;2例尿素氮升高,尿素氮7.9~9.3 mmol/L;5例i-PTH升高,i-PTH:81~153 pg/mL;5例胱抑素C升高,胱抑素C 1.14~7.98 μmol/L。见表2。影像学方面,7例患者行常规CT检查均呈现腹膜后密度均匀的软组织肿块影, 包绕腹主动脉、下腔静脉、输尿管,病变位置与其周围组织没有清楚的界限,包绕单侧输尿管5例,包绕双侧输尿管为2例。6例行CT扫描增强后,轻中度强化5例,无明显强化1例;另1例患者行MRI检查,在T1WI磁共振成像呈低信号,在T2WI呈现中信号。见图1。2例患者经病理活检证实。HE染色图片示:病灶内成纤维细胞及炎细胞增多,毛细血管及胶原样物质形成。见图2。

表2 7例RPF患者治疗前后血清学辅助检查结果
2.3 疗 效
7例患者中有4例患者行输尿管支架术,所有患者均加用糖皮质激素治疗及免疫抑制剂治疗。3个月后患者均无发热及腹痛;血清ESR、CRP、IgG4、 Cr、 BUN、 i-PTH、 CysC较治疗前均下降,且差异有统计学意义(P<0.05)。见表3。复查影像学常规CT,腹膜后软组织肿块影范围较前均减小,见图1。患者随诊观察6个月至3年,均无复发。
3 讨 论
特发性RPF 是一种少见疾病, 其发病率约 1/500 000~1/200 000[2], 我国尚无相关的流行病学资料。 该病好发年龄在 40~60岁 ,男女比例约为2~3∶1, 男性发病率高,上述7例患者中,男性6例,女性1例; 特发性RPF以腹膜后组织高度纤维化为特征,不同程度包绕腹主动脉、下腔静脉、髂动静脉、输尿管等,继而产生静脉管腔受压、肾盂及输尿管上段积水等临床症状,部分患者无症状,上述7例患者中有1例低热,余4例患者有腹部不适等症状。特发性RPF的发病机制仍有争议,有观点认为组织纤维化的特征为胶原和纤维蛋白等细胞外基质成分的过度沉积,纤维化的关键媒介细胞是成纤维细胞,其被激活后成为主要的胶原生成细胞;成纤维细胞主要通过上皮/内皮细胞-间充质转化(EMT/End-MT)所产生,并具有多种活化机制,PTH 可正向调节EMT 进程,激活成纤维细胞,从而促进心脏、肾脏、肝脏、骨髓和腹膜等器官的纤维化进程[3],考虑患者PTH升高可能与上述发病机制相关;原发性RPF组织病理学检查可见组织中有大量CD4+T淋巴细胞,而T淋巴细胞可以局部生成白细胞介素-6(IL-6)并激活B淋巴细胞和成纤维细胞,导致RPF组织中B淋巴细胞的浸润[4],同时IL-6也是腹膜局部炎症标志物,由各种炎症细胞、成纤维细胞、间皮细胞和内皮细胞分泌,并诱导急性炎性反应[5],所以RPF活动期患者CRP及ESR均明显升高,当RPF经治疗后处于稳定期时CRP及ESR可恢复正常; 近年来认为RPF属于IgG4相关性疾病的一种,如果RPF患者病理表现同时具备轮辐状纤维化、密集的淋巴细胞浸润以及阻塞性静脉炎等特征时,并且(IgG4+浆细胞)/(总IgG+浆细胞) 的值>40%,血清 IgG4>135 mg/dL就认为RPF是“IgG4相关”的疾病[6],现7例患者中4例患者IgG4升高;患者存在肾盂及输尿管上段积水等临床症状,存在梗阻性肾病,CysC升高,解除梗阻后肾功能逐渐恢复,CysC下降。RPF发病率低,早期临床表现不典型、甚至部分患者无临床表现,确诊时间6个月到3年,其中误诊为肿瘤2例,行手术活检后明确诊断为RPF。总结以上7例患者临床表现及实验室指标,如男性患者出现腹痛、发热、肾功能不全,需积极完善腹部影响学检查,发现腹主动脉、下腔静脉、髂动静脉、输尿管等周围存在包块或包裹,应想到RPF可能,积极进一步完善影像学、实验室检查,必要时行组织活检明确诊断,使患者得到早期诊断和及时治疗,可经激素及免疫抑制剂治疗,注意随诊。

表3 7例RPF患者治疗前后血清相关指标结果
