射血分数保留性心力衰竭合并终末期肾病不同透析方式下疗效对比
2020-12-31傅强付晓华李志樑刘云峰文俪桦严全能黄式义
傅强 付晓华 李志樑 刘云峰 文俪桦 严全能 黄式义
1南方医科大学深圳医院(广东深圳518101);2南方医科大学珠江医院(广州510280)
心力衰竭(heart failure)是多种心血管疾病严重和终末阶段,是全球慢性心血管疾病防治的重点内容。我国一项流行病学调查显示,35~74岁成人心力衰竭患病率为0.9%[1]。发达国家的心力衰竭患病率为1.5%~2.0%,70岁以上人群患病率10%[2]。据国外研究[3]发现,HFpEF(heart failure with preserved ejection fraction,HFpEF)患者占全部心力衰竭的22%~73%,我国全部心力衰竭人群中约50%是HFpEF类型。HFpEF已经成为心力衰竭发病率、病死率的主要原因[4]。急性和慢性心力衰竭患者中,1/4~1/3患者合并肾功能恶化(worsening renal function,WRF)或慢性肾脏病(chronic kidney disease,CKD)[5]。美国一项流行病学调查发现,CKD在成年人的患病率高达15.1%,终末期肾病(end stage renal disease,ESRD)的患病率为1738/百万人口。我国CKD在成年人的患病率是10.8%,估计现有成年CKD患者已超过1亿人。其中有2%为ESRD患者[6]。当心衰患者进入慢性肾病终末期阶段时,发生心脑血管终末事件的几率比普通人群升高约5~20倍。心力衰竭是CKD患者,特别是终末期肾病患者死亡的主要原因[7]。对于终末期肾脏病合并心力衰竭主要的治疗方法有血液透析(hemodialysis,HD),腹膜透析(peritoneal dialysis,PD)和肾脏移植(kidney transplantation)三种治疗方式[8]。HD、PD在我国广泛应用,但哪种透析方式在改善心衰合并ESRD的寿命方面表现得更好目前尚不清楚[9-11]。本研究的主要目的是探讨对于HFpEF合并ESRD患者何种透析方式更为合适。
1 资料与方法
1.1 一般资料选取2010年01月至2019年6月在南方医科大学珠江医院接受透析的HFpEF共117例患者。纳入标准:(1)年龄>18岁,性别不限;(2)符合2016年欧洲心力衰竭指南关于HFpEF诊断标准;(3)纽约心功能(NYHA)分级处于Ⅱ~Ⅳ级;(4)符合美国肾脏病基金会提出的透析指针,估算肾小球滤过率<15 mL/(min·1.73 m2)(简化MDRD公式)或肌酐707 μmol/L;血清钾离子>6.5 mmol/L;存在难以纠正的代谢性酸中毒;存在明显体液超负荷的症状,如全身重度水肿、急性高容量性心功能不全、急性肺水肿。(5)初次在我院进行血液透析或腹膜透析病人。如果患者先后或同时接受两种肾脏替代方式进行透析治疗,以第一种并持续3个月以上的肾脏替代治疗方案纳入分组。排除标准:(1)合并恶性肿瘤,血液系统疾病,未控制的神经内分泌系统以及精神系统疾患患者;(2)血清白蛋白<20 g/L,血红蛋白<30 g/L等重度营养不良情况;(3)近期(90 d内)合并急性心肌梗死、脑梗塞、脑出血等严重心脑血管事件。(4)存在先天性心脏病、肥厚梗阻性型心肌病、急性心肌炎、限制型心肌病、大血管动脉瘤、主动脉夹层、未诊治的风湿性及老年退化性心脏瓣膜疾病患者。
1.2 透析方法HD治疗组使用费森尤斯透析机(德国),每周透析2~3次,每次大约4 ~6 h,流速200 mL/min;患者在两次透析间期体重增长控制在5%以下。HD组透析时长为6~102个月,中位数是19个月。CAPD治疗组采用美国百特公司生产的透析装置及1.5%~4.25%葡萄糖袋装透析液,每日交换4次,每次2 000 mL,根据KT/V及超滤情况进行透析方案的调整。CAPD组透析时长为6~78个月,中位数是23.5个月。两组透析患者均予以常规诊疗方案控制血脂、血糖、血压,规律皮下注射促红细胞生成素(EPO)纠正贫血状态,补充叶酸、钙尔奇D片、铁剂等。
1.3 观察指标观察及比较两组透析患者在首次透析前至随访终点时透析充分性、电解质紊乱情况、营养状态、因心衰再住院次数及心功能改善情况。
1.4 随访终止的标准(1)随访终点截止至2019年10月。(2)患者随访终点期间内死亡。(3)透析期间方式转变:由血液透析转为腹膜透析,或由腹膜透析转为血液透析,或肾脏移植。
1.5 统计学方法使用SPSS 25.0软件对所有临床数据进行统计分析,计量资料符合正态性分布用均数±标准差表示,不符合则使用M(P25,P75)表示。组间比较符合正态性分布用独立样本t检验,不符合则采用Mann-Whitney U法检验。组内比较符合正态性分布用配对样本t检验,不符合则采用Wilcoxon秩和检验方法。计数资料表示采用频数(构成比),两组计数资料比较用卡方检验。
2 结果
2.1 HD、PD 两组患者基本临床资料两组在首次透析前一般资料进行对比差异无统计学意义(P >0.05)。见表1、2。
2.2 两组在随访终点心功能指标比较透析前两组NYHA分级、NT-proBNP比较差异无统计学意义(P >0.05),透析后HD组较CAPD组NYHA分级、心衰再住院率下降,差异有统计学意义(P <0.05)。见表3。
2.3 两组在随访终点肾功能指标比较首次透析前HD、PD组血肌酐、尿素氮、尿酸值差异无统计学意义。两组患者在随访终点时血清肌酐、尿素氮、尿酸水平均有明显下降(P <0.01),但血液透析组血肌酐、尿素氮值比腹膜透析组下降更加明显(P <0.01),随访终点两组间尿酸差异无统计学意义(P >0.05)。见表4。
表1 患者一般资料对比Tab.1 Comparison of general data of patients±s
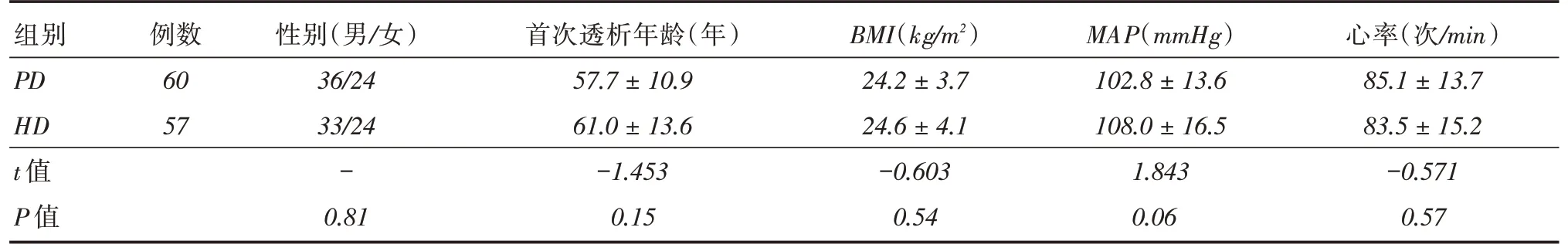
表1 患者一般资料对比Tab.1 Comparison of general data of patients±s
首次透析年龄(年)BMI(kg/m2)MAP(mmHg) 心率(次/min)57.7±10.924.2±3.7102.8±13.685.1±13.7组别PD HD t 值P 值例数60 57性别(男/女)36/24 33/24-0.81 61.0±13.6-1.453 0.15 24.6±4.1-0.603 0.54 108.0±16.5 1.843 0.06 83.5±15.2-0.571 0.57
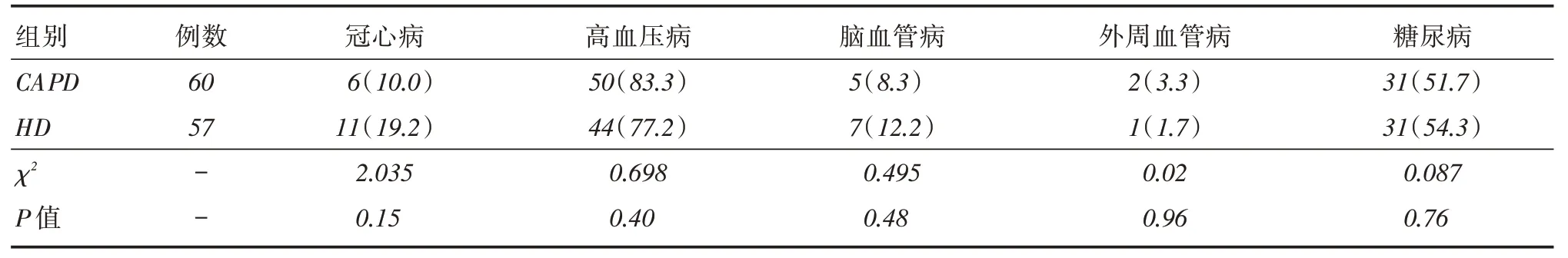
表2 患者合并相关疾病比较Tab.2 Comparison of patients with related diseases例(%)
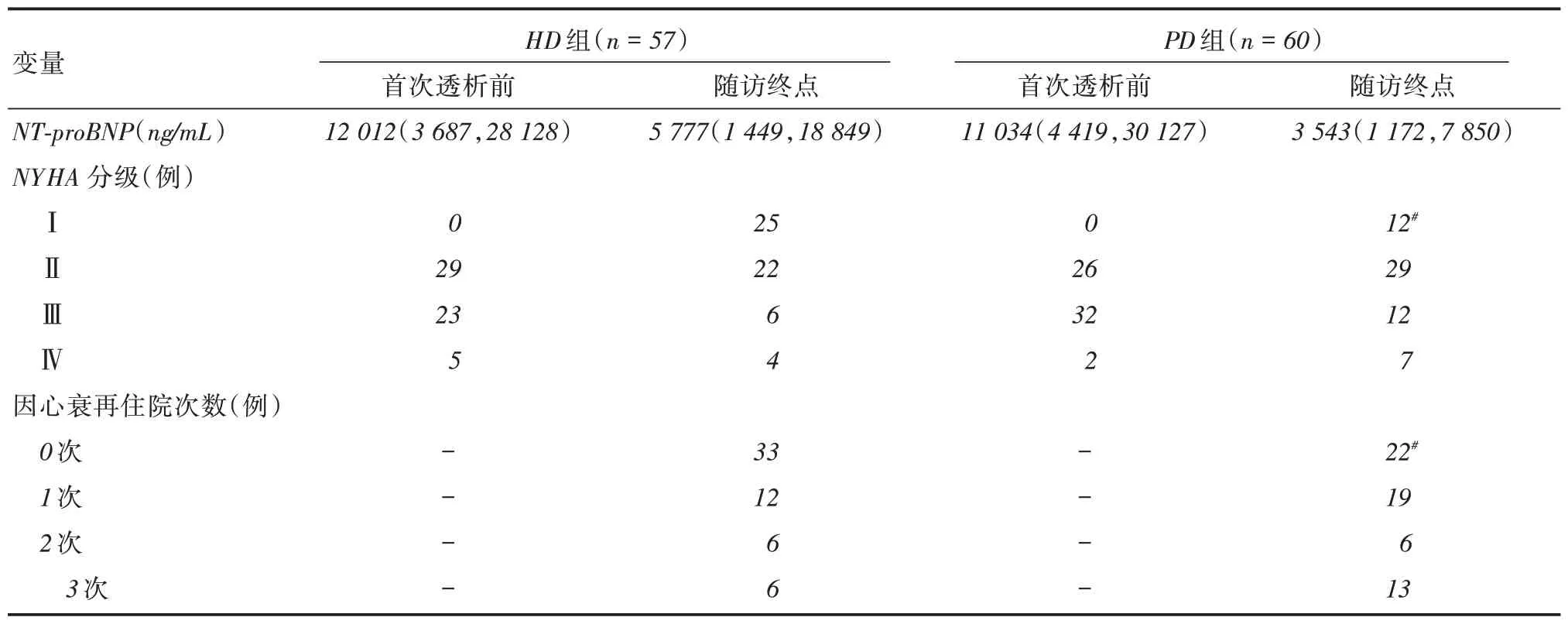
表3 两组透析前后心功能指标比较Tab.3 Comparison of cardiac function indexes between the two groups before and after dialysisM(P25,P75)
表4 两组透析前后肾功能指标比较Tab.4 comparison of renal function between the two groups before and after dialysis±s
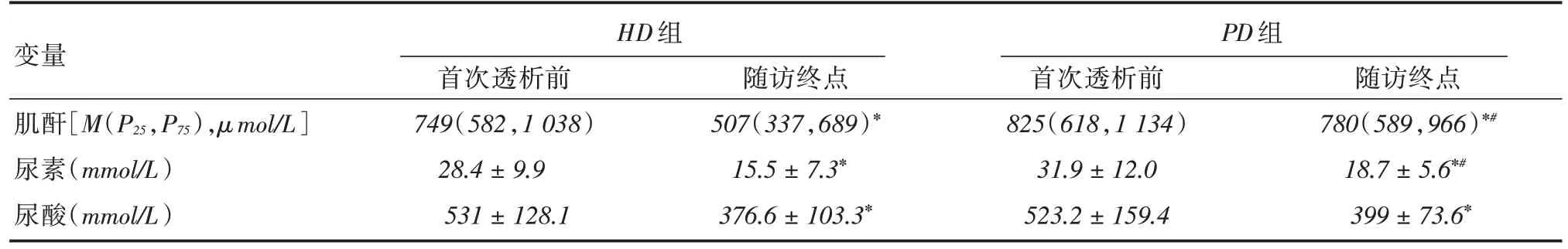
表4 两组透析前后肾功能指标比较Tab.4 comparison of renal function between the two groups before and after dialysis±s
注:组内比较具有统计学意义,*P <0.05。组间比较有统计学意义,#P <0.05
HD 组PD 组变量肌酐[M(P25,P75),μmol/L]尿素(mmol/L)尿酸(mmol/L)首次透析前749(582,1 038)28.4±9.9 531±128.1随访终点507(337,689)*15.5±7.3*376.6±103.3*首次透析前825(618,1 134)31.9±12.0 523.2±159.4随访终点780(589,966)*#18.7±5.6*#399±73.6*
2.4 两组在随访终点时营养指标比较首次透析前HD组血白蛋白平均值是(32.9 ± 7.3)g/L,PD组血白蛋白平均值是(33.3 ± 4.6)g/L,两组透析前血白蛋白水平差异无统计学意义(P >0.05)。随访终点时HD组血白蛋白平均值是(36.8 ± 6.4)g/L,PD组血白蛋白平均值是(30.3 ± 3.7)g/L。随访终点时HD组白蛋白水平较PD组明显升高,差异有统计学意义(P <0.01)。
2.5 两组在随访终点时电解质、血脂等指标比较首次透析前HD、PD组电解质差异无统计学意义(P >0.05)。PD组透析前后比较,血钾呈显著下降趋势(P <0.01),HD组透析前后血钾相对较为稳定(P >0.5)。HD组与CAPD组血钾比较差异具有统计学意义(P <0.01),两组血脂等的变化无统计学意义(P >0.05)。见表5。
表5 两组透析前后电解质、血脂等指标比较Tab.5 Comparison of electrolytes,blood lipids and other indexes between the two groups before and after dialysis ±s

表5 两组透析前后电解质、血脂等指标比较Tab.5 Comparison of electrolytes,blood lipids and other indexes between the two groups before and after dialysis ±s
注:组内比较具有统计学意义,*P <0.05;组间比较有统计学意义,#P <0.05
变量Na+(mmol/L)K+(mmol/L)Cl-(mmol/L)TG(mmol/L)TC(mmol/L)Hb(g/L)HD组首次透析前140.4±3.9 4.7±0.9 111.3±32.5 1.9±1.1 5.2±1.7 84.5±17.8随访终点139.3±3.3 4.6±0.7 104.8±18.1*1.9±1.3 4.4±1.4 105.3±24.3*PD组首次透析前140.9±4.5 4.7±0.9 107.1±5.1 1.6±1.0 4.8±1.4 83.5±17.4随访终点141.4±2.4 3.8±0.7*#101.1±4.0*1.63±0.9 4.6±1.5 99.7±21.3*
3 讨论
患者同时患有心血管疾病和慢性肾脏病要比患其中任一疾病的死亡风险都高[12]。BURTON等[13]学者研究表明,长期HD会引起心肌细胞损伤,心功能会加速衰退。而心功能恢复可以通过逆转衰竭的肾功能来实现。一项临床研究纳入了107例终末期肾病伴有心力衰竭长期行HD治疗患者,经过肾脏移植后,患者左室射血分数由不到40%增加到52%左右,而心功能基本恢复正常患者大约占总人数70%[14]。在CKD和ESKD中,HF的危险因素包括长期存在的高血压,随着CKD的恶化,血压难以用常规降压药物剂量控制,盐和水过度潴留导致的心脏前负荷增加,心肌出现病理性变化,包括左心室肥厚(LVH)和心肌纤维化。HF与CKD持续相互作用,心肾器官进一步损伤。最终导致致残及致死率增高,社会医疗支出增加,加重社会负担。
对于终末期肾脏病合并心力衰竭主要的治疗方法有血液透析,腹膜透析和肾脏移植三种治疗方式。大部分患者优先选择透析作为初始治疗方式。血液透析通过对流、扩散的形式来进行清除蓄积在体内的各种代谢废物及有害物质。腹膜透析是以人体的腹膜做为半透膜,通过不断更换腹透液,以最大限度清除人体内蓄积的大量代谢废物及有毒物质,HD较PD更高效的在短时间内清除体内多余的水分和尿毒症毒素。能够减轻心脏负荷,减少尿毒素物质,从而更好改善心脏功能[15-16]。
大部分透析患者都伴有蛋白能量营养不良(protein energy malnutrition,PEM),世界上不同地区的研究显示,22%-77%腹膜透析患者存在营养不良[17],而血液透析营养不良发生率在10%~70%[18]。血清白蛋白是评价患者营养状况最可靠的一项指标[19]。也是影响透析病人的生活质量和生存率的独立因素。血清白蛋白也可以反映人体内蛋白质储藏状态,35 g/L是当前医学界认为营养状态良好的最低限度。一些营养不良的患者常常会发生淋巴细胞数量和功能降低,使患者的免疫功能下降,容易引起感染及并发心、脑血管疾病。因此要关注透析患者的营养状态,做到早期发现、早期治疗。纠正蛋白能量营养不良对提升患者生活质量有着非常重大的意义。既往一些研究认为HD患者的营养状态要逊于CAPD患者,主要表现在CAPD在血白蛋白水平、身体质量指数(body mass index,BMI)等的不断增加以及正氮平衡。本研究发现,在透析随访终点时,HD组血清白蛋白较透析前升高,PD组血清白蛋白较透析前降低,差异具有统计学意义(P <0.01)。这主要可能是因为CAPD治疗下透析液停留在腹膜腔引起腹部饱胀等压迫感,另外腹膜具有吸收功能,可以在透析液中缓慢吸收葡萄糖,均会导致食欲下降,加之由于腹膜渗漏,出现体内蛋白质丢失,这几种因素长期作用下最终出现低蛋白血症[20]。低蛋白加重全身水肿,更易增加心脏负荷。
贫血与慢性心力衰竭合并肾功能衰竭患者的死亡率增加密切相关。三者互相影响,互相损害,加重心肾等器官损害[21]。肾脏能合成、调节和分泌激素,其中包括促红细胞生成素(Erythropoietin,EPO)。大部分透析患者均有不同程度贫血,贫血是CKD患者并发心血管疾病(如心力衰竭)独立危险因素,增加住院期间死亡率[22]。CKD早期即可出现EPO生成减少,引起贫血,由于血液中血红蛋白含量的降低,血液携氧能力便随之下降,引起局部组织氧供需不平衡,心排血量明显增加,增加心脏负担。当血红蛋白<110 g/L时,机体即会出现血流动力学改变:心率增快,心输出量增加,继之左心室结构改变,心肌代偿性肥厚,心室重塑。EPO已经被证实具有抗细胞凋亡、抗炎症反应及抗细胞氧化等作用,从而能够改善心脏和肾脏功能。因此改善贫血症状可明显延缓CHF和CKD进一步发展[23]。中国专家建议血红蛋白靶目标110 g/L。本研究中两组血红蛋白水平均较透析前明显升高,HD组血红蛋白平均值为105.3 g/L,CAPD组血红蛋白平均值为99.3 g/L,均属于轻度贫血。组内比较差异具有统计学意义,两组间比较差异无统计学意义。本研究随访终点患者仍处于轻度贫血状态,应继续加强饮食教育,适量补充铁剂、低氧诱导因子脯氨酸羟化酶抑制剂(HIF-PHI),合理应用红细胞生成刺激剂(ESAs),必要时输血等治疗。目前PD与HD这两种透析方式治疗的终末期肾病患者的死亡率已经在许多观察研究中得到了研究。但哪种透析方式在延长ESRD的寿命方面表现得更好目前尚不清楚。一些研究得出了HD较PD治疗有生存优势的结果,而另一些研究则表明PD生存率相当于HD,对于某些亚组甚至表现更好[24-26]。选择一种合理、有效的透析方式是提高ESRD患者生存质量及降低病死率的关键[27]。本文通过回顾性分析发现,HD在心功能改善情况、透析充分性、电解质影响、营养状态方面上优于PD,可能会降低HFpEF合并ESRD患者死亡率。
