经肛门直肠悬吊术结合PPH治疗环状脱垂痔伴出口梗阻型便秘40例
2020-12-29谢勇涂经楷肖明盛冯虎翼李元君
谢勇,涂经楷,肖明盛,冯虎翼,李元君
重庆市第五人民医院,重庆 400000
痔病是临床肛肠外科常见的一种疾病,国内发病率约46.3%[1]。直肠黏膜内脱垂是出口梗阻型便秘的常见病因,我国成人慢性便秘患病率为4.0%~6.0%,随年龄增长而升高,60岁以上人群慢性便秘患病率可达22%[2]。脱垂痔与直肠黏膜内脱垂往往同时存在,伴有明显的便秘症状,发病率高,治疗困难。涂经楷等[3]研究发现,直肠下段纵行缝合悬吊术治疗重度脱垂痔伴有直肠黏膜内脱疗效较好,但对便秘症状的改善情况尚不清楚,亦未行临床对比研究。2015年6月~2016年12月,我们采用经肛门直肠下段纵行缝合悬吊术结合吻合器痔上黏膜环切术(PPH)治疗环状脱垂痔伴出口梗阻型便秘40例,取得较好效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2015年6月~2016年12月于我院普外科就诊的80例Ⅲ/Ⅳ度脱垂痔伴慢性便秘患者。纳入标准:①有Ⅲ、Ⅳ度环状脱垂痔临床表现;②有慢性便秘表现,如排便痛苦,排便不尽感,排便时间延长,排便失败等;③排粪造影提示有典型直肠内脱垂和(或)内套叠表现。排除标准:①结肠慢传输便秘,盆底痉挛型便秘,直肠外脱垂患者;②排粪造影提示直肠前突深度≥1.5 cm,力排时肛上距≥3 cm患者;③合并其他严重疾病时,有严重心肺功能障碍不能耐受手术者;④既往有PPH手术病史,有直肠癌手术病史者。按不同治疗方式采取非盲随机数字表法分为观察组与对照组各40例。观察组男21例、女19例,年龄36~78(54.8±5.6)岁;其中Ⅲ度脱垂痔28例,Ⅳ度脱垂痔12例;病史6~15(7.8±2.4)年;便秘评分7~22(14.4±4.0)分。对照组男19例、女21例,年龄37~79(55.6±5.3)岁;其中Ⅲ度脱垂痔26例,Ⅳ度脱垂痔14例;病史5~15(7.6±1.9)年;便秘评分8~22(14.4±3.9)分。两组年龄、性别、病史及便秘评分等差异无统计学意义(P均>0.05)。本研究通过医院伦理委员会批准,术前患者及家属均知情同意。
1.2 治疗方法 对照组采用单纯PPH。术前清洁灌肠准备,在腰麻或骶管麻醉下,患者取截石位。常规消毒会阴部皮肤及直肠腔,用手指依次扩肛达4指,见外翻脱出的环状痔及松弛的直肠黏膜,放入肛管扩张器,取出内芯并固定,置入肛镜缝扎器,在齿状线上4 cm处用2-0或3-0缝线作黏膜下荷包缝合,同时在荷包线进针的对侧另缝一针绕过荷包线作为对抗牵引线。取出缝扎器,张开吻合器,将其头端伸入到环扎处上端,收紧缝线并打结,用持线器将缝线从吻合器侧孔引出,一边牵拉一边收紧吻合器至安全阈并击发,同时完成内痔上方黏膜及黏膜下层组织的切除和缝合,退出吻合器,检查吻合口并彻底止血。观察组采用经肛门直肠下段纵行缝合悬吊术+PPH。PPH方法同对照组,PPH步骤完毕后,分别用可吸收3-0缝线于3、7、11点钟处吻合环下方,齿状线上方约1 cm处开始连续纵行缝合直肠下段5~8 cm,缝合深度在0.8~1.0 cm,收紧缝合线打结使脱垂的直肠下端黏膜、肛垫恢复正常解剖位置。两组术后常规给予抗感染、止血、消肿、补液等治疗,肛内使用普济痔疮栓局部抗炎、消肿;术后第2天开始进流食,并根据大便性状口服聚乙二醇软化大便。术后加强提肛锻炼。
1.3 观察指标 比较两组手术时间、术中出血量、住院时间。对比两组治疗有效率,术后3个月,便时肛门无脱出物视为有效,反之为无效。随访2年,对比两组脱垂痔复发情况。采用Agachan 便秘评分法(CCS)[4]评价便秘疗效,评分共30分,得分越高则便秘症状越明显,>15分提示明显便秘。比较两组术前及术后3个月便秘评分。通过疗效指数(EI)比较两组便秘症状改善情况,EI=(术前评分-术后评分)/术前评分×100%。EI≥20%为便秘症状稍有改善,EI≥50%为便秘症状明显改善。以排粪造影结果判断两组术前及术后3个月直肠黏膜内脱垂(AMP)、直肠黏膜内套叠(IRI)改善情况,异常的影像学表现消失即为有效改善,即AMP力排时肛管上部前方凹陷状消失,IRI显示力排时套叠明显减轻<3 mm。对比两组术后出血、切口感染、肛门疼痛、肛门坠胀等并发症发生率。
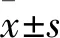
2 结果
2.1 两组手术时间、术中出血量、住院时间比较 观察组与对照组手术时间分别为(69.23±5.59)、(51.15±7.46)min,术中出血量分别为(26.50±5.57)、(24.13±5.30)mL,住院时间分别为(5.68±5.57)、(5.53±0.60)d,两组手术时间比较差异有统计学意义(P<0.05),而术中出血量与住院时间比较差异无统计学意义(P均>0.05)。
2.2 两组脱垂痔改善有效率及复发率比较 术后两组脱垂痔均明显改善,无肛门脱出物。术后3个月观察组与对照组脱垂痔改善有效率分别为97.5%(39/40)、77.5%(31/40),两组比较P<0.05。观察组与对照组术后2年复发率分别为7.5%(3/40)、30%(12/40),两组比较P<0.05。
2.3 两组术后便秘改善情况比较 观察组手术前后便秘评分分别为(14.40±3.99)、(7.20±1.56)分,对照组分别为(14.35±3.89)、(10.13±2.74)分,观察组术后便秘评分低于对照组(P<0.05)。观察组与对照组EI≥20%者占比分别为97.5%(39/40)、82.5%(33/40),EI≥50%者占比分别为55%(22/40)、12.5%(5/40),CCS评分<15分且EI≥50%者占比分别为28.57%(6/21)、5%(1/20),CCS评分≥15分且EI≥50%者占比分别为84.21%(16/19)、20%(4/20),术后两组EI≥50%者占比、CCS评分<15分或≥15分且术后EI≥50%者占比比较差异均有统计学意义(P均<0.05)。
2.4 两组术后排粪造影改善情况比较 观察组AMP改善率为66.7%(16/24),IRI改善率为70%(7/10),AMP与IRI同时改善率50%(3/6),总改善率为65%(26/40);对照组分别为28.6%(6/21)、8.3%(1/12)、0、17.5%(7/40),观察组单独AMP、IRI改善率、总改善率均高于对照组(P均<0.05)。
2.5 两组术后并发症比较 两组术后均无肛门失禁、肛门狭窄、直肠穿孔等严重并发症。观察组出现切口感染1例,术后异常出血1例,肛门疼痛4例,肛门坠胀8例,对照组分别为1、2、5、5例,两组并发症发生率比较差异无统计学意义(P>0.05)。术后肛门坠胀与疼痛是短期内出现频次最多的并发症,考虑与术后组织肿胀、外痔皮赘切除有关,住院期间予以消肿、止痛等对症处理后均有效改善。两组共3例出现异常出血,经压迫止血、药物止血均治愈。
3 讨论
慢性便秘是临床常见的消化系统动力障碍性疾病,其中出口梗阻型便秘为最常见类型,临床症状包括排便费时费力,排便不尽感,排便急促,盆底下坠感,甚至需压迫会阴或者手指辅助排便等,而直肠黏膜内脱垂为其常见原因[5]。痔病即为病理肥大的肛垫[6],肛垫是直肠下端的唇状凸起,是肛管内局部增厚的黏膜及黏膜下组织,对维持正常肛门直肠功能有重要作用。在Ⅲ~Ⅳ度脱垂痔的状态下齿状线几乎完全脱垂于肛门外,而直肠黏膜占据肛管,此时脱垂痔往往与直肠黏膜内脱垂同时存在,患者除痔核脱出肛外,往往伴有明显的便秘症状,严重影响患者的排便和生活质量。
传统环状痔切除术、外剥内扎术,以及目前应用广泛的PPH、选择性痔上黏膜切除钉合术(TST)等手术方式,均无法有效治疗重度脱垂痔伴直肠黏膜内脱垂。传统的手术治疗对直肠黏膜内脱垂无效,针对痔的治疗其破坏肛垫,术后肛门失禁、疼痛、肛门狭窄等并发症明显[1]。PPH手术的理论依据是“悬吊、断流、减积”,较传统手术最大限度地保护了肛垫,有效减少了术后并发症,但近期研究结果显示,其痔病术后复发率高于传统手术,特别是Ⅳ度脱垂痔[7],且只能用于轻中度直肠黏膜内脱垂患者[8],对便秘症状的改善有限。TST技术治疗痔病与传统手术、PPH技术效果相当[9,10]。针对重度脱垂痔伴直肠黏膜内脱垂患者,传统术式及PPH均不能有效恢复肛垫的正常解剖位置,脱垂的直肠黏膜及增宽的提肌裂隙亦未得到有效纠正,无法缓解便秘相关症状。经肛门吻合器直肠切除术治疗重度脱垂痔、直肠黏膜脱垂虽有一定疗效,但在治疗直肠黏膜脱垂时仅为弱推荐方案[11],原因可能是其术后并发症发生率高,如术后出血、耻骨直肠肌功能失调、持续性肛门疼痛等[12]。
本研究中,我们经肛门直肠下段纵行缝合悬吊术结合PPH治疗重度脱垂痔同时伴有直肠黏膜内脱垂,该术式利用PPH环切松弛脱垂堆积黏膜(即痔上黏膜)的有效性及纵行缝合悬吊上移脱垂黏膜和肛垫的彻底性,重建患者截石位肛垫3、7、11钟点纤维复合体的支持固定结构,恢复肛垫的正常解剖位置,同时修复提肌裂隙,有效纠正脱垂的直肠黏膜,改善便秘症状。结果观察组脱垂痔有效率、复发率均优于对照组。在便秘症状的改善方面,两种术式术后便秘评分较术前均降低,术后观察组便秘评分低于对照组,观察组能更好地改善患者便秘症状,对伴明显便秘症状的患者效果更好。AMP及IRI改善率、总改善率观察组优于对照组,差异有统计学意义。我们推测这与PPH手术的“悬吊”作用有限,术后肛垫不能有效回缩、固定,脱垂的直肠黏膜不能有效上移等有关。而经肛门直肠下段纵行缝合悬吊术加强了“悬吊”、“固定”作用,最重要的步骤是在齿状线上1 cm(3、7、11钟点)纵行螺旋缝合齿状线上肛垫及直肠下段5~8 cm,对脱垂痔及便秘有良好的治疗效果。原因可能:①直肠周围的裂隙韧带松弛、脱位导致提肌裂隙增宽,螺旋纵行缝合可修复这种异常改变,重新使脱垂的直肠固定于周围的肌肉、韧带;②可修复增宽的提肌裂隙,缓解腹内压,直接作用于肛门直肠连接部,引起阻塞及肛门坠胀;③使肛垫充分上移,恢复到正常的解剖位置,并且纵行缝合所形成的瘢痕又代替了Treitz肌的固定装置作用,起到“复位、固定、重建”肛垫的作用。该手术结合PPH对痔核“断流、减积”,同时加强了“悬吊”作用,较单纯PPH不但明显提高了重度脱垂痔的治疗有效率,减少了术后复发率,纠正了脱垂的直肠黏膜,改善了便秘症状,而且阻断了脱垂的直肠黏膜、脱垂痔与便秘从而加重痔病之间的恶性循环,同时符合微创理念,最大限度保留了肛垫,不影响患者控便、排便等功能。
综上所述,经肛门直肠下段纵行缝合悬吊术结合PPH治疗重度环状脱垂痔伴直肠黏膜内脱垂所致出口梗阻型便秘较单纯PPH效果好,治疗有效率高,复发率低,短期便秘症状明显改善。
