甲基强的松龙免疫抑制在活动期甲状腺相关眼病治疗中的作用①
2020-12-25张艳姣郑琳麟刘志明
祝 叶 张艳姣 熊 青 郑琳麟 刘志明
(中南大学湘雅医学院附属海口医院老年内分泌科,海口570208)
甲状腺相关性眼病(thyroid-associated ophthal-mopathy,TAO)是与甲状腺疾病密切相关的器官特异性自身免疫性疾病,多数患者病情具有自限性,5%~15%的患者可出现病情进展加重[1]。TAO的发病机制尚未完全阐明,目前多认为TAO是眼眶自身成纤维细胞异常增殖和活化、糖胺聚糖增加、炎症因子产生增加等共同作用的自身免疫过程[2]。糖皮质激素可抑制细胞因子等释放,干扰T淋巴细胞和B淋巴细胞功能,减少眼眶成纤维细胞增殖,治疗TAO有一定的疗效[3]。静脉甲基强的松龙冲击疗法有效率约为80%,高于口服类固醇的60%,是治疗中重度TAO的有效方式[4,5]。但静脉甲基强的松龙冲击疗法不良反应较多,轻微的不良反应包括脸红、轻度高血压、胃炎、体质量增加、抑郁、高血糖、失眠、心悸、鼻窦炎、泌尿系统感染等,严重者可导致心血管事件、急性肝损伤甚至导致死亡,这些不良反应限制了该疗法的临床应用[6]。目前对静脉甲基强的松龙应用期间及应用后的监测尚未形成共识,输注甲基强的松龙不同时间点的血压和心率波动亦未见报道。本研究通过观察静脉甲基强的松龙的临床效果及患者不同时间血压、心率变化,探讨静脉甲基强的松龙在TAO中的应用价值,现将结果报告如下。
1 资料与方法
1.1资料 选择2015年8月至2017年12月在我院就诊的活动期中重度TAO患者作为研究对象,纳入标准:①患者有典型的甲亢特征,眼病程度为中重度,临床活动性评分≥3分,严重度分级依据EUGOGO专家一致意见[7];②年龄18~75岁,性别不限;③患者对研究知情并签署知情同意书。排除标准[8,9]:①妊娠、糖尿病、明显骨质疏松、心脑血管疾病者;②合并甲状腺视神经病变者;③入组前3个月内应用过放射性碘、免疫调节、细胞毒性药物治疗者;④精神疾病、认知功能障碍者;⑤高血压、消化性溃疡、感染、结核、恶性肿瘤、肝炎病毒活动期者;⑥眶内肿物所致突眼者。共纳入患者34例,其中男26例,女8例;年龄26~64岁,中位年龄44岁;眼病病程(6.3±2.8)个月;治疗前CAS评分(4.5±0.8)分。
1.2方法
1.2.1治疗方法 患者均接受眼病常规护理指导,佩戴有色眼镜,戒烟,局部给予人工泪液,建议戒酒,合并甲状腺功能亢进患者给予抗甲亢治疗。在治疗前所有患者均行全血细胞、肝功能、肾功能、血糖、乙型肝炎、丙型肝炎、心电图等检查,凡有任何感染症状或体征、严重胃病、不稳定性心脏病、活动性肝炎、糖尿病、高血压控制不良者均不可行甲基强的松龙冲击治疗。患者每4周进行一次甲基强的松龙冲击治疗,甲基强的松龙500 mg加入生理盐水静脉滴注,连用3 d,间隔4周进行下一周期冲击治疗,连续应用3个周期。静脉冲击治疗完成后,患者可根据病情选择甲氨蝶呤或放射治疗。
1.2.2观察指标 所有患者在每次输液前(T0)、输液时(T1)、输液结束时(T2)和输液结束30 min(T3)均测定患者的心率、收缩压、动脉压,静脉输注甲基强的松龙期间,连续3 d,每日行尿液、血压、血糖检测,所有指标取平均值。随访期间进行肝功能和血清电解质检查。治疗前后观察患者CAS评分及治疗后症状改善率,治疗有效判定标准:治疗后CAS评分降至3分以下为治疗有效。治疗有效率=治疗有效患者例数/总患者例数×100%。测定患者促甲状腺激素(TSH)、游离T3(FT3)、游离T4(FT4)水平,并比较患者C反应蛋白(CRP)、肿瘤坏死因子(TNF-α)、IL-6、体质量、三酰甘油(TG)、胆固醇(TC)水平及血清炎症指标。
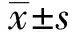
2 结果
2.1患者症状体征改善情况 治疗后患者畏光、流泪、异物感等临床症状均显著改善,见表1。患者治疗前CAS评分为(4.5±0.8)分,治疗后CAS评分为(1.6±0.9)分,差异有统计学意义(P<0.05),34例患者中最终治疗有效者28例,有效率82.35%。
2.2患者不同时间血流动力学指标比较 患者T1、T2时收缩压、舒张压、心率与T0时相比较均显著降低,差异有统计学意义(均P<0.05);T3时收缩压低于T0,但差异无统计学意义(P>0.05);T3时患者舒张压、心率均低于T0时,差异有统计学意义(P<0.05)。本研究中有5例中重度高血压患者(SBP≥160 mmHg和/或DBP≥100 mmHg),首次输注结束后有2例SBP≥180 mmHg,输注结束后90 min 内恢复正常,后期再次应用过程中未出现此现象。见表2。
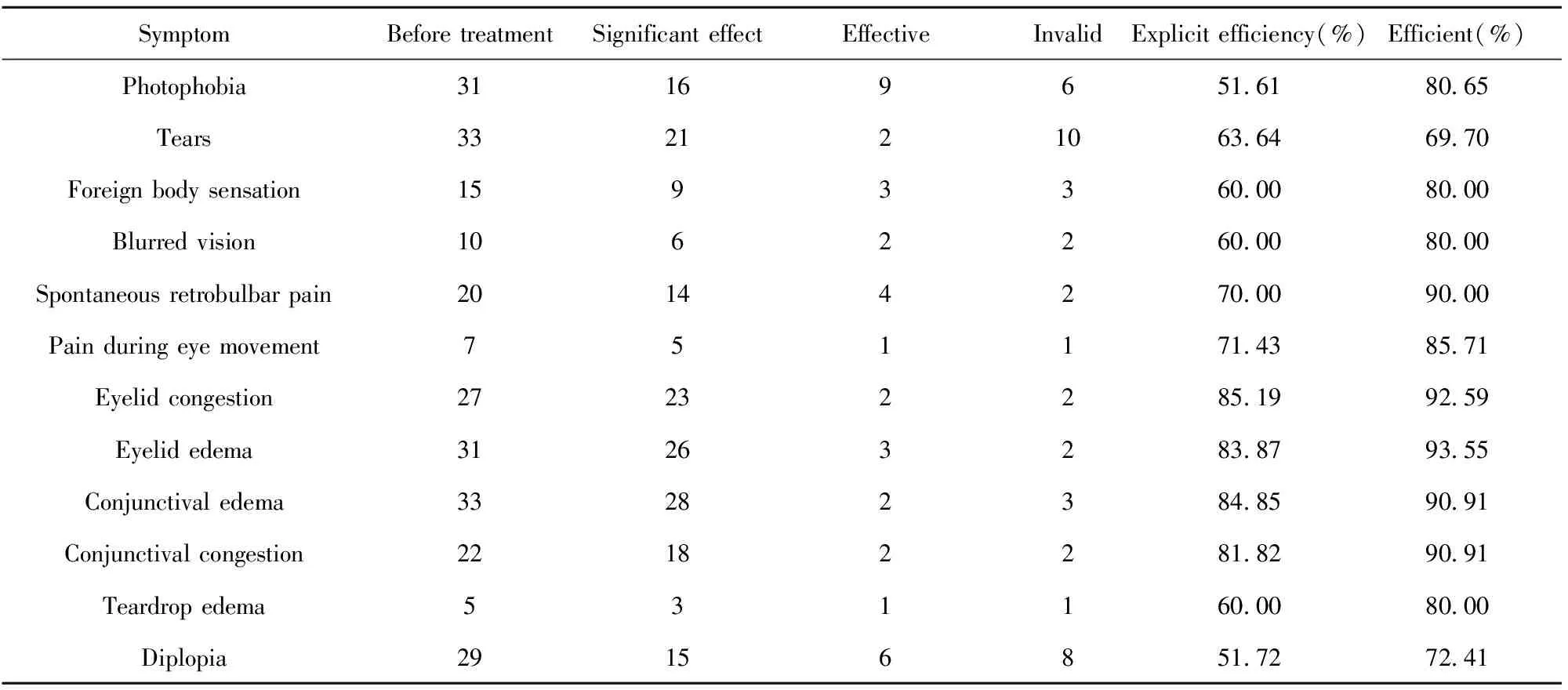
表1 患者症状体征改善情况
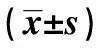
表2 患者不同时间血流动力学指标比较
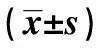
表3 治疗前后甲状腺功能水平变化
2.3治疗前后甲状腺功能水平变化 患者治疗后TSH水平显著高于治疗前,FT3、FT4水平显著低于治疗前,差异均有统计学意义(P<0.05)。见表3。
2.4治疗前后血清钾离子、血糖、炎症因子、体质量及血脂水平 患者治疗后血糖水平显著高于治疗前,血钾离子、CRP、TNF-α、IL-6水平显著低于治疗前,差异均有统计学意义(P<0.05)。见表4。
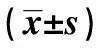
表4 治疗前后患者血清钾离子、血糖、炎症因子、体质量及血脂水平比较
3 讨论
TAO是最常见的眼眶疾病,欧美国家的男女性发病率分别为2.9/10万和16/10万,国内尚无大型的流行病学数据,但目前的流行病学研究显示甲亢的发病率呈升高趋势,TAO发病率不容乐观[10,11]。TAO常伴随突眼、视力缺失等临床症状,需要尽早治疗,临床治疗方法包括基础治疗、皮质类固醇治疗、眼眶放疗、手术治疗等,早期积极有效的药物治疗可减轻眼眶纤维化改变,延缓或避免外科干预[12]。
皮质类固醇具有抗炎和免疫抑制、减少眼眶成纤维细胞合成和分泌糖胺聚糖作用,是治疗活动期TAO的有效方法[13]。皮质类固醇的应用方式包括口服、静脉注射和球后及结膜下局部应用,研究显示,口服60~100 mg大剂量激素对约60%TAO具有良好效果,但并发症发生率较高且副作用较大,限制了其临床应用和患者依从性[14]。Kahaly等[15]研究显示,大剂量类固醇激素静脉给药的有效率为77%,而口服给药有效率仅为51%。Zoumalan等[16]比较了大剂量静脉给予类固醇及口服类固醇联合放疗的临床效果,结果显示采用大剂量静脉类固醇冲击治疗的177例患者总有效率为74.6%,而口服类固醇联合放疗的265例患者有效率仅为55.5%。周立萍等[5]对国内外12个随机对照研究和589例患者进行荟萃分析显示,与口服类固醇相比较,类固醇静脉给药具有效率高、CAS评分改善明显和不良反应低的优势。本研究结果显示,34例患者治疗的有效率为82.35%,与上述报道中静脉类固醇冲击疗法的有效率基本一致。
研究显示,TAO静脉应用大剂量类固醇的严重不良反应为肝衰竭,但累积剂量<8 g是安全的[17]。本研究中,每个周期类固醇累积剂量为1.5 g,3个周期累积剂量4.5 g,低于有关文献报道的8 g累积剂量,本研究中未发生肝衰竭病例。类固醇对血压的影响机制是多方面的,主要通过水钠潴留、一氧化氮合酶途径及介导血管收缩剂对儿茶酚胺和其他血管收缩激素系统的敏感性。本研究结果显示,静脉给予类固醇激素输注期间对收缩压和舒张压的整体趋势为降低,但平均变化幅度较小,临床意义不大。本研究发现5例中重度高血压患者有2例输注后血压≥180 mmHg,虽然患者均在90 min恢复,且再次输注未出现血压明显升高,但仍提示对高血压控制不良患者,应谨慎应用静脉输注类固醇激素,避免血压突然波动导致的肺水肿和急性力衰竭。
部分研究显示,类固醇可作用于下丘脑-垂体轴,代谢过程中可导致心动过缓,静脉输注类固醇激素与心律失常有关[18]。本研究结果显示,静脉给药后患者HR处于低水平,且给药90 min后仍保持低水平,但对后续剂量没有累积影响。本研究中有6例患者出现心动过缓,均应用β受体阻滞剂,本研究认为输注类固醇过程中可能应用β受体阻滞剂的患者更易出现心动过缓,详细机制尚需要进一步研究。输注类固醇过程中可导致糖调节受损已经有相关报道[19]。本研究结果显示,经类固醇治疗后患者血糖水平显著升高,与有关研究一致。本研究结果显示,虽然静脉输注类固醇后钾离子水平降低,但均处于正常范围内,结果提示,对于基线钾离子水平正常的患者,静脉输注类固醇后可不需要重新检查钾离子水平,对应用利尿剂、肾功能衰竭等导致电解质紊乱的患者,仍需要监测钾离子水平。本研究结果显示,经治疗后,患者甲状腺功能水平显著改善,炎症因子水平显著降低,表明类固醇治疗对患者甲状腺功能的水平有显著影响。类固醇具有显著抗炎、抑制免疫功能作用,进而改善机体炎症反应[20]。
综上所述,静脉甲基强的松龙冲击疗法治疗中重度TAO安全有效,对心率和血压具有轻微和非累积的效应,能降低患者炎症反应,对控制不良高血压、糖尿病、活动性肝病、β受体阻滞剂应用及电解质紊乱等患者应充分考虑可能出现的不良反应,做好血压、血糖、电解质监测,减少不良反应发生。
