硝酸甘油治疗急性呼吸窘迫综合征患者的临床分析
2020-12-24张莉星
顾 岩 姜 雯 张莉星
急性呼吸窘迫综合征(acute respiratory distress syndrome, ARDS)一般为排除心源性以外的各种肺内外致病因素,如脓毒症、感染、大量输血、烧伤等,所导致的一种肺部炎症和通透性增加的综合征[1-2]。常表现为急性、进行性缺氧性呼吸衰竭、肺水肿、低氧血症等,被认为是肺损伤后最为严重的阶段,具有较差的预后,尤其是后期并发多器官功能障碍综合征是导致临床致死率高居不下的重要原因[3-5]。机械通气是治疗此病最重要的支持疗法,但由于易诱发机械通气相关性肺损伤,为此临床需积极加强肺开放、肺保护通气策略[6]。小潮气量通气策略作为主要的肺保护通气策略,能够发挥显著肺保护作用,避免肺损伤及控制相关并发症,但潮气量过低可引起小气道闭合、呼吸道分泌物潴留以及进行性肺不张等问题,而肺复张术可使塌陷的肺泡复张,减少呼吸死腔,改善血流与通气平衡和复张萎陷肺泡[7-9]。因此小潮气量通气策略+肺复张术被认为是治疗ARDS的优选途径,但其也存在显著局限,例如此通气策略可导致炎症因子增高、破坏外周气道等,而近年来学者认为应用硝酸甘油可减轻此类现象[10-11]。目前,硝酸甘油在ARDS治疗中的应用经验仍需进一步充实,本文分析适量硝酸甘油配合小潮气量通气策略+肺复张术对ARDS患者心肺功能、炎症因子等产生的积极效果,现报道如下。
资料与方法
一、一般资料
选择我院重症医学科2015年9月至2019年5月期间收治的ARDS患者98例,按入院顺序编号后以随机数表法分为两组:硝酸甘油组50例、对照组48例。硝酸甘油组男女比例为3︰2,年龄27~62岁,平均年龄为45.32岁;体质量44~79 (65.83±7.27)kg,致病病因有重症肺炎20例、重症胰腺炎11例,感染性休克7例、脓毒症者7例、误吸4例及严重外伤1例;对照组男女比例为29︰19,年龄23~62岁,平均年龄为47.00岁,体质量46~73(57.66±3.56)kg,致病病因有重症肺炎17例、重症胰腺炎9例、感染性休克7例、脓毒症者8例、误吸5例及严重外伤2例。两组上述基线资料较为接近,无统计学差异(P>0.05)。本项目通过了我院伦理委员会审核。纳入标准:(1)性别不限,年龄≥18岁;(2)急性起病,伴发全身炎症反应电解质紊乱和/或代谢性酸中毒和/或明显的组织水肿等;(3)结合临床表现及放射诊断影像学分析确诊,如存在全身炎症反应,氧合指数(PO2/FiO2)<200 mmHg,肺动脉嵌顿压<18 mmHg,X线胸片显示双肺斑片状阴影等;(4)符合国内ARDS临床诊断标准及北美呼吸病-欧洲危重病学会专家联席评审会议(AECC)拟定的相关诊断标准[12-13];(5)可伴有不同程度的急性意识障碍;(6)患者或家属了解本次研究的目的和意义;(7)配合度良好,临床资料详实。排除标准:(1)合并其他重要脏器(肝肾等)功能障碍及严重的心律失常、主动脉球囊反搏、肺栓塞、瓣膜性心脏病、肺心病、心肌梗死等心功能障碍;(2)合并神经源性休克、脑血管意外、颅脑外伤;(3)出现气胸、肺气肿;入组24 h内应用硝酸盐衍生物;(4)存在相关治疗禁忌证;(5)入院后病情恶化或72 h内死亡;(6)免疫功能低下或长期服用免疫抑制剂;(7)对硝酸甘油及相关药物过敏。
二、研究方法
两组患者均给予抗感染、激素或营养支持、化痰雾化对症等治疗,酌情使用液体、血管活性药物使平均动脉压(mean arterial pressure, MAP)维持65 mmHg。然后实施小潮气量通气策略+肺复张术治疗,建立人工气道,经口气管插管接呼吸机辅助呼吸,在适量肌松、麻醉镇静下行小潮气量辅助/控制机械通气,潮气量6 ml/kg,流速50~80 L/min,递减波流速,容量转换适度,吸气和呼气时间比值(I︰E)为1︰1~1.5,初上机时氧浓度(FiO2)为1.0~0.6,动脉血氧饱和度(SaO2)≥90%,动脉血氧分压(PaO2)≥55 mmHg,pH值≥7.15,呼吸频率16~30 次/min,根据血气分析结果及上述目标每4 h调整1次呼吸机参数。肺复张术采用呼气末正压(positive end expiratory pressure, PEEP)递增法,缓慢提高PEEP水平,单次提高3~5 cmH2O,至25~30 cmH2O后再缓慢降低3~5 cmH2O,每次调节PEEP水平均维持30 s,至最佳PEEP水平维持后或在PEEP水平高于肺复张前3 cmH2O时停止,并将呼吸机参数调节至术前水平,并依据氧合改善情况将吸氧浓度逐渐降低。硝酸甘油组患者在上述治疗基础上给予静脉泵入硝酸甘油注射液(国药准字H20058649,山东圣鲁制药有限公司)0.5~1.0 mg/h,调整MAP>65 mmHg,若患者MAP持续低于65 mmHg,立即停止用药。
三、观察指标
分别于治疗前、治疗后6 h、24 h检测相关实验室指标。(1)心功能:以超声心动图检测左室射血分数、心脏指数(cardiac index, CI),以电化学发光免疫法检测血清N-末端B型脑钠肽原(N-terminal B-type brain natriuretic peptide, NT-proBNP)水平;(2)肺功能:以肺功能仪检测用力肺活量(forced vital capacity, FVC)、第1 s用力呼气容积(FEV1)、第1 s用力呼气容积占用力肺活量比值(FEV1/FVC);(3)血清炎症因子:以速率散射比浊法检测C反应蛋白(C-reactive protein, CRP)水平,以化学发光法检测降钙素原(procalcitonin, PCT)水平,以酶联免疫法检测白介素-6(IL-6)水平;(4)免疫功能:以流式细胞法检测CD3+、CD4+、CD4+/CD8+。
四、统计学方法

结 果
一、两组治疗前后心功能变化比较
治疗前两组各项心功能指标无统计学差异(P>0.05),治疗后6 h、24 h左室射血分数、CI明显升高,NT-proBNP明显降低(P<0.05),且两组间6 h各项心功能指标无统计学差异(P>0.05),治疗后24 h硝酸甘油组心功能改善效果显著优于对照组(P<0.05),见表1。
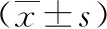
表1 两组治疗前后心功能变化比较
二、两组治疗前后肺功能变化比较
两组治疗前各项肺功能指标无统计学差异(P>0.05),治疗后6 h FVC、FEV1、FEV1/FVC略微升高,但与治疗前无统计学差异(P>0.05),治疗后24 h FVC、FEV1、FEV1/FVC较治疗前显著升高(P<0.05),两组间6 h各项肺功能指标比较无统计学差异(P>0.05),治疗后24 h硝酸甘油组肺功能改善效果显著优于对照组(P<0.05),见表2。
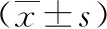
表2 两组治疗前后肺功能变化比较
三、两组治疗前后血清炎症因子水平比较
两组治疗前各项血清炎症因子水平无统计学差异(P>0.05),治疗后6 h、24 h CRP、PCT、IL-6水平均显著降低(P<0.05),治疗后6 h、24 h硝酸甘油组CRP、PCT、IL-6水平均明显低于对照组(P<0.05),见表3。
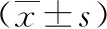
表3 两组治疗前血清炎症因子水平比较
四、两组治疗前后免疫功能变化情况比较
两组治疗前各项免疫功能指标无统计学差异(P>0.05),治疗后6 h、24 h CD3+、CD4+、CD4+/CD8+均显著增高(P<0.05),治疗后6 h、24 h硝酸甘油组CD3+、CD4+、CD4+/CD8+均明显高于对照组(P<0.05),见表4。

表4 比较两组治疗前后免疫功能变化情况
讨 论
现代临床认为ARDS的基本病理生理改变与血管内皮细胞、肺泡上皮细胞受损、通透性亢进等诸多因素有关联,加之肺间质纤维化、重症感染可进一步诱发或加重全身炎性反应,并激活巨噬细胞与中性粒细胞等炎症细胞释放CRP、PCT、IL-6等细胞因子或化学介质[14-15]。与此同时,炎症反应加重又可损害血管内皮细胞,促使胶原组织暴露,刺激血小板附着和聚集,从而激活凝血反应链,导致纤维蛋白、免疫球蛋白应激性增高及免疫功能失衡,最终甚至诱发肺栓塞等血栓并发症与微循环障碍等[16-17]。对ARDS患者而言,机械通气有助于维持良好的呼吸、心肺功能,与传统机械通气相比,临床多选择低通气量或小潮气量策略等方案,可显著降低患者病死率,但该种方式不利于改善气体交换,有可能对肺泡塌陷形成不可逆影响,导致难以复张现象,使病患的肺部形成生物性损伤,甚至引发心肺功能衰竭等更为严重的后果[18-19]。尽管配合肺复张术可使塌陷的肺泡复张,改善血流、通气平衡,复张萎陷肺泡,然而低水平PEEP因肺泡周期性打开、关闭可引发肺损伤;高水平PEEP因肺的过度扩张亦可引起肺损伤,且可促进炎症因子的进一步释放,加重感染,破坏机体微循环与免疫功能[20]。
作为血管扩张药,硝酸甘油最初用于心绞痛、充血性心力衰竭的预治,而近年来的临床荟萃研究显示,由于此药可改善微循环,发挥显著的心肺保护作用,故可广泛用于心、肺疾病的临床辅助治疗[21-24]。心肺保护方面,本研究中,与治疗前比较,两组治疗后6 h、24 h左室射血分数、CI明显升高,NT-proBNP明显降低,FVC、FEV1、FEV1/FVC显著升高,但治疗后24 h硝酸甘油组心肺功能改善效果显著优于对照组。提示在小潮气量通气策略+肺复张术基础上,硝酸甘油可促进ARDS患者心肺功能改善。硝酸甘油属于硝酸酯类药物,作用于机体可发挥降低血管平滑肌张力,改善心肌供氧,并通过减少静脉回心血量而降低心脏充盈压力,而心脏充盈压力下降可减轻左室负荷和降低心肌耗氧量,对降低血清NT-proBNP水平有积极作用[25-27]。同时,硝酸甘油可降低全身血管阻力与肺血管、动脉血管压力,从而减轻组织水肿,改善肺毛细血管微循环。李敏等[28]认为,硝酸甘油辅助治疗可显著改善肺源性心脏病合并心力衰竭患者心肺功能。
炎症因子及免疫功能方面,硝酸甘油对静脉血管有较高的选择性,通过一氧化氮合酶产生一氧化氮,使血管平滑肌相对松弛,避免白细胞和血小板大量黏附,降低微循环通透性,从而可明显抑制炎症因子的释放,减少炎症的发生[29]。低剂量硝酸甘油可导致静脉扩张,从而降低心脏充盈压,提高心肌灌注压,降低心肌氧耗,调节免疫[30-31]。炎症因子及免疫功能与患者的预后密切相关,本文发现,两组患者入院时各项致炎因子明显高于正常水平,免疫功能处于失衡和紊乱状态。与治疗前比较,两组治疗后6 h、24 h 血清CRP、PCT、IL-6水平均显著降低,CD3+、CD4+、CD4+/CD8+均显著增高,且治疗后6 h、24 h硝酸甘油组CRP、PCT、IL-6水平均明显低于对照组,CD3+、CD4+、CD4+/CD8+均明显高于对照组。表明硝酸甘油+小潮气量通气策略+肺复张术治疗ARDS,可有效改善炎症反应,增强免疫功能。这一结论与刘丽平等[32]早期临床报道一致。此外,由于硝酸酯类药物抗血栓、抗凝血并不明显,临床可适当给予相关药物以预防血液流变学异常导致的并发症发生。本文未将患者的预后情况纳入对比研究,因此硝酸甘油+小潮气量通气策略+肺复张术对ARDS患者预后的改善作用仍需进一步探讨。
综上所述,硝酸甘油+小潮气量通气策略+肺复张术方案治疗ARDS,对保护和改善患者心肺功能、减轻炎症反应及增强免疫有重要的临床意义。
