儿童化脓性脑膜炎48例临床分析
2020-12-23白文翠刘永林
刘 瑞,刘 娟,白文翠,刘永林
(神木市医院,陕西 神木 719300)
化脓性脑膜炎(purulent meningitis,PM)是指由化脓性细菌感染中枢神经系统引起的急性炎症反应综合征,是儿科常见的中枢神经系统感染性疾病[1]。临床上以发热、抽搐、意识障碍、颅内压增高、脑膜刺激征及脑脊液脓性改变为特征。近几十年来,随着抗生素及疫苗的普遍应用,PM的发病率和死亡率明显下降,但后遗症的发生率仍较高,给患儿家庭及社会带来沉重负担。本研究回顾性分析2009年6月至2019年12月在神木市医院确诊的48例PM患儿的临床资料,旨在提高临床医师对本病的诊治能力,改善患儿的预后及生活质量。现总结分析如下。
1研究对象与方法
1.1研究对象
收集2009年6月至2019年12月在神木市医院儿科住院的48例PM患儿的临床资料。其中男35例(72.92%),女13例(27.08%),男女之比2.69∶1;发病年龄1日龄~14岁;按年龄分为:0~28天12例(25.00%),29天~1岁26例 (54.17%),>1~3岁3例(6.25%),>3~6岁3例(6.25%),>6~14岁4例(8.33%),其中<1岁占79.17%。所有患儿均符合《诸福棠实用儿科学》中PM的诊断标准[2]。
1.2方法
病例资料包括患儿性别、年龄、主要临床表现、初次脑脊液检查结果、血常规、血生化、血培养、脑脊液培养、头颅CT、脑电图、治疗及转归等。
1.3统计学方法
使用SPSS 25.0统计软件对病例相关数据进行分析。计数资料用例数和百分比表示,样本率的比较采用卡方检验或Fisher精确检验法,以P<0.05为差异有统计学意义。
2结果
2.1临床表现
48例PM患儿发病时的临床表现包括发热(40例,83.33%)、抽搐(21例,43.75%)、呕吐(20例,41.67%)、前囟隆起(14例,29.17%)、脑膜刺激征(14例,29.17%)、意识障碍(13例,27.08%)、头痛(8例,16.67%)、瞳孔改变(1例,2.08%)、颅神经改变(1例,2.08%)。头痛、呕吐、脑膜刺激征在高年龄段(>3~14岁)患儿中出现的比例较高,不同年龄段这3种症状所占比例差异均有统计学意义(χ2值分别为23.676、9.428、8.834,均P<0.05)。另外,新生儿的各临床表现出现比例均较低,可见新生儿的临床表现不典型,起病较隐匿,见表1。
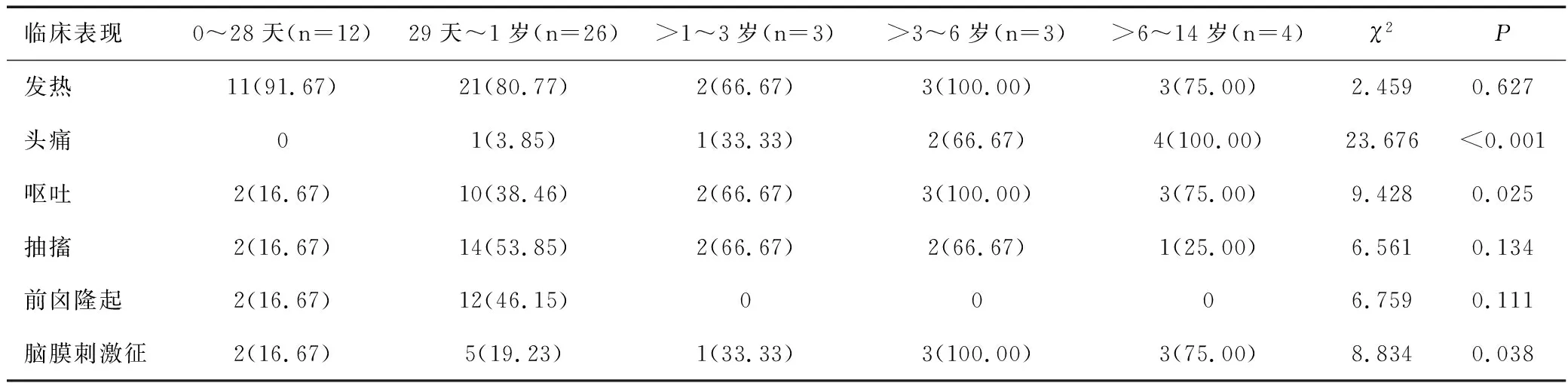
表1 48例PM患儿各年龄段的临床表现情况[n(%)]
2.2血常规检查
以患儿入院后首次血常规结果为标准。48例患儿均进行了血常规检查,白细胞(0~4)×109/L有5例,(5~9)×109/L有22例,(10~14)×109/L有9例,(15~20)×109/L有4例,>20×109/L有8例;白细胞最低为2.01×109/L,最高值为31.27×109/L;中性粒细胞百分比:<40%有12例,40%~60%有14例,>60%有18例。
2.3脑脊液检查
以患儿入院后首次脑脊液检查为标准,共行脑脊液检查45例。查脑脊液白细胞(CSF-WBC)有42例,其中(0~9)×106/L有2例,(10~99)×106/L有15例,(100~499)×106/L有9例,≥500×106/L有16例;脑脊液蛋白(CSF-Pro)检查45例,其中0~0.4g/L有5例,0.5~0.9g/L有21例,1.0~1.4g/L有13例,≥1.5g/L有6例;脑脊液葡萄糖(CSF-Glu)检查40例,其中<2.2mmo/L有12例,≥2.2mmo/L有28例;氯化物检查39例,<100mmo/L有3例,≥100mmo/L有36例。
2.4血清电解质检查
血清电解质检查48例:血钠≤130mmol/L有4例,>130mmol/L有44例;血钾<3.5mmol/L有2例,3.5~5.5mmol/L有38例,>5.5有8例;血钙<1.1mmol/L有3例,≥1.1mmol/L有45例;血氯<100mmol/L有15例,≥100mmol/L有33例。
2.5降钙素原测定
降钙素原(PCT)测定36例:<0.25ng/mL有16例,≥0.25ng/mL有20例。
2.6 C-反应蛋白
C-反应蛋白(CRP)检查44例:<5mg/L有9例,5~9mg/L有7例,10~29mg/L有12例,≥30mg/L有16例。
2.7细菌培养
48例患儿均行细菌培养,22例分离出病原菌(45.83%),其中脑脊液培养41例共分离出病原菌16例(39.02%),血培养9例中分离出病原菌4例(44.44%),硬膜下积液培养3例中分离出病原菌2例(66.67%)。22例菌株中革兰阳性球菌16例,分别是凝固酶阴性葡萄球菌9例、藤黄/里拉微球菌4例、肺炎链球菌2例、屎肠球菌1例;革兰阳性杆菌1例,为产单核李斯特菌;革兰阴性杆菌5例,均为大肠埃希菌,且全部出现于1岁以内的新生儿及婴儿。48例PM患儿的主要致病菌是凝固酶阴性葡萄球菌、大肠埃希菌和藤黄/里拉微球菌。
2.8脑电图检查
脑电图检查共7例,其中轻度异常3例,轻中度异常1例,中度异常1例,未见异常2例。
2.9头颅CT检查
头颅CT检查共37例,其中硬膜下积液8例,脑实质片状低密度影3例,蛛网膜下腔增宽3例,颅内出血2例,胼胝体左侧局部损伤1例,右侧颞极蛛网膜囊肿1例,未见异常19例。
2.10治疗
按照《诸福棠实用儿科学》中PM的治疗并处理并发症,所有病例均使用抗生素进行抗感染治疗,部分病例使用地塞米松抗炎治疗。使用单一抗生素治疗28例(58.33%),其中头孢曲松钠18例、美罗培南8例、万古霉素1例、头孢呋辛钠1例;使用两种及以上抗生素治疗20例(41.67%),主要以第三代头孢联合美罗培南或/和万古霉素为主,其中1例加用利福平和克拉霉素治疗后病情好转。8例合并硬膜下积液均保守治疗,其中3例因积液量过大行硬膜下穿刺引流。48例患儿平均住院疗程为14.83天(4~56天)。
2.11并发症及转归
48例患儿中伴有并发症者16例(33.33%),主要并发症依次为硬膜下积液(8例)、肢体活动障碍(4例)、听力损害(2例)、癫痫(2例)。转归:临床治愈或好转33例(68.75%),未愈(伴后遗症)6例(12.50%),转院7例(14.58%),放弃1例(2.08%),死亡1例(2.08%)。
2.12 PM患儿并发症的影响因素分析
最终有并发症16例,无并发症32例。对伴有并发症和不伴并发症的患儿年龄、性别、血常规、中性粒细胞比例、CRP、PCT、血Na+、CSF-WBC、CSF-Pro、CSF-Glu等多种因素进行分析比较发现,有并发症的患儿其CSF-WBC≥500×106/L、CSF-Pro≥1g/L、血Na+≤130mmol/L的比例高于无并发症患儿,差异均有统计学意义(χ2值分别为5.867、5.511、8.727,均P<0.05),见表2。
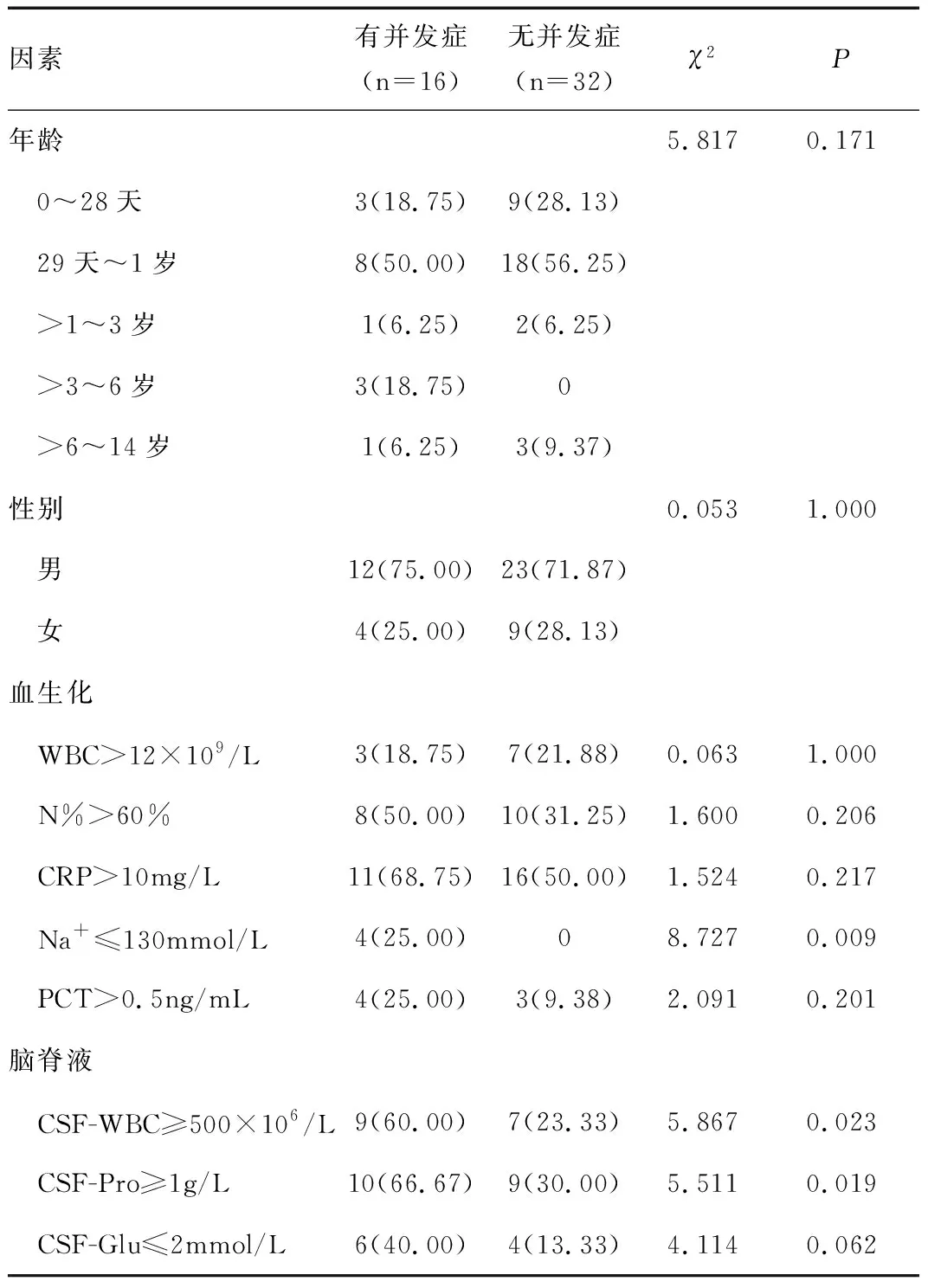
表2 PM患儿并发症影响因素的分析[n(%)]
3讨论
3.1临床特点
化脓性脑膜炎是一种严重威胁儿童生命健康的中枢神经系统感染性疾病。该病全球患病率为(3~100)/10万[3],与患儿年龄、地域分布状况、机体免疫状况、致病菌及其耐药情况相关。由肺炎链球菌引起的细菌性脑膜炎的病死率最高,在发达国家为20%~37%,在发展中国家为50%[4]。婴幼儿是PM的高发人群。本研究显示PM患儿中<3岁占85.42%,其中<1岁占79.17%,提示新生儿及婴儿是PM的主要发病人群,与国内外相关报道基本一致[5]。考虑与婴儿年龄小,免疫功能、血脑屏障未发育完善等因素有关。此外与疫苗接种不完善也存在一定关系[6]。本研究中男女之比为2.69∶1,男性患儿居多。Biesheuvel等于2006年报道男性是PM预后不良的危险因素。
3.2临床表现
PM患儿的临床表现有一定的年龄分布特点。年长儿以高热、头痛、呕吐、脑膜刺激征等为主要症状。婴儿颅高压及脑膜刺激征表现不明显,因其前囟未闭合可缓冲颅内压力,所以临床上可能仅有发热、激惹、嗜睡、喂养困难等症状,容易漏诊、误诊。本研究对各年龄段患儿的临床表现进行比较,发现头痛、呕吐、脑膜刺激征在年长患儿中出现的比例较高,差异有统计学意义(P<0.05);而新生儿各临床表现出现的比例均较低,可见新生儿的临床表现不典型,起病较隐匿。有文献报道早产儿与足月儿相比,PM的临床表现更加不典型[7],所以临床医生需注意小婴儿、新生儿PM的早期识别。
3.3实验室检查
目前国内外相继开展众多关于儿童PM不良预后影响因素的研究,如婴儿、病程长、入院时临床表现重、惊厥、外周循环衰竭、颅神经损伤、意识障碍、严重呼吸窘迫、激素及抗惊厥药的使用、外周血WBC减少、血红蛋白(hemoglobin,Hb)降低、血小板(platelet,PLT)降低、低钠血症、CSF-WBC减少、CSF-Glu降低、CSF-Pro升高、致病菌为肺炎链球菌等临床表现和实验室参数[8]。由于研究区域不同,诊疗对象存在差异,各文献报道不完全一致。为了解神木地区PM患儿近期预后的相关因素,我们对伴有与不伴有并发症的两组患儿的年龄、性别、实验室检查结果进行分析,显示CSF-WBC≥500×106/L、CSF-Pro≥1g/L、血Na+≤130mmol/L在伴有并发症的患儿中发生率较高,差异有统计学意义(P<0.05)。有研究表明年龄小是预后不良的因素之一[9],本研究并未发现年龄、性别对提示不良预后有意义,可能与我市患儿就诊较及时、部分严重病例转诊上级医院治疗等因素有关。建议在临床工作中若发现CSF-WBC≥500×106/L、CSF-Pro≥1g/L、血Na+≤130mmol/L时应注意PM并发症和后遗症的发生,早期采取干预措施。另外,本研究血Na+≤130mmol/L的患儿均伴有并发症,但样本例数较少,仅有4例,需大样本研究进一步证实低钠血症与PM并发症发生的相关性。
3.4菌群分布
脑脊液涂片及培养是确诊PM的金标准。在疫苗尚未普遍推广时,儿童PM的主要致病菌是B族流感嗜血杆菌、肺炎链球菌和脑膜炎奈瑟球菌[10]。西方国家疫苗接种推广后,B族流感嗜血杆菌和肺炎链球菌的感染率有所下降,脑膜炎奈瑟球菌的感染率上升[11]。本研究资料共分离出22例菌株,主要致病菌是凝固酶阴性葡萄球菌、大肠埃希菌和藤黄/里拉微球菌。革兰阳性球菌感染占比最高(72.73%),其次是革兰阴性杆菌(22.73%),革兰阴性杆菌均为大肠埃希菌,其中3例致病菌为大肠埃希菌的患儿并发了严重的硬膜下积液(积脓),其中1例伴有脑实质损害及肢体运动障碍,另外2例分别出现脑积水及癫痫,继续随访3年后患儿生长发育良好,未发现后遗症发生。在我国不同地区PM患儿病原体构成也存在差异,2010—2014年济南地区儿童PM病原菌以肺炎链球菌和大肠埃希菌为主[12],2010—2018年濮阳市细菌性脑炎脑膜炎病原谱演变成以肺炎链球菌、单核细胞增生李斯特菌、无乳链球菌、脑膜炎奈瑟菌和流感嗜血杆菌为优势流行菌株[13],2014—2018年天津市儿童PM病原菌的分布主要为肺炎链球菌、表皮葡萄球菌和无乳链球菌[14],2004—2013年温州医科大学附属育英儿童医院新生儿科PM病原菌排在前5名的是大肠埃希菌、凝固酶阴性葡萄球菌、无乳链球菌、肠球菌和金黄色葡萄球菌[15]。各地脑脊液培养阳性率均较低(<50%)[16],可能与实验室检测方法有关。
3.5治疗
治疗PM选择抗生素时应注意:药物的抗菌谱、细菌对药物的敏感性及脑脊液中药物的质量浓度。当临床上考虑PM但尚无病原学证据时应根据本地区、季节及患儿年龄给予经验性抗生素治疗。第三代头孢菌素(头孢噻肟和头孢曲松钠)是3个月以上患儿最合适的经验性选择[17]。小于3个月的婴儿可加用氨苄西林,以对抗单核细胞增多性李斯特菌。如果考虑肺炎链球菌感染,且患儿对β内酰胺酶类抗生素过敏,可选用万古霉素联合氯霉素治疗。不推荐单独用万古霉素[18]。本研究资料单一抗生素使用28例(58.33%),主要以头孢曲松钠(罗氏芬)为主;效果不佳时联合万古霉素、美罗培南、氯霉素、利福平等,且临床治愈率达68.75%,提示本研究的病例仍对第三代头孢类药物敏感,可作为本地区PM的经验性用药。待脑脊液培养结果出来后再选择用药。临床上关于使用激素是否有益,仍存有争议。部分文献表明激素可以减轻炎症反应,减少听力损害的发生[10]。一项Meta分析提出肾上腺皮质激素可以减少PM的并发症及后遗症的发生,但不能降低病死率[19]。由于类固醇的抗感染作用,可能会降低某些抗生素如万古霉素血脑屏障的穿透性。2006年美国儿科感染会议指南中指出,激素使用疗效存在不确定性,对于年龄为6周或6周以上儿童使用激素应权衡利弊。本研究伴有并发症的患儿均使用激素联合治疗,在缓解脑水肿、减轻炎性反应、降低并发症等方面效果显著。
3.6预后分析
本研究伴有并发症的患儿16例,并发症发生率为33.33%。主要并发症依次为硬膜下积液、肢体活动障碍、听力损害、癫痫。本研究以患儿住院时与出院时的情况为标准筛查,未将远期随访情况纳入统计。目前很多研究在长期随访中发现存活患儿后遗症的发生率很高,包括听力损害、视力损害、癫痫、延迟脑血管病变、意识状态和精神运动缺陷等[20-22]。因此,早期识别PM,及时有效地进行治疗,对降低PM不良预后的发生意义深远,同时应加强远期随访工作,一旦发现异常,应及早采取相应的康复治疗措施。
综上所述,PM是儿童期高患病率、高致残率、高死亡率的疾病,特别对于婴幼儿,如何尽早明确诊断,尽早识别存在上述危险因素的高危儿,给予敏感的抗生素治疗和及时有效的并发症处理是改善预后,提高治愈率的关键。此外,临床医生还应该重视PM患儿的远期随访工作,降低远期后遗症的发生率。
致谢:感谢西安交通大学附属儿童医院陈燕妮主任医师的悉心指导和修改!
