体脂参数对急性胰腺炎严重程度的预测价值
2020-12-21黄雨梅
张 婷, 李 婷, 黄雨梅, 王 烜
西南医科大学附属医院 消化内科, 四川 泸州 646000
急性胰腺炎(acute pancreatitis, AP)是常见的导致急性腹痛的原因之一[1]。大多数轻症急性胰腺炎(mild acute pancreatitis, MAP)患者经治疗后能够迅速好转,但仍有部分中度重症急性胰腺炎(moderately severe acute pancreatitis, MSAP)、重症急性胰腺炎(severe acute pancreatitis, SAP)患者会出现严重的局部和全身并发症,并在SAP患者中病死率高达10%~20%[2]。在疾病早期识别可能发生MSAP和SAP的患者非常重要,因为这类患者只有尽早接受更积极的监护和营养支持治疗,才能减少并发症和病死率[3]。虽然,目前已经开发出多种评分系统用于预测AP的严重程度及预后,如APACHEⅡ评分、Ranson评分系统、BISAP评分、JSS评分等[4-5]。但是每种评分系统仍然难以在早期高效地预测AP的严重程度;而且几乎所有的评分都忽视了患者肥胖和脂肪组织等体脂参数在AP中的作用。近年来,内脏脂肪组织(visceral adipose tissue, VAT)、皮下脂肪组织(subcutaneous adipose tissue, SAT)、总脂面积(total adipose tissue, TAT)、腹部肌肉面积(abdominal muscle area, AMA)、内脏脂肪面积与总脂面积的比率(visceral fat-to total fatatio, VTR)、内脏脂肪与腹肌的比率(visceral fat-to-muscle ratio, VMR)等体脂参数被认为可能是影响AP的重要危险因素,与AP严重程度密切相关[6-7]。然而,尚未明确哪项体脂参数是AP严重程度的最佳预测因子;因此,本研究通过回顾性分析AP患者资料,探讨体脂参数与AP严重程度之间的关系。
1 资料与方法
1.1 研究对象 回顾性收集2016年6月-2019年6月本院消化内科收治的AP患者的临床资料。纳入标准:(1)AP诊断标准符合2013年版的中国急性胰腺炎诊治指南[8];(2)所有患者均于发病24 h内住院就诊,同时完成腹部CT检查。排除标准:(1)年龄<18岁;(2)因胆道逆行性造影、壶腹周围肿瘤、慢性胰腺炎急性发作所致的AP;(3)合并严重的心肺功能不全、恶性肿瘤、营养不良等基础疾病;(4)资料缺失不全。
1.2 体脂参数的计算 VAT、SAT、腹部TAT及AMA通过腹部CT图像测量,具体方法为:选取脐水平(L4或L5水平)的CT扫描图片,通过Photoshop图像处理软件的“魔棒工具”分别勾勒出相似信号区域内的内脏脂肪、皮下脂肪和肌肉组织,并根据所占像素点计算面积。每张CT图片均重复2次操作,取平均值(图1)。
1.3 伦理学审查 本研究方案经西南医科大学附属医院医学伦理委员会批准,批号:KY2020105。患者均知情同意。

2 结果
2.1 纳入患者的临床特征 共纳入AP患者229例,其中男126例,女103例,平均(51.9±13.1)岁。在导致AP的病因中,胆道疾病相关96例,高脂血症相关31例,酒精相关49例,其他病因53例。按照AP严重程度分为MAP组125例,MSAP组64例,SAP组40例。所有患者平均住院日(13.2±5.7)d,死亡7例,其中2例死因为感染性休克,5例死因为多器官功能衰竭。
2.2 不同程度AP患者的体脂参数比较 3组AP患者的年龄、VAT、TAT、AMA、VTR和VMR比较差异均有统计学意义(P值均<0.05)。进一步比较发现,与MAP组比较,MSAP组和SAP组的VAT、TAT、VTR和VMR明显升高(P值均<0.05),AMA则明显降低(P值均<0.05)。且SAP组的VAT、VTR和VMR高于MSAP组,差异均有统计学意义(P值均<0.05)(表1)。
单因素logistic回归分析显示,年龄的比值比(OR)为1.03[95%可信区间(95%CI):1.01~1.05](P=0.03); VAT的OR值为1.01(95%CI:1.00~1.02); TAT的OR值为1.01(95%CI:1.00~1.02);AMA的OR值为0.99(95%CI:0.98~1.00); VTR的OR值为1.03(95%CI:1.01~1.06); VMR的OR值为1.07(95%CI:1.06~1.09)(P值均<0.05)。
2.3 各体脂参数预测MSAP和SAP的比较 绘制不同体脂参数预测MSAP和SAP的ROC曲线并计算AUC,结果如图2所示。VMR的AUC明显高于其余各体脂参数,约为0.84(95%CI:0.76~0.92)。通过计算约登指数,发现在VMR=1.38时约登指数最大,约为0.58,此时对应的敏感度约为67.5%(95%CI: 52.0%~79.9%),特异度约为90.6%(95%CI: 81.0%~95.6%)。
3 讨论
多项回顾性分析结果提示肥胖能够增加AP患者局部和全身并发症,严重影响其预后[9]。通常肥胖被定义为BMI>28 kg/cm2,但是BMI并不能区分不同类型的肥胖,且脂肪的分布可能比脂肪量对AP患者预后的影响更重要[10]。因此本研究通过回顾性分析本院AP患者的体脂参数如BMI、VAT、TAT、VTR、AMA、VMR等指标,探讨了这些指标与AP严重程度的关系。结果表明,不同程度的AP患者中各体脂参数具有明显差异,并且在SAP患者中VAT、VTR和VMR明显高于MAP和MSAP患者,同时通过构建ROC曲线发现,VMR可能是预测AP严重程度的良好指标。这些结果证实了内脏脂肪增多和腹壁肌肉减少可能对AP患者病程及预后产生明显的影响,并且发现VMR对AP的严重程度及预后有着良好的预测价值。
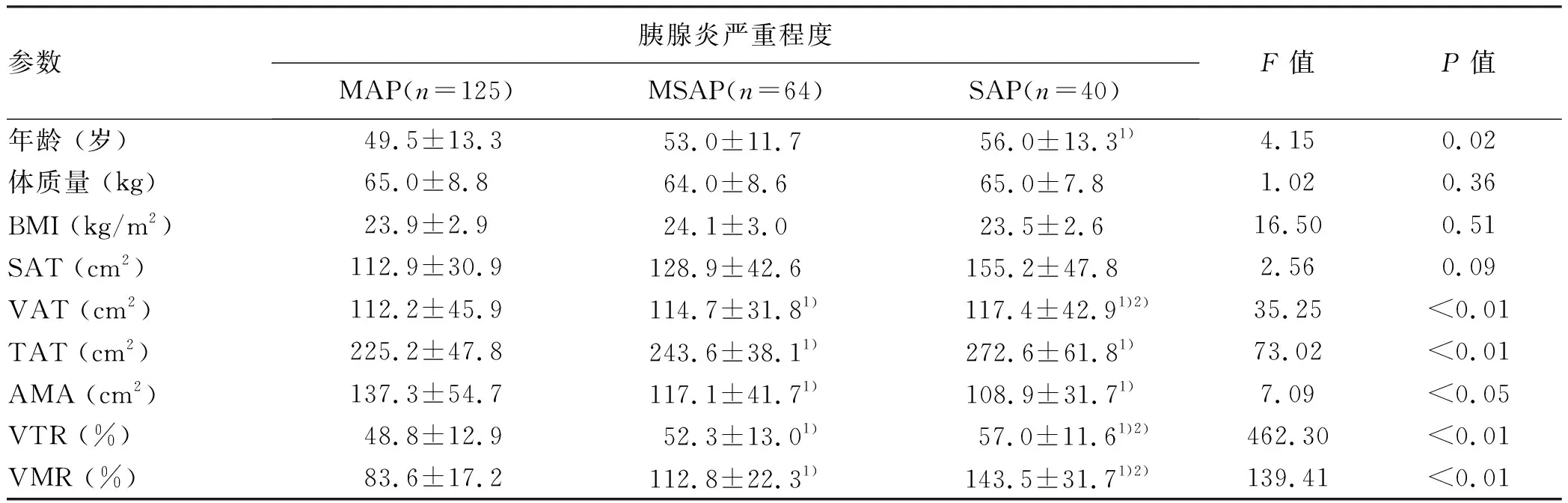
表1 不同程度AP患者的体脂参数比较
胰腺是腹膜后位器官,其周围包绕着内脏脂肪组织。目前VAT被认为是一种内分泌器官,对机体的炎症有着调节作用[11]。本研究发现,与MAP相比,SAP和MSAP患者中VAT含量明显增高(P值均<0.05),这提示内脏脂肪组织可能与AP严重程度有关。在发生胰腺炎时,炎症反应蔓延到胰周脂肪组织会引起炎症因子释放和激活;而VAT含量较多的患者会释放出大量的炎症因子,更容易导致胰周感染和全身炎症反应的发生[12],进而促进AP的发展。有研究[13]表明,内脏脂肪组织含量较高的患者体内脂联素水平较低,而脂联素能够通过抑制巨噬细胞产生TNFα和IL-6来调节炎症反应;同时,脂肪酶引起的内脏脂肪坏死能够释放具有脂毒性的不饱和脂肪酸类物质,能够使机体氧化应激水平明显增高,进而引起多器官功能障碍[14],这些因素均能够促进AP的发展。还有研究[15]指出大量的内脏脂肪组织影响AP的预后可能与这类患者腹腔压力较高有关。高腹腔压力能够压迫腹腔内组织及器官,从而导致腹腔灌注压降低,引起腹腔内脏器的灌注不足,进一步引起心输出量减少、限制性呼吸障碍和肾小球滤过率降低等,从而引起多器官功能障碍[16]。
本研究还发现,在SAP和MSAP患者中AMA明显低于MAP组(P值均<0.05)。腹壁肌肉减少与患者老年、低营养、运动减少、神经退行性变等密切相关,而且肌肉减少通常与肥胖并存,这种特殊情况也被称之为“骨骼肌减少性肥胖”[17]。目前有证据[18]表明,与单纯的肥胖或肌少症相比,肌减少性肥胖可能与更多的代谢紊乱和更高的死亡风险相关,因为这类患者处于慢性炎症状态[19]。因此在发生AP时腹壁肌肉较少的患者可能更容易发生一系列的炎症反应,从而影响AP的预后。
在对AP的诊断和严重程度分级中CT影像起着重要作用。基于CT图像的Balthazar评分能够判断AP炎症反应分期及发现并发症,特别是能够对胰腺实质和胰腺周围坏死定性和定量分析[20]。同时,CT目前也被认为是测量人体脂肪及肌肉含量的金标准[21]。因此,本研究试图通过CT图像计算出VAT、TAT、VTR、AMA、VMR等体脂参数,来比较不同腹部脂肪和肌肉分布与AP严重程度的关系。结果提示,VMR等体脂参数在不同严重程度的AP患者中存在明显差异(P<0.01),并且在SAP患者中VMR指标明显高于MAP和MSAP组的患者(P值均<0.05)。通过绘制ROC曲线比较了各体脂参数预测MSAP和SAP的敏感度,结果发现与其他体脂参数指标相比,VMR能够更加有效的预测AP严重程度[AUC=0.84(95%CI:0.76~0.92)]。
综上所述,体脂参数与AP严重程度有关,且VMR可能是预测AP严重程度的一个良好指标。VMR易于获得且有效,可在将来考虑整合到AP严重程度预测的评分模型中。但需要指出的是,本研究尚有很多局限之处,如本研究为单中心、小样本量的回顾性研究,没有进一步分析体脂参数与AP炎症指标及预后关系等。因此,需进一步开展多中心、大样本的研究,来探讨体脂参数在AP发展及预后中的作用。
利益冲突声明:本研究不存在研究者、伦理委员会成员、受试者监护人以及与公开研究成果有关的利益冲突,特此声明。
作者贡献声明:张婷负责资料收集分析,撰写论文;李婷和黄雨梅参与收集数据,修改论文;王烜负责研究设计,指导撰写文章并最后定稿。
