糖皮质激素治疗重症新型冠状病毒肺炎临床疗效观察
2020-12-11罗保卫彭红兵李燕燕谭小武
罗保卫,彭红兵,李 宇,李燕燕,李 蓉,谭小武*
(1.南华大学附属第二医院呼吸与危重症科,湖南 衡阳 421001;2.娄底中心医院呼吸与危重症科,湖南 娄底 417000;3.北京安贞医院影像科,北京 100029;4.滨州市人民医院呼吸与危重症科,山东 滨州 256603)
2019年12月以来,新型冠状病毒肺炎确诊病例在世界各地陆续出现。基因序列分析结果显示,本次疫情的病原体为β属冠状病毒,与严重急性呼吸综合征(severe acute respiratory syndrome,SARS)病毒高度同源[1]。国际病毒分类委员会将其命名为严重急性呼吸综合征冠状病毒-2(severe acute respiratory syndrome coronavirus-2,SARS-CoV-2),WHO将由其感染所致的疾病正式命名为2019新型冠状病毒肺炎(COVID-19)[2]。SARS-CoV-2具有强烈传染性以及高致死率,重症新型冠状病毒肺炎患者呼吸困难明显,静息状态下血氧饱和度下降(氧饱和度<93%,动脉血氧分压/吸氧浓度≤300 mmHg),肺部病灶进展迅速,24~48 h内肺部影像进展≥50%[3]。目前尚无对抗该病毒的特效药物和疫苗问世。而糖皮质激素能更快地改善患者症状,促进肺部病灶吸收,有效控制病情进展。
1 资料与方法
1.1 一般资料
回顾性分析2020年1月22日至2020年3月2日娄底市中心医院收治的通过咽拭子标本新型冠状病毒核酸检测确诊的32例重型新型冠状病毒肺炎患者的临床特征、实验室检查数据和肺部影像资料。根据患者在住院治疗期间,是否接受糖皮质激素治疗将患者分为两组,常规治疗组(简称“常规组”)15例,常规加激素治疗组(简称“激素组”)17例。两组患者在年龄、性别、白细胞计数、中性粒细胞计数、淋巴细胞计数、D-二聚体、乳酸脱氢酶(lactic dehydrogenase,LDH)、纤维蛋白原、C反应蛋白(C-reactive protein,CRP)、肌酸激酶同工酶、氧合指数、肺部影像学分布特点等方面比较,差异无显著性(表1,P>0.05)。
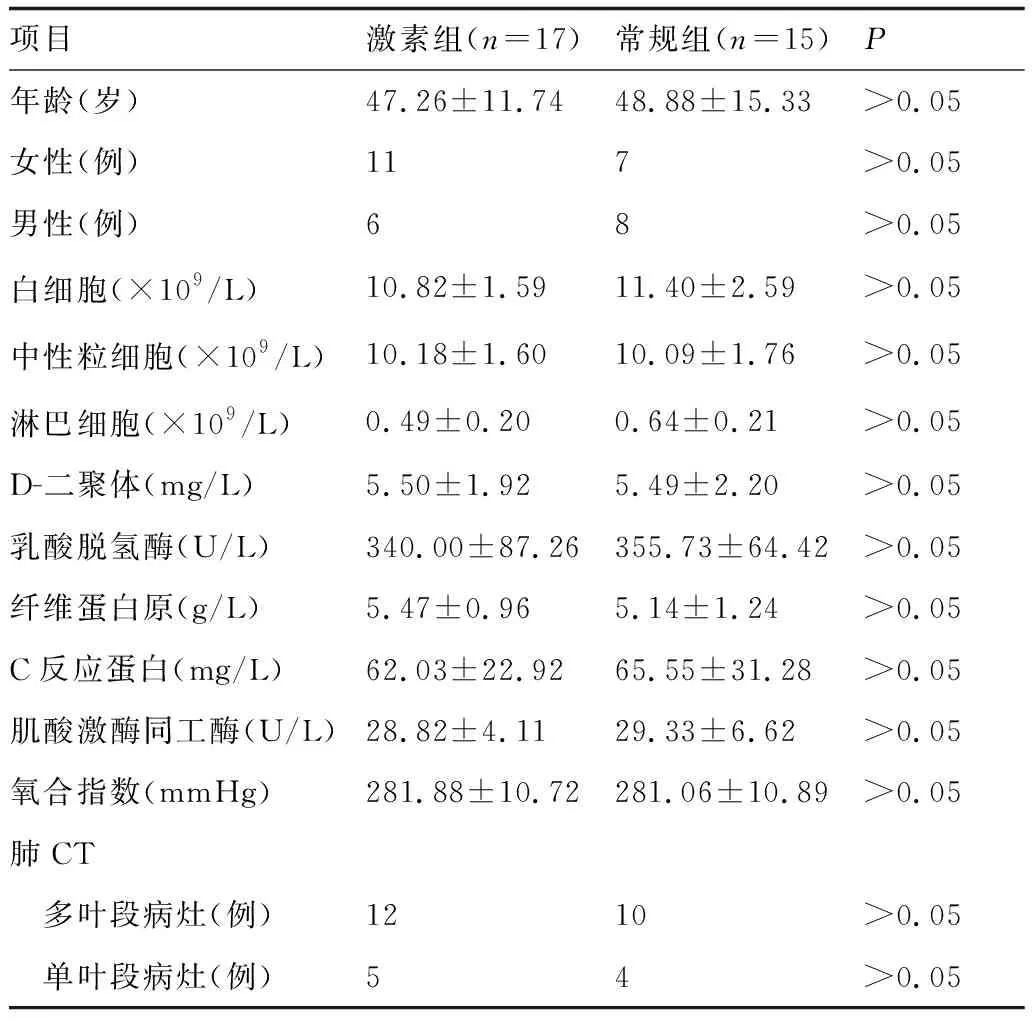
表1 两组患者一般资料比较
1.2 纳入标准与分组
纳入本文研究对象的标准:①患者年龄≥65岁或有多种基础疾病;②反复发热、体温38.0 ℃以上;③24次/分≤呼吸频率≤30次/分;④顽固性咳嗽、活动后胸闷或呼吸困难;⑤吸氧状态血氧饱和度<93%;⑥实验室检查结果示白细胞总数、中性粒细胞计数增高,淋巴细胞计数明显减少,乳酸脱氢酶(LDH)、D-二聚体、C-反应蛋白(CRP)、肌酸激酶同工酶增高,血沉(erythrocyte sedimentation rate,ESR)增快;⑦胸片实变影或磨玻璃影中外带分布,累及多个肺叶(图1);肺部CT单叶段大片实变影、磨玻璃影或磨玻璃+实变影,多叶段散在分布的磨玻璃影、实变影或磨玻璃+实变影(图2);或48 h内肺部浸润病灶较入院时扩大≥50%。符合以上前6项中的1项+第7项,或7项中有4项者为本论文回顾性研究的对象。通过比较两组患者在治疗过程中的实验室检查结果,发热、咳嗽症状积分评分(表2)[4]、基线呼吸困难指数(baseline dyspnea index,BDI)评级(4级:极重度,没有任务,静息状态,坐或躺下都会出现气促;3级:重度,轻微活动如走平地,洗衣服或者站立,都会出现气促;2级:中度,适度的或者一般活动如走陡坡,上不到三层楼或拿起很轻的东西都会气促;1级:轻度,只有活动如爬陡坡,上楼梯超过三层楼,或举起中等量重物时才会出现呼吸困难;0级:无呼吸困难,只有极大的活动量时如携带非常重的物体,负荷上斜坡,或者跑步才会出现呼吸困难。普通的工作没有出现气促)、氧合指数、胸部影像变化、危重症和并发症发生率、核酸转阴时间来评价两组患者的治疗效果。

表2 咳嗽症状积分表
1.3 治疗方法
常规组15例,根据诊疗方案[3]予以α-干扰素(成人每次500万U或相当剂量,加入灭菌注射用水2 mL)每日2次雾化吸入,阿比朵尔200 mg/次,口服,每日3次,利巴韦林500 mg/次,静滴,每日2次,抗病毒治疗;维生素C 2 g/次,静滴,每日1次,盐酸氨溴索30 mg/次,静滴,每日2次,或乙酰半胱胺酸0.2 g/次,口服,每日3次,抗纤维化、抗氧化治疗。同时予以3~4 L/min面罩或鼻导管给氧。
1.4 糖皮质激素治疗
激素组17例,在常规组治疗方案基础上,根据重型和危重型处理方案及新型冠状病毒肺炎糖皮质激素使用的建议[5-6],予以甲泼尼龙1~2 mg/kg,静滴,分2~3次/日给药。每2~3天根据体温、呼吸困难症状改善情况减量,每次减半,疗程5~7天,最长不超过10天。治疗期间予以胃黏膜保护剂或制酸剂护胃。
1.5 统计学方法
实验室数据采用SPSS24.0统计分析软件进行处理,计量资料采用均数±标准差表示,采用t检验;计数资料以例(百分数)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 临床特征
纳入本文研究的32例患者,65岁以上患者5例,合并糖尿病、高血压等慢性基础疾病患者6例。发病到入院的平均时间(5.25±1.39)天,发病到病情加重的平均时间(8.28±1.48)天。发病时常见症状为发热(100%,32/32)、咳嗽(68.7%,22/32)、胸闷、呼吸困难(43.7%,14/32)、肌痛或疲劳(59.3%,19/32),不常见的症状是头痛(28.1%,9/32)、腹泻(15.6%,5/32)。
2.2 实验室检查
两组患者入院治疗1周后实验室检查结果比较,激素组全血白细胞计数、中性粒细胞计数、D-二聚体、乳酸脱氢酶(LDH)、纤维蛋白原、C反应蛋白(CRP)、肌酸激酶同工酶下降均较常规组明显(P<0.05),氧合指数改善明显优于常规组(P<0.05)。常规组淋巴细胞升高较激素组明显(P<0.05)。常规组肌酸激酶同工酶较入院时有轻度升高。两组病人降钙素原检查结果比较,差异无显著性(P>0.05),见表3。
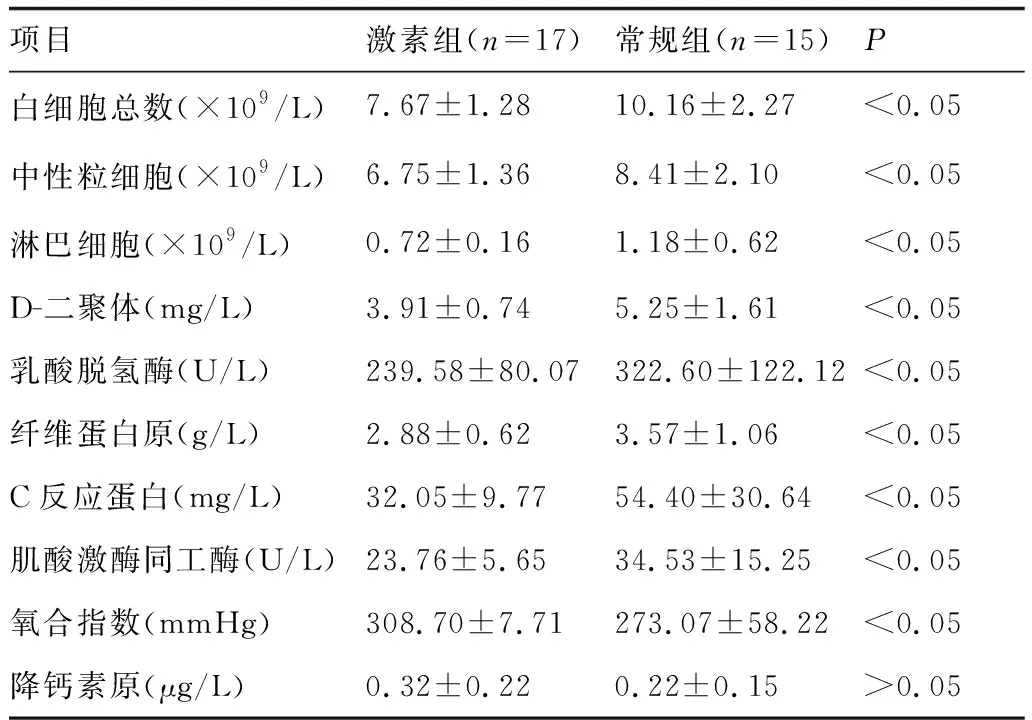
表3 两组患者治疗1周后实验室检查结果比较
2.3 胸部影像表现
胸平片示双肺中外带斑片状实变影和磨玻璃影,浸及多个肺叶,部分可见网状影及纤维条索影。肺部CT主要表现为双肺不对称性分布、胸膜下为主的磨玻璃影、实变影、磨玻璃影+实变影,部分有纤维条索样改变,少见胸腔积液和心包积液。见图1、图2。
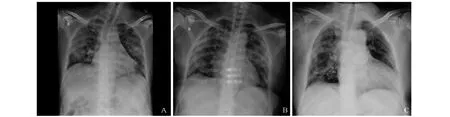
图1 重症新型冠状毒肺炎胸部平片表现A:双肺中外带片状磨玻璃样阴影;B:双肺外带片状实变影和网状影;C:右肺中外带近胸膜下片状实变影、磨玻璃影和纤维条索影

图2 重症新型冠状病毒肺炎肺部CT表现A:右肺中叶沿支气管血管束分布的片状实变影、边缘清晰、右下叶散在小斑片影,边缘模糊;B:右肺下叶大片片状实变影、边缘模糊;C:双肺胸膜下片状及斑片状实变影,与胸膜平行;D:双肺散在的淡薄片状磨玻璃样阴影,支气管血管束稍增粗
2.4 两组患者肺部CT病灶吸收所需时间比较
两组患者入院时均有不同程度的肺部影像学改变。激素组肺部CT病灶吸收时间(11.47±1.78)天。常规组肺部CT病灶吸收时间(14.46±2.55)天。激素组肺部CT病灶吸收时间短于常规组(P<0.05)。
2.5 两组患者发热持续时间,咳嗽积分、呼吸困难指数评级、氧合指数改善,危重症和并发症发生率及核酸转阴时间比较
入院时两组患者均有不同程度的发热,激素组体温下降的时间(5.35±1.11)天,常规组(6.66±1.34)天,激素组发热持续时间短于常规组(P<0.05)。激素组患者咳嗽积分、呼吸困难指数评级、氧合指数下降改善的时间短于常规组(表4,P<0.05)。常规组2例(13.3%)发展为危重症,需气管插管有创呼吸机辅助呼吸,并予以了体外膜肺氧合(extracorporeal membrane oxygenation,ECMO)支持治疗。
激素组核酸检测转阴时间(12.23±1.55)天,常规组核酸转阴时间(9.66±1.92)天,激素组核酸转阴时间长于常规组(P<0.05)。激素组1例(5.88%)无糖尿病病史的患者在治疗期间出现血糖增高(空腹血糖>7.2 mmol/L、餐后两小时血糖>11.2 mmol/L),予以胰岛素控制血糖,症状缓解后停用糖皮质激素、停用胰岛素,多次监测血糖正常。两组患者糖尿病并发症发生率比较,差异无统计学意义(P>0.05)。
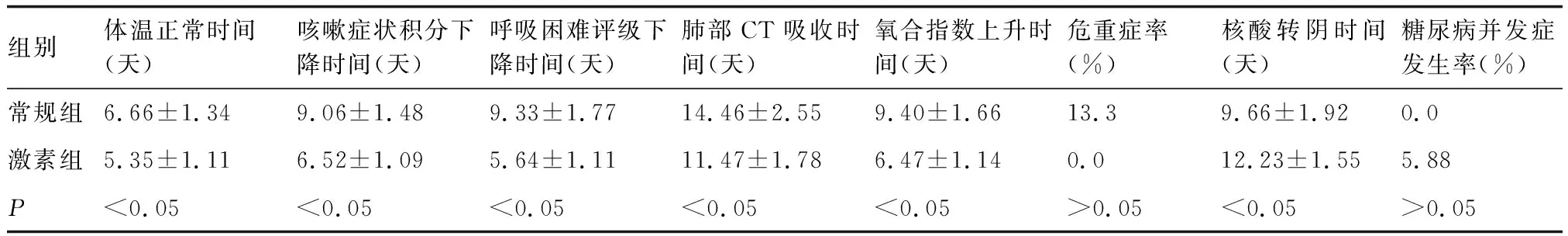
表4 两组治疗效果比较
3 讨 论
COVID-19是由SARs-Cov-2病毒引起的一种急性呼吸综合征,其病理生理机制与严重急性呼吸综合征(SARS)、中东呼吸综合征(middle East respiratory syndrome,MERS)等疾病相似[7]。SARs-Cov-2与肺泡上皮细胞上的血管紧张转化酶2(angiotensin converting enzyme2,ACE2)受体有高度亲和性[8],可下调肺泡上皮细胞ACE2的活性,引起肺血管扩张,通透性增高。病毒感染肺泡上皮细胞后激发了机体的细胞和体液免疫反应,肺内促炎细胞因子白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、干扰素-γ(interferon-γ,INF-γ)等增加,抗炎细胞因子白细胞介素-10(interleukin-10,IL-10)、白细胞介素-13(interleukin-13,IL-13)、转化生长因子-β(transforming growth factor-β,TGF-β)等下降[9],炎症反应平衡失调,过度的炎症反应导致急性呼吸综合征的发生。其后的病理解剖结果报道证实这一过程[10]。
SRAS-Cov-2对人类来说是一种全新的病毒,机体对病毒缺乏特异性中和抗体,容易发生重症和危重症而危及生命。COVID-19重症患者约占25.5%,部分患者7~10天左右病情加重,出现呼吸衰竭[11]。本文回顾性研究的数据及相关文献显示[12],重症新型冠状病毒肺炎主要是由于病毒感染机体后,因机体对病毒缺乏特异性免疫力,病毒在体内迅速复制激发机体强烈的细胞和体液免疫,从而产生细胞因子风暴,表现为外周血淋巴细胞绝对值下降、中性粒细胞绝对值明显升高、CRP、IL-6、铁蛋白明显升高,肺部影像病灶迅速进展等。这一系列检查结果的变化,对应患者症状的主要表现为:反复高热、胸闷、呼吸困难加重,顽固性干咳,氧合指数降低。由于目前没有针对SARS-Cov-2疗效确切的抗病毒药物,因此糖皮质激素在重症患者中的应用成了研究和关注的焦点,也存在很多争论。但激素用于重症病毒性肺炎的治疗比较普遍。
糖皮质激素是一种强抗炎及免疫抑制药物,通过基因和非基因途径发挥抗炎和免疫抑制作用,它能抑制机体单核巨噬细胞和淋巴细胞的增殖,减少炎症细胞的产生,也能抑制炎症细胞因子的分泌,减轻炎症反应[13]。但同时对机体正常免疫起到抑制作用。糖皮质激素治疗可延长病毒在体内复制时间,导致核酸转阴时间延长。
有研究结果显示[14],在病程的前3~5天内进行系统性糖皮质激素治疗可以提高重症COVID-19患者的血氧饱和度和氧合指数。在一项120例[15]患者的研究中,老年普通型新型冠状病毒肺炎治疗中短期小剂量应用糖皮质激素能够更快地促进肺部病灶吸收,改善临床症状,控制病情进展。另外陈实等[16]在通过对109例COVID-19患者的回顾性研究中指出小剂量使用糖皮质激素治疗,可快速控制肺部病变的加重,改善患者的一般情况。本研究结果显示,激素组炎症指标下降明显优于常规组,肺部CT病灶吸收所需时间明显短于常规组,病灶吸收时间缩短3天左右,表明糖皮质激素可以明显减轻全身炎症反应,促进肺部病灶吸收。与常规组比较,激素组发热持续时间缩短2天左右,咳嗽、呼吸困难、低氧血症的持续时间缩短3~4天。表明糖皮质激素可有效缓解患者的主要临床症状。激素组在治疗期间无病例发展成危重症,常规组有2例发展成危重症并需要气管插管有创呼吸机、ECMO作呼吸支持治疗。
糖皮质激素在COVID-19患者的危重症发生率方面无明显优势,对生存优势没有特别的干预作用。然而、糖皮质激素能抑制细胞因子风暴,在缓解疾病严重程度、控制病情进展、促进肺部病灶吸收方面具有良好的临床疗效。本研究病例数不足,存在一定的局限性。
致谢:天津中医药大学附属医院熊桅老师在文章的构思、命题、写作方法等多方面的详细指导。