第二产程时长与盆底功能近期损伤的相关性分析
2020-12-09纪伟青周陈华叶晓慧单晶晶
纪伟青 周陈华 叶晓慧 单晶晶
女性盆底功能障碍性疾病(female pelvic floor dysfunction,FPFD)是指因盆底支持结构缺陷、退化或损伤而造成盆腔脏器位置或功能异常的一组疾病,主要包括盆腔器官脱垂、压力性尿失禁、粪失禁、慢性盆腔疼痛及女性性功能障碍等[1]。妊娠和分娩是导致FPFD最重要的独立危险因素,尤以阴道分娩危险性最高[2]。近年来,国内外关于分娩方式、胎儿体重、孕产次、BMI等与FPFD的研究层出不穷[3-4],但阴道分娩过程中第二产程的时长是否与FPFD相关却少有报道。本研究通过分析在本院阴道分娩的足月单胎初产妇的临床资料,探讨第二产程时长与盆底功能近期损伤的相关性,现报道如下。
1 对象和方法
1 对象 选取2018年8月至2019年8月在本院阴道分娩的足月单胎初产妇142例。纳入标准:(1)阴道分娩;(2)足月单胎;(3)初产妇;(4)能理解问卷内容并愿意接受问卷调查和评估。排除标准:(1)剖宫产;(2)多胎;(3)未足月;(4)孕期有明显高危因素(如妊娠合并心脏病、糖尿病、妊娠期高血压疾病、前置胎盘等);(5)有盆腔手术史。根据第二产程时长分为>2 h组29例(观察组)和≤2 h组 113例(对照组),两组产妇年龄、孕前BMI、新生儿体重、第一产程时长等比较差异均无统计学意义(均P>0.05),见表1。本研究经医院伦理委员会审查通过,所有产妇均知情同意。
1.2 方法 产后6~8周由妇科专科医师进行病史采集、盆腔脏器脱垂评分(pelvic organ prolapse quantitation,POP-Q)(分度标准见表 2)[5]、手测盆底肌力(采用Oxford评分法,手测分级见表3)[6]、盆底肌肌电检测以及国际尿失禁咨询委员会推荐的盆腔器官脱垂/尿失禁性功能问卷简版评分(prolapse and incontinence sexual function questionnaire,PISQ-12)和盆底功能影响问卷简版(pelvic floor impact questionnaire short form,PFIQ-7)评分[7],进行产后近期盆底功能的综合评估。检查的妇科专科医师和研究者采取双盲法。盆底肌电检测采用加拿大RAYEE-A盆底肌电生物反馈仪(南京伟思医疗科技股份有限公司),通过放置阴道探头,在仪器中获得盆底Ⅰ、Ⅱ类肌纤维肌电图和疲劳度,分别表现盆底肌收缩的强度和耐力,肌电图的数值用平均肌电压(μv)表示。
1.3 统计学处理 采用SPSS 23.0统计软件。符合正态分布的计量资料以表示,组间比较采用两独立样本t检验;不符合正态分布的计量资料以M(P25,P75)表示,组间比较采用秩和检验;计数资料以率表示,组间比较采用χ2检验;等级资料组间比较采用Mann-Whitney U检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组产妇FPFD发生情况比较 观察组产妇压力性尿失禁和子宫阴道脱垂发生率均高于对照组,差异均有统计学意义(均P<0.05),而两组产妇混合性尿失禁、其他类型尿失禁、便秘和盆底痛发生率比较差异均无统计学意义(均P>0.05)。两组患者粪失禁发生率均为0.00%,见表 4。
2.2 两组产妇POP-Q分度情况比较 观察组产妇POP-Q分度高于对照组,差异有统计学意义(P<0.05),见表5。
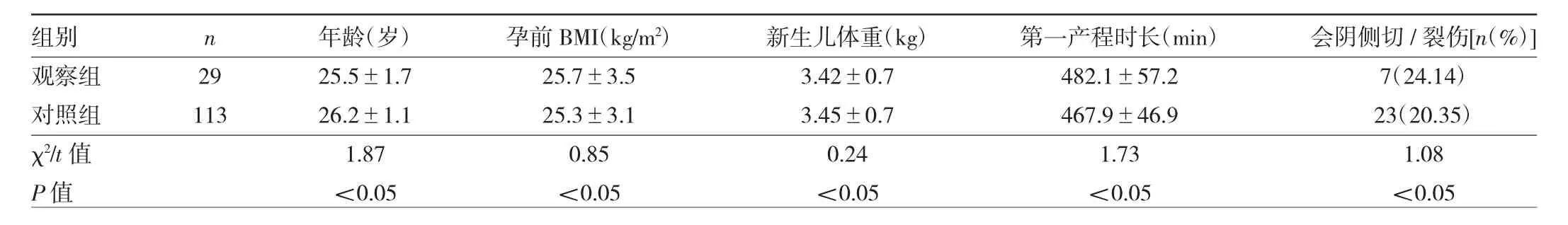
表1 两组产妇一般资料比较

表2 POP-Q分度标准
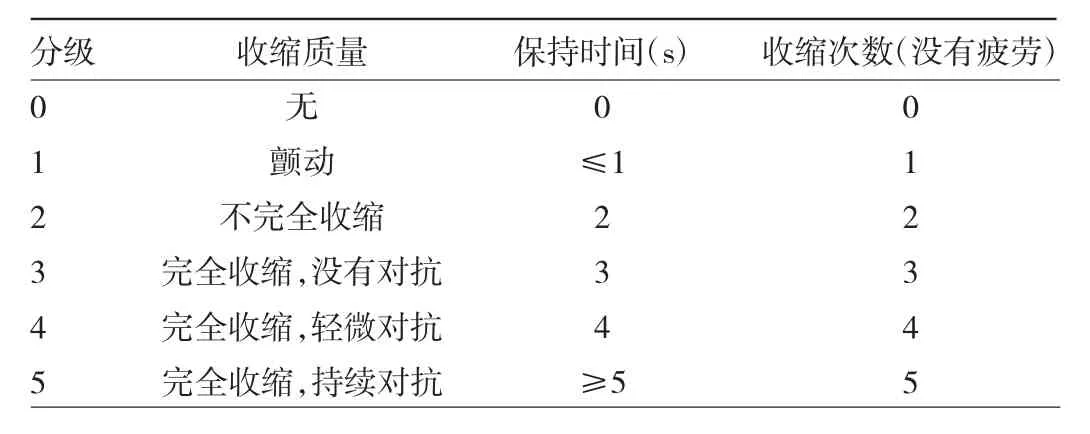
表3 盆底肌力手测分级
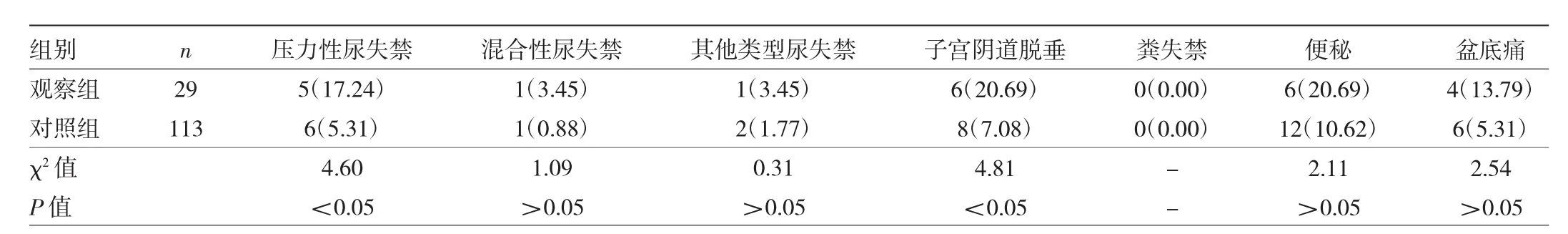
表4 两组产妇FPFD发生情况比较[例(%)]
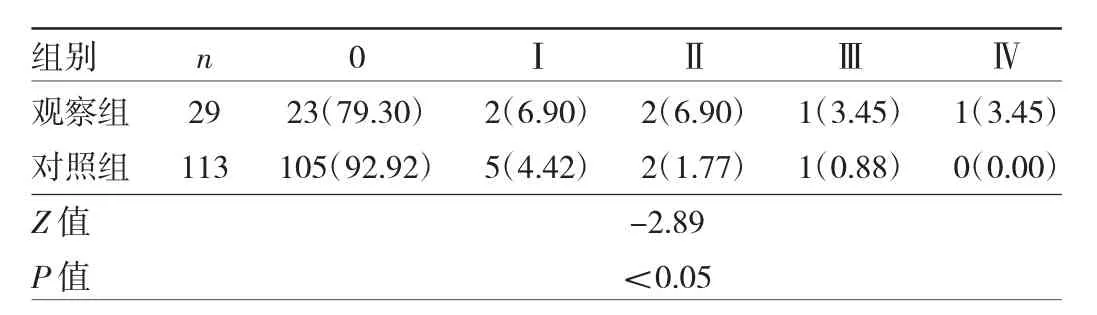
表5 两组产妇POP-Q分度情况比较[例(%)]
2.3 两组产妇手测盆底肌肌力比较 观察组产妇手测盆底肌肌力低于对照组,差异有统计学意义(P<0.05),见表6。观察组产妇盆底肌Ⅰ类肌电压和Ⅱ类肌电压均低于对照组,且Ⅰ类肌纤维疲劳度和Ⅱ类肌纤维疲劳度均高于对照组,差异均有统计学意义(均P<0.05),见表7。

表6 两组产妇手测盆底肌肌力比较[例(%)]
2.4 两组产妇PISQ-12评分和PFIQ-7评分比较 观察组产妇PISQ-12评分和PFIQ-7评分分别为(45.24±2.16)和(20.78±8.09)分,均高于对照组的(40.60±6.12)和(10.32±4.38)分,差异均有统计学意义(t=4.01和9.42,均 P<0.05)。
3 讨论
产科因素、肥胖、超重、长期便秘和盆腔外伤等因素与FPFD的发生密切相关[8],而经阴道分娩(尤其是多次分娩)是FPFD最常见的产科因素[9]。由于盆底结构相对封闭,骨盆的活动性极小,在胎儿通过产道进行分娩时(即第二产程),腹腔对胎儿的压力主要作用于盆底的软组织,此时盆底肌群是主要的受力部分[10]。肛提肌是分娩时主要的受力肌群,其最大拉伸长度约为正常长度的1倍以上,因而极易出现水肿和撕裂,严重时可出现断裂[11]。此外,盆底还分布着大量神经和血管,胎儿通过时的压力及会阴部撕裂伤都会对周围血管神经造成损伤,从而影响所支配肌肉的功能[12]。第二产程延长导致胎头对盆底肌肉和神经的持续性机械压迫和扩张时间更持久,损伤作用更剧烈,当超出人体生理改变所能承受的最大限度时,会导致盆底的肌肉、神经、筋膜等组织结构发生永久性、不可逆性损伤,从而增加FPFD的发生率[13]。
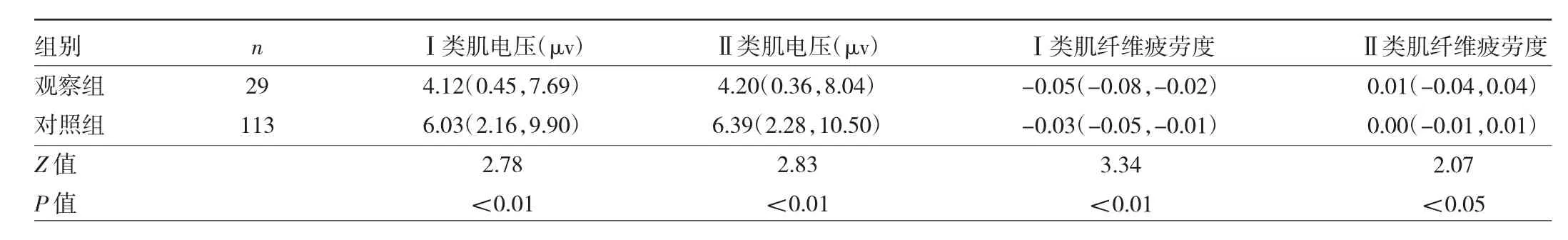
表7 两组产妇盆底肌肌电情况比较
本研究中,两组产妇一般情况比较差异均无统计学意义。观察组产妇压力性尿失禁、子宫阴道脱垂发生率均高于对照组,且子宫阴道脱垂POP-Q分度高于对照组,说明第二产程时长延长的产妇,FPFD发生的概率增加,而两组患者混合性尿失禁、其他类型尿失禁、便秘和盆底痛发生率比较差异均无统计学意义,可能与本研究选取的样本量较少有关,后续有待增加样本量,进行多中心研究进一步证实。观察组产妇手测盆底肌肌力低于对照组,盆底肌Ⅰ类肌电压和Ⅱ类肌电压均低于对照组,且Ⅰ类肌纤维疲劳度和Ⅱ类肌纤维疲劳度均高于对照组,说明第二产程延长会降低盆底肌力,增加疲劳度,对盆底肌肉具有损伤作用。观察组盆腔脏器脱垂尿失禁性功能问卷PISQ-12评分和盆底功能障碍问卷PFIQ-7评分均高于对照组,说明第二产程延长对盆底肌的损伤,在一定程度上已影响产妇的生活质量,需引起足够重视。
综上所述,本研究表明第二产程时长延长可明显增加产妇发生盆底肌群结构和功能损伤的风险,增加FPFD的发生概率,从而影响产妇的生活质量。但国内外关于第二产程延长对产后盆底功能影响的相关文献甚少,尚需大样本资料的进一步证实。尤其是近年来新产程标准的提出,虽然在保证母儿健康的前提下能正确观测和判断产程、减少产科干预、降低剖宫产率[14],但是否会增加FPFD的发生以及是否会降低妇女远期生活质量,仍有待进一步研究。
