上海40~59岁无症状人群结肠直肠腺瘤的检出率及其与胃息肉检出的关系
2020-12-08徐琛莹许庆玲唐陈月俞丽芬
徐琛莹,许庆玲,唐陈月,俞丽芬
(1.上海交通大学医学院附属瑞金医院a.老年科,b.消化科,上海 200025;2.上海交通大学医学院附属瑞金医院无锡分院消化科,江苏 无锡 214000;3.江苏省苏州大学附属第一医院消化科,江苏 苏州 215006)
根据2019年1月国家癌症中心的统计数据(来自2015年全国肿瘤登记资料),我国结肠直肠癌(colorectal cancer,CRC)发病率为31.96/10万,位居男性恶性肿瘤的第4位;在女性中发病率为24.25/10万,居第3位[1]。CRC筛查能有效提高其早期诊断率,从而提高治愈率、生存率并降低死亡率。近年来的流行病学调查显示[2],CRC的发病年龄逐渐年轻化,50岁以下的发病率每年上升2%,死亡率每年上升1.3%。2018年美国相关筛查指南建议,无症状的一般风险人群需从45岁开始行结肠镜筛查[3]。
结肠直肠黏膜表面突出到肠腔的息肉状病变,在未确定病理性质前均称为息肉,其中炎性息肉最常见,是良性病变。然而,腺瘤是CRC的主要癌前疾病(约占全部CRC癌前病变疾病的85%以上),进展期腺瘤的年化癌变率高达2.6%~5.8%[4]。研究提示,提高结肠直肠腺瘤的检出率能有效降低CRC的患病风险[5]。近年来,有文献报道胃息肉患者中结肠息肉的发生率高于无胃息肉者,提示结肠息肉的发生可能与胃息肉相关[6-7]。但目前国内外指南均尚未对胃息肉患者是否需进行结肠镜筛查提出建议,缺乏相关大数据分析结果的支持,可能是原因之一。
本研究以2015年至2018年在上海交通大学医学院附属瑞金医院内镜中心首次接受麻醉结肠镜和胃镜检查的40~59岁CRC一般风险人群为研究对象,分析40~59岁男性及女性患者的结肠直肠息肉、腺瘤、进展期腺瘤与胃息肉检出情况间的关系,探讨50岁以下CRC一般风险人群中有胃息肉者是否是结肠镜筛查的新目标人群。
资料与方法
一、资料
回顾分析2015年1月至2018年12月间在上海交通大学医学院附属瑞金医院院内镜中心接受检查的40~59岁CRC一般风险人群,均为首次接受麻醉肠镜检查并自愿要求同时行胃镜检查者。所有研究对象在行内镜检查前均签署知情同意书。将内镜活检病理报告为胃息肉(增生性息肉或炎性息肉)、结肠直肠息肉、腺瘤[管状腺瘤和(或)绒毛状腺瘤,伴或不伴低级别内瘤变、高级别内瘤变]的患者纳入本研究。本组排除胃肿瘤、结肠直肠恶性肿瘤、各种结肠息肉病综合征、炎性肠病、胃肠息肉治疗后及有胃肠外科手术史的患者。本研究通过上海交通大学医学院附属瑞金医院伦理委员会的审核[批号2015(83)]。
二、方法
1.内镜检查:行麻醉胃镜、结肠镜检查的患者,事先完成麻醉评估,按照内镜检查前的注意事项及告知书进行饮食和肠道清洁准备。结肠镜检查时发现肠道准备差者予择期重做;常规结肠镜退镜观察时间不少于6 min。若内镜检查发现病变,常规取活检送病理检查。胃镜和结肠镜分别采用日本富士通公司的EG-590WR和EC-530WI及奥林巴斯公司的GIF-H260和CF-H260AZI。
2.病理检查:内镜活检标本按照病理科常规处理,由至少2名病理科医师进行阅片、审核、判定结果。根据结肠直肠息肉及腺瘤的送检部位分为直肠、左半结肠(降结肠、乙状结肠)以及右半结肠(回盲部、升结肠、肝曲、横结肠、脾曲)。
3.研究对象的选择及对照组设置:根据内镜检查结合活检病理报告,收集胃息肉组和胃镜阴性组(对照组)(胃黏膜未见明显异常者),比较2组的结肠直肠息肉、腺瘤和进展期腺瘤的检出率。进展期腺瘤定义[8-9]为至少符合以下1项条件,息肉或病变直径≥10 mm;绒毛状息肉或混合性息肉中绒毛样结构≥25%;病理活检提示高级别内瘤变。若同一例患者有多个部位的活检标本,既有结肠息肉也有结肠直肠腺瘤的病理报告,则统一归于腺瘤的检出。
4.统计学处理:所有研究对象的年龄分层、麻醉胃镜和结肠镜检查结果等计数资料以例次(百分比)表示,采用SPSS 13.0软件处理数据,组间比较采用卡方检验,P<0.05为差异有统计学意义。
结果
一、一般资料
2015年至2018年期间,接受麻醉胃镜、结肠镜检查的40~59岁CRC一般风险人群总计12 847人,符合本研究入选标准的共11 918人,其中,男性5 616人(47.1%),女性6 302人(52.9%)。40~44岁、45~49岁、50~54岁和55~59岁4个年龄段的人数分别为2 126人(17.8%)、2 667人(22.4%)、3 337人(28.0%)和3 788人(31.8%)。
二、40~59岁男性和女性胃息肉和(或)结肠直肠息肉、腺瘤、进展期腺瘤总体检出率
在11 918名研究对象中,胃镜共检出息肉1 411例(11.8%),其他(胃溃疡、糜烂性胃炎及充血性胃炎等胃黏膜异常)5 280例(44.3%),胃镜阴性者为5 227例(43.9%),其中男性检出胃息肉518例(9.2%),女性检出胃息肉893例(14.2%);结肠镜共检出结肠直肠息肉1 271例 (10.7%),结肠直肠腺瘤1 833例 (15.4%),其中进展期腺瘤434例 (3.6%)。男性检出结肠直肠息肉789例(14.0%),女性检出结肠直肠息肉482例(7.6%);男性检出结肠直肠腺瘤1 113例(19.8%),女性检出结肠直肠腺瘤720例(11.4%);男性检出进展期腺瘤264例(4.7%),女性检出进展期腺瘤170例(2.7%)。将胃镜、结肠镜结果相互匹配后,胃息肉合并结肠直肠息肉的检出率为1.4%(163例),胃息肉合并结肠直肠腺瘤的检出率为2.0%(236例),胃息肉合并结肠直肠进展期腺瘤的检出率为0.4%(50例)(见表1)。
三、40~59岁男性及女性胃息肉组与胃镜阴性组间的结肠直肠息肉、腺瘤、进展期腺瘤检出率
结肠直肠息肉、腺瘤及进展期腺瘤在胃息肉组(1 411例)中的检出率分别是11.6%、16.7%及3.5%,在胃镜阴性组 (5 227例)分别是8.2%、11.7%及2.6%。结肠直肠息肉(P<0.001)、腺瘤(P<0.001)及进展期腺瘤(P=0.047)的检出率差异在2组间均有统计学意义(见表2)。
在40~44岁(10.6%比4.2%,P=0.004)和55~59岁(12.5%比7.4%,P<0.05)年龄段女性中,胃息肉组与胃镜阴性组间的结肠直肠息肉检出率差异存在统计学意义(见表2)。
结肠直肠腺瘤的检出率,在胃息肉组40~44岁、45~49岁、50~54岁和55~59岁4个年龄段的男性中分别为14.6%、26.7%、18.8%和26.3%,在相应年龄段的女性中分别为7.6%、11.2%、14.6% 和17.2%。其中,45~49岁男性 (26.7%比11.7%,P<0.001)和55~59岁女性(17.2%比12.0%,P<0.05)的结肠直肠腺瘤检出率在胃息肉组中显著高于胃镜阴性组。胃息肉组中结肠直肠腺瘤的检出率,45~49岁男性与40~44岁男性相比,差异有统计学意义 (26.7%比14.6%,P=0.031);45~49岁男性与50~54岁及55~59岁男性间比较,50~54岁与55~59岁男性间比较,差异均无统计学意义(P>0.05)(见表2)。

表1 40~59岁男性和女性胃息肉和(或)结肠直肠息肉、腺瘤、进展期腺瘤总体检出率的分布情况[n(%)]
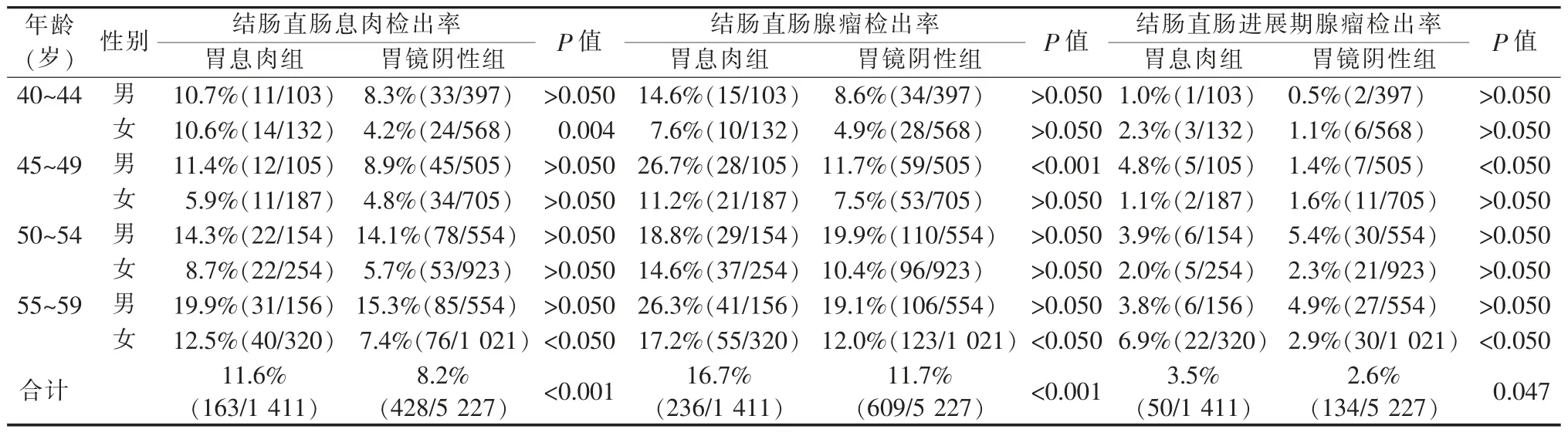
表2 40~59岁男性和女性患者在胃息肉组和胃镜阴性组结肠直肠息肉、腺瘤、进展期腺瘤检出率的分布情况(%)
比较胃息肉组与胃镜阴性组结肠直肠进展期腺瘤的检出率,在45~49岁年龄段的男性(4.8%比1.4%,P<0.05)和55~59岁年龄段的女性(6.9%比2.9%,P<0.05)中,都是胃息肉组检出率明显较高,2组间的差异具有统计学意义(见表2)。
四、结肠直肠息肉、腺瘤、进展期腺瘤在胃息肉组及胃镜阴性组间的临床特征分析
在胃息肉组(见表3~5),结肠直肠息肉合并单发胃息肉的百分比为6.9%,合并多发胃息肉的百分比为4.6%,部位以左半结肠居多(4.0%);结肠直肠腺瘤合并单发胃息肉的百分比为10.8%,合并多发胃息肉的百分比为5.9%,腺瘤在左半结肠(6.2%)与右半结肠(5.1%)的分布比例相近。进展期腺瘤合并单发胃息肉的百分比为2.1%,合并多发胃息肉的百分比为1.5%,部位以左半结肠较多(1.1%)。
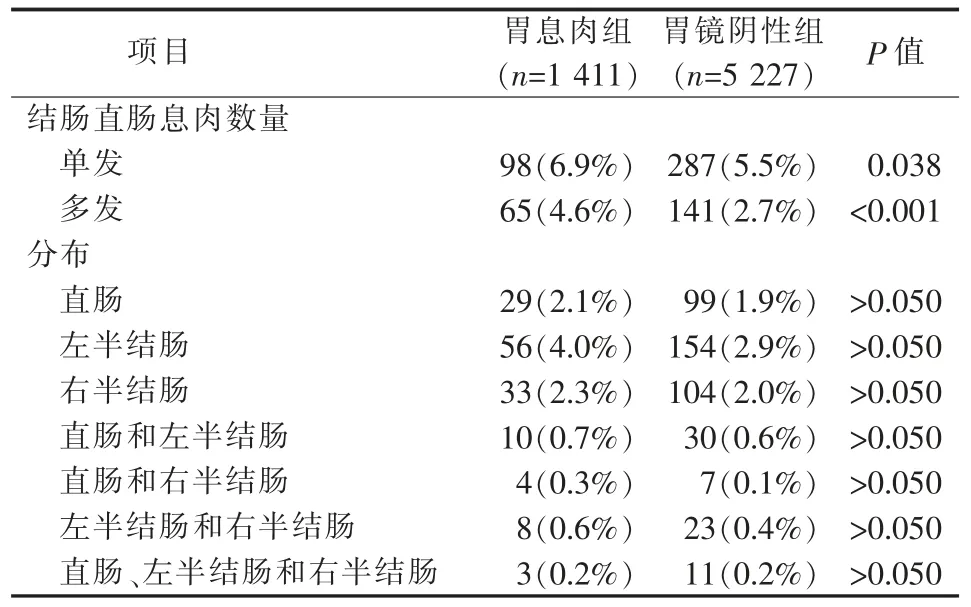
表3 结肠直肠息肉的数量、部位在胃息肉组与胃镜阴性组间的分布特征
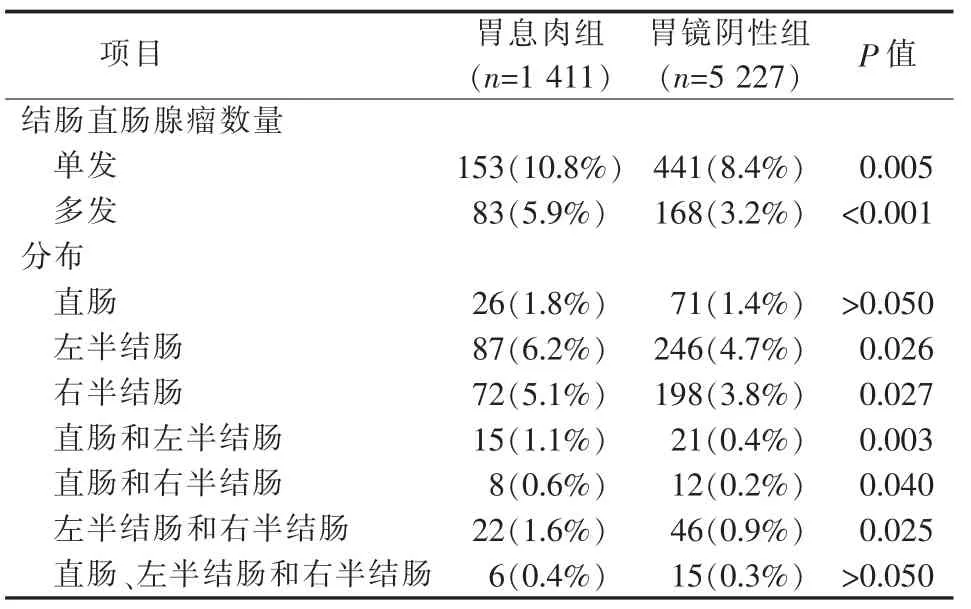
表4 结肠直肠腺瘤的数量、部位在胃息肉组与胃镜阴性组间的分布特征
讨论
目前,美国CRC相关筛查指南已建议将一般风险人群的初筛年龄从50岁下降至45岁[3],而我国专家共识的筛查对象仍是50岁以上的高危人群[10]。2017年发表的中国CRC发病与死亡分析结果表明,CRC的发病率在35岁之后快速增长,到80~84岁达到高峰;死亡率在40岁之后快速增长;男性发病率高于女性,城市高于农村[11]。2020年3月,美国癌症协会发布了CRC的统计报告[2],其中50岁以下人群中确诊CRC近1.8万例,占CRC新发病例的12%。该报告估计美国2020年将有53 200人死于CRC,预计约7%的患者年龄小于50岁。Ladabaum等[12]利用Markov模型分析并验证了从45岁开始进行CRC筛查的成本效益是经济且有效的。然而,我国50岁以下CRC一般风险人群是否也需要纳入结肠镜筛查范围,目前尚无大规模调查数据的支持。
有研究认为,胃息肉与结肠直肠肿瘤的发生率相关[7],是结肠直肠腺瘤的一项独立危险因素,若发现患者存在胃息肉时则应警惕结肠直肿瘤的发生。相关报道[13-14]的主要不足在于研究病例数较少,结肠直肠腺瘤分型信息不全,以50岁以上高危人群为主,但缺乏50岁以下一般风险人群的内镜筛查数据。本研究纳入的40~59岁CRC一般风险人群共11 918人,40~44岁、45~49岁、50~54岁和55~59岁4个年龄段的人数均多于2 000人,各年龄段男性和女性的人数也均多于1 000人。不仅提供了胃息肉组与胃镜阴性组中结肠直肠息肉、腺瘤和进展期腺瘤检出率在50岁以上(50~54岁和55~59岁年龄段)男性及女性中的分布情况,而且还提供了50岁以下(40~44岁和45~49岁年龄段)人群中的相应信息。目前在探讨胃息肉与结肠直肠腺瘤间关系方面,迄今尚未见有类似超过1万例以上的临床大数据分析报告。
本研究发现,40~59岁合并结肠直肠息肉或腺瘤患者的胃息肉均以单发为主,相应的结肠直肠息肉以左半结肠分布较多;腺瘤的发生部位中,位于左半结肠与位于右半结肠的比例相近。这与Pommergaard等[15]的研究发现小于60岁患者的腺瘤主要发生于左半结肠,大于60岁患者的腺瘤更多发生在右半结肠,部分结果类似。目前,有关胃息肉增加结肠直肠肿瘤发生的确切机制尚不清楚,可能与结肠直肠腺瘤性息肉的Apc基因突变、微卫星不稳定性以及K-RAS基因突变等方面有共同通路相关[16]。另外,环境因素如吸烟、幽门螺杆菌感染等也有一定影响[17-18]。
根据美国消化内镜协会结肠镜筛查的质控要求,50岁以上CRC一般风险人群的腺瘤检出率应达到以下标准,男性25%,女性15%[19]。本研究中单纯结肠直肠腺瘤(不合并胃息肉)的总体检出率较低,在40~44岁、45~49岁、50~54岁和55~59岁年龄段的男性中分别为10.8%、15.4%、18.4%和23.8%,在女性中的相应百分比为6.1%、7.5%、10.0%和11.9%。胃息肉组中结肠直肠腺瘤的检出率显著高于胃镜阴性组 (16.7%比11.7%,P <0.001),其中合并胃息肉45~49岁男性的结肠直肠腺瘤检出率为26.7%,与55~59岁男性相近(26.3%),均超过25%。合并胃息肉的女性患者中,除了55~59岁结肠直肠腺瘤的检出率为17.2%,40~44岁、45~49岁和50~54岁3个年龄段均未超过15.0%。另外,在合并胃息肉的男性患者中,45~49岁年龄段的结肠直肠腺瘤检出率显著高于40~44岁,但与50~54岁、55~59岁男性患者之间无差异。
总之,本研究对40~59岁CRC一般风险人群的胃镜、结肠镜大数据筛查结果进行分析,发现45~49岁男性胃息肉患者其结肠直肠腺瘤检出率已达到50岁以上CRC筛查的标准,提示该人群可能为50岁以下结肠镜筛查的新目标人群。
