人工关节置换术治疗股骨颈骨折的疗效及并发症发生率影响分析
2020-12-07辽宁省本溪市中心医院骨科二病房辽宁本溪117000
辽宁省本溪市中心医院骨科二病房 (辽宁 本溪 117000)
内容提要:目的:分析人工关节置换术治疗股骨颈骨折的临床应用效果。方法:选取2018年6月~2019年8月在本院接受治疗的98例股骨颈骨折患者,分为对照组和观察组各49例,分别实施常规螺钉内固定术与人工关节置换术进行治疗,比较两组患者手术前后的Harris髋关节功能评分与VAS评分情况,对比术后的并发症发生率。结果:手术前,两组患者的Harris髋关节功能评分与VAS评分对比无统计学价值(P>0.05);手术后,观察组的Harris髋关节功能评分高于对照组,观察组的VAS评分低于对照组,且观察组的并发症发生率更低,差异具有统计学价值(P<0.05)。结论:针对股骨颈骨折患者,采用人工股骨头置换术进行治疗,其临床效果比较明显,能够有效减缓患者的疼痛,改善其髋关节功能,减少并发症的产生。
股骨颈骨折是临床上骨科较常见的疾病之一,主要是由骨质疏松疾病所致,该类患者无法耐受长期卧床,且临床并发症相对较多,如不及时接受治疗,可加大致残和病死的概率,对患者的生命健康构成巨大的威胁[1,2]。本研究分析了人工关节置换术治疗股骨颈骨折的临床应用效果,汇报如下。
1.资料与方法
1.1 临床资料
将本院2018年6月~2019年8月收治的98例股骨颈骨折患者按照数字表法分为对照组和观察组各49例,对照组男31例,女18例,平均年龄(54.5±2.2)岁;观察组男29例,女20例,平均年龄(57.6±2.5)岁。对比两组的临床资料,差异无统计学意义(P>0.05)。
纳入标准:①参与患者通过影像学检查后均符合《骨折(第三版)》中的诊断标准;②患者自愿参加且家属对本研究均知情。排除标准:①患有合并肝肾等重要脏器器质性病变者;②患有意识障碍者或合并精神疾病者。
1.2 方法
对照组采用常规螺钉内固定术:指导本组患者取仰卧位姿势,垫高患者的患侧臀部,在C臂X射线透视机引导下,旋转远端骨折段进行复位,在大粗下方置入导针,对骨折位置进行临时固定,再采用空心螺钉进行固定,之后予以逐层缝合切口。
观察组采用人工关节置换术:术前对本组患者进行硬膜外麻醉,指导患者取侧俯卧位姿势,使患肢朝上,患髋屈曲外倾45°,前倾13°左右。切断臀中肌使关节囊,切开关节囊,使其外翻,推移股骨颈基底的关节囊,使其充分显露,保留患者髋关节内的大转子。将患者的患肢进行适当旋转,精确探查其股骨头颈骨折处,使留在髋白内的股骨头骨折端显露,采用取出器钻入股骨头部,拉离髓臼,截断圆韧带后取出股骨头,并测量所取出的股骨头直径,结合术前摄片,在备选的人工股骨头中选取大小合适的假体股骨头,稍微予以修整,明确位置,植入假体股骨头,之后清理切口,并予以缝合。
两组患者术前术后均予以抗感染治疗,并指导相关的康复锻炼。
1.3 观察指标与判定标准
①采用Harris髋关节功能评分标准与疼痛评分量表(VAS)对两组进行测评,髋关节功能评分为0~50分,分值越高,则髋关节功能越好,疼痛评分为0~30分,分值越高,则疼痛越严重[3];②观察两组股骨头坏死、下肢深静脉血栓以及术后感染的并发症发生情况,并发症发生率=(股骨头坏死例数+下肢深静脉血栓例数+术后感染例数)/总例数×100%。
1.4 统计学分析
应用SPSS20.0统计学软件对本研究数据进行处理,P<0.05表示差异具有统计学价值。
2.结果
2.1 两组手术前后的Harris髋关节功能与VAS的评分比较
手术前,两组的各项评分对比无统计学价值(P>0.05);手术后,观察组的Harris髋关节功能评分更高,观察组的VAS评分更低,有统计学价值(P<0.05),见表1。
表1.两组手术前后的Harris髋关节功能与VAS的评分比较(n=49,±s,分)
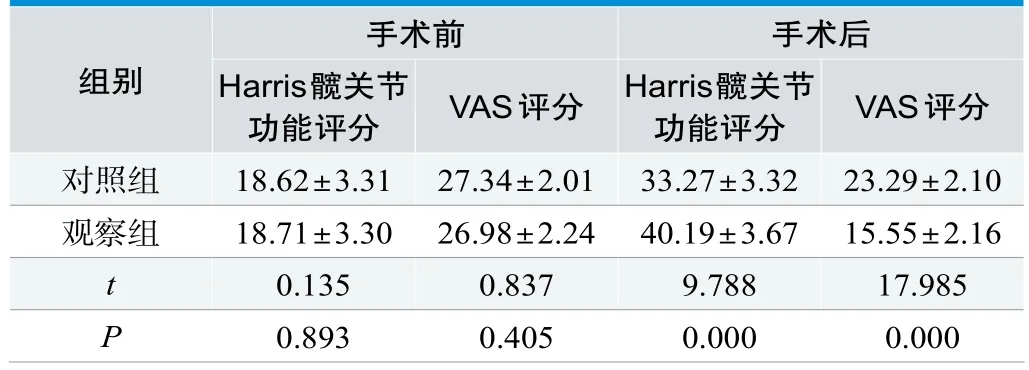
表1.两组手术前后的Harris髋关节功能与VAS的评分比较(n=49,±s,分)
组别手术前 手术后Harris髋关节功能评分 VAS评分 Harris髋关节功能评分 VAS评分对照组 18.62±3.31 27.34±2.01 33.27±3.32 23.29±2.10观察组 18.71±3.30 26.98±2.24 40.19±3.67 15.55±2.16 t 0.135 0.837 9.788 17.985 P 0.893 0.405 0.000 0.000
2.2 两组患者术后并发症情况比较
观察组的并发症发生率为2.04%,低于对照组的14.28%,有统计学价值(P<0.05),见表2。
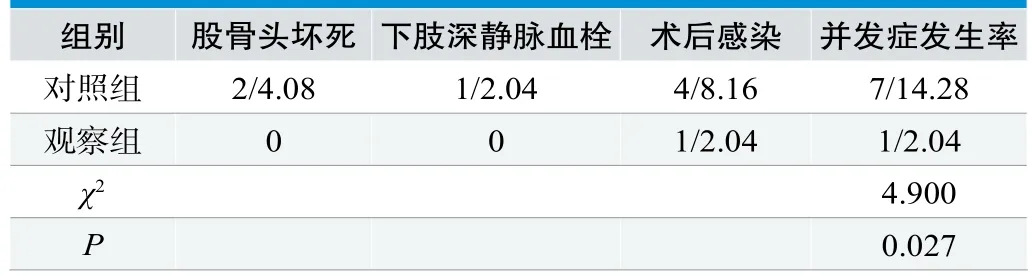
表2.两组患者术后并发症情况比较(n=49,n/%)
3.讨论
随着我国科技的发展,人们生活方式的改变,患股骨颈骨折的概率呈现出逐年上涨趋势。临床表明,针对于股骨颈骨折患者,通过手术的治疗途径可以相应地降低其致残率与致死率[4]。现临床上较多采用常规螺钉内固定术与人工关节置换术等治疗方式进行治疗,常规螺钉内固定术应用于临床实践中,并发症较高,其效果也不太理想,人工关节置换术主要是依据患者骨折处的实际情况,为其选择合适大小的骨水泥型股骨假体进行置换[5]。有研究证实,采用人工关节置换术对患者进行治疗,效果显著,不仅操作简单、固定效果也要优于常规螺钉内固定术,可有效改善患者的患肢肢体功能,减少并发症的发生。本研究中,分组进行了比较,结果显示,手术前,两组患者的Harris髋关节功能评分与VAS评分无显著差异,不具有统计学价值(P>0.05);手术后,观察组的Harris髋关节功能评分高于对照组,观察组的VAS评分明显低于对照组,且观察组的并发症发生率更低,差异具有统计学价值(P<0.05)。
总而言之,人工股骨头置换术应用于股骨颈骨折患者中,效果显著,可有效减缓患者疼痛,改善其髋关节功能,减少并发症的产生。
