宫腔镜技术在剖宫产术后子宫瘢痕部位妊娠治疗中的应用研究
2020-12-02崔金秀
崔金秀

【摘要】 目的 探讨宫腔镜技术在剖宫产术后子宫瘢痕部位妊娠治疗中的应用效果。方法 84例剖宫产术后子宫瘢痕妊娠患者, 随机分为对照组和观察组, 每组42例。对照组实施超声引导下传统清宫术, 观察组实施宫腔镜下病灶切除术。对比两组的手术疗效、手术指标、术后恢复指标及并发症发生情况。结果 观察组治疗总有效率为95.24%, 明显高于对照组的71.43%, 差异具有统计学意义 (P<0.05)。观察组的手术时间(57.21±7.46)min短于对照组的(71.03±6.94)min, 观察组住院时间、瘢痕包块消失时间、HCG转阴时间、月经恢复时间分别为(8.22±1.67)、(36.78±5.42)、(30.16±4.37)、(40.47±5.24)d, 均短于对照组的(15.74±3.13)、(49.82±7.05)、(38.29±5.06)、(48.61±5.48)d, 术中出血量(58.69±6.35)ml少于对照组的(120.83±13.90)ml, 差异均具有统计学意义 (P<0.05)。观察组并发症发生率9.52%低于对照组的26.19%, 差异具有统计学意义 (P<0.05)。结论 宫腔镜技术在剖宫产术后子宫瘢痕部位妊娠治疗中的应用效果显著, 有效提升了手术疗效, 彻底清除妊娠组织, 能加快术后恢复速度, 降低并发症发生率, 具有较高的有效性及安全性。
【关键词】 子宫瘢痕妊娠;宫腔镜技术;剖宫产术后;应用效果
DOI:10.14163/j.cnki.11-5547/r.2020.30.039
剖宫产是产科常用的分娩方式, 在我国的使用率较高, 剖宫产术后子宫瘢痕妊娠是其罕见的远期并发症, 一旦发病, 病情危险, 容易并发症子宫破裂、大出血等严重情况, 危及患者的生命[1]。近年来, 随着我国二胎政策的开放, 剖宫产后妊娠的几率明显升高, 导致剖宫产术后子宫瘢痕妊娠的发病率也随之升高, 引起了临床的广泛重视。早期的诊断和治疗有助于降低大出血风险, 减少子宫切除几率, 保留子宫生育功能。但剖宫产术后子宫瘢痕妊娠早期症状不明显, 诊断相对困难, 因此临床认为一经确诊应立即终止妊娠, 以防不良预后的发生[2]。近年来, 内镜微创技术在妇科发展迅速, 宫腔镜下切除妊娠及瘢痕组织的效果已获得临床认可, 具有创伤小、操作精准、效果可靠的优点[3]。本研究进一步分析宫腔镜技术在剖宫产术后子宫瘢痕部位妊娠治疗中的应用, 现具体报告如下。
1 资料与方法
1. 1 一般资料 将2018年1月~2019年12月在本院妇科治疗的84例剖宫产术后子宫瘢痕妊娠患者随机分为对照组和观察组, 每组42例。观察组年龄25~42岁, 平均年龄(31.4±5.6)岁;停经时间51~86 d, 平均停经时间(64.5±7.1)d;距离最后一次剖宫产时间1~8年,
平均剖宫产时间(3.7±1.5)年;剖宫产1次35例, 2次7例。对照组年龄24~44岁, 平均年龄(31.6±5.8)岁;停经时间53~89 d, 平均停经时间(64.9±7.2)d;距離最后一次剖宫产时间1~9年, 平均剖宫产时间(4.0±
1.8)年;剖宫产1次36例, 2次6例。两组患者一般资料比较差异无统计学意义(P>0.05), 具有可比性。所有患者均行B超检查显示宫腔及宫颈管内无妊娠囊, 而在子宫前壁峡部宫颈内口水平或既往剖宫产瘢痕处可见妊娠囊或混合性包块, 且妊娠囊部位的子宫肌层变薄或连续性中断, 经术后病理检查证实为剖宫产术后子宫瘢痕妊娠;所有患者均有剖宫产术, 均有不同程度的不规则阴道流血, 无阴道大出血;排除有手术禁忌者、合并全身感染、合并免疫系统疾病等。
1. 2 方法 两组术前均行超声检查, 确认子宫峡部妊娠病灶血流减少或无血流, 且妊娠物距子宫下段浆膜面≥2 mm, 血清糖蛋白激素(β-HCG)<1000 mIU/ml时才能进行手术, 可视情况服用米非司酮, 50 mg/次,
2次/d。对照组实施超声引导下传统清宫术, 术前开放静脉通道, 静脉滴注缩宫素20 U+0.9%氯化钠注射液500 ml, 术中使用B超引导, 利用屏幕显示技术, 指导手术医师在子宫下段妊娠囊着床部位进行清宫操作, 维持负压吸引在300~400 mm Hg(1 mm Hg=0.133 kPa), 感觉有异物吸出时, 适当减小吸引力, 转动吸管, 吸管槽背对瘢痕处, 缓慢抽出吸管, 结束操作[4]。观察组实施宫腔镜下病灶切除术, 采用腰麻联合硬膜外麻醉, 患者取膀胱截石位, 使用彩色多普勒超声明确子宫位置、大小以及瘢痕妊娠病灶大小、病灶浸润程度、子宫前壁厚度等;向宫颈处注射扩宫液, 速度120~
250 ml/min, 维持膨宫压力在100~120 mm Hg, 扩张宫口, 缓慢向前推进置入宫腔镜至子宫腔内, 期间用超声探头密切监视宫腔;随之宫腔镜体的移动探查宫腔情况, 到达瘢痕妊娠病灶处后, 明确妊娠病灶与子宫前峡部的关系, 用被动式连续灌流宫腔电切镜将妊娠病灶完全切除, 尽量保留足够的子宫壁厚度, 注意操作小心, 避免误伤旁系组织, 确认病灶及瘢痕组织完全清除后, 电凝止血, 出血明显者使用Foley双腔气囊导尿管, 置入宫腔后注入20 ml水, 达到压迫止血的效果, 在术后24 h逐步排水并拔除, 术后给予注射缩宫素促进子宫收缩, 并使用抗生素预防感染[5]。两组均术后每
3天复查1次β-HCG, 如β-HCG下降缓慢, 可考虑使用口服米非司酮及肌注甲氨蝶呤, 视情况间断复查B超。
1. 3 观察指标 记录手术时间、术中出血量、住院时间、瘢痕包块消失时间、HCG转阴时间、月经恢复时间等;观察并发症发生情况, 包括下腹疼痛、臀部疼痛、发热、盆腔感染等。
1. 4 疗效判定标准 显效:治疗15 d内症状及体征完全消失, 血β-HCG进行性下降且恢复正常, 复查B超
子宫内妊娠包块消失;有效:治疗30 d内症状及体征完全消失, 血β-HCG逐步下降至正常, 复查B超子宫内妊娠包块基本消失;无效:治疗30 d后仍有症状及体征, 如腹痛、阴道淋漓流血等, 血β-HCG未降至正常, 复查B超子宫内有妊娠包块残留, 需要再次手术[6]。总有效率=(显效+有效)/总例数×100%。
1. 5 统计学方法 采用SPSS20.0统计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
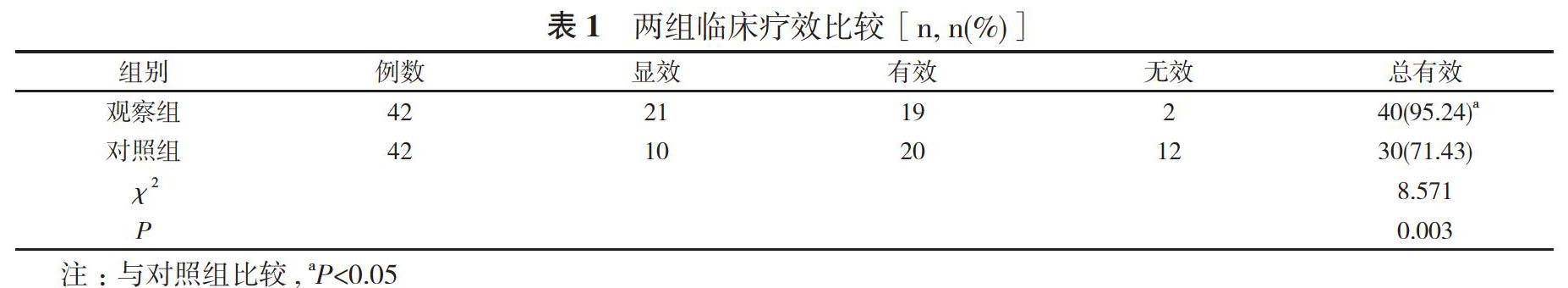
2. 1 两组临床疗效比较 观察组治疗总有效率高于对照组, 差异具有统计学意义 (P<0.05)。见表1。
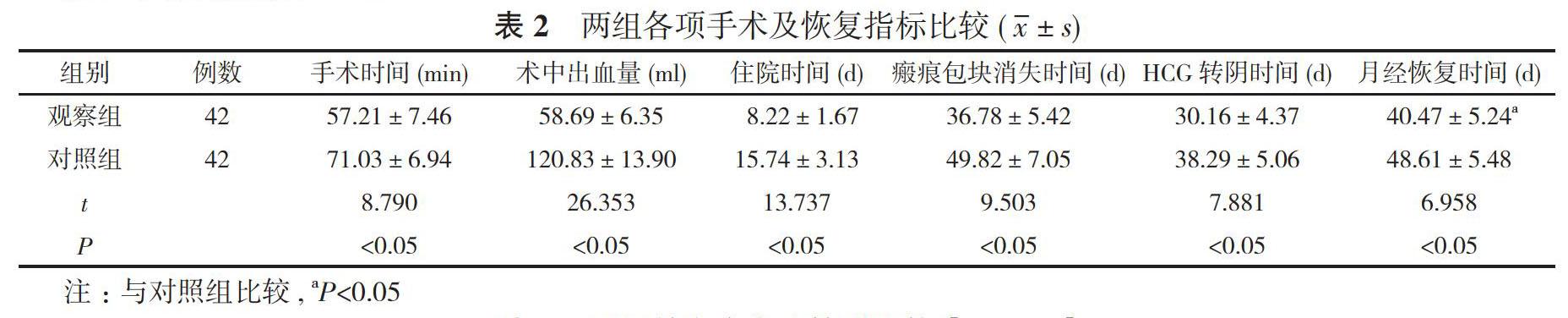
2. 2 两组各项手术及恢复指标比较 观察组的手术时间、住院时间、瘢痕包块消失时间、HCG转阴时间、月经恢复时间均短于对照组, 术中出血量少于对照组, 差异均具有統计学意义 (P<0.05)。见表2。
2. 3 两组并发症发生情况比较 观察组并发症发生率低于对照组, 差异均具有统计学意义 (P<0.05)。见表3。
3 讨论
剖宫产术后子宫瘢痕妊娠是一种特殊的异位妊娠类型, 其发病早期无明显症状, 但随着妊娠囊的增大, 绒毛可逐步侵入子宫肌层, 造成妊娠囊部位的子宫肌层变薄或连续性中断, 若绒毛突破子宫肌层, 可导致子宫破裂、阴道大出血等, 直接危及患者生命[7]。临床研究显示, 其发病多与剖宫产后子宫瘢痕部位愈合不佳、子宫内膜受损等有关[8]。
本病早期与常规妊娠的表现无明显差异, 大多数患者是因停经或阴道不规则出血来院检查而确诊, 临床认为越早终止妊娠对生殖功能的损伤越小, 越有利于早期康复。但临床对本病的诊疗方案尚未统一, 对于本病终止妊娠的方法较多。由于本疾病属于高风险妊娠类型, 无论是药物还是手术治疗均存在一定风
险[9]。以往清宫术是主要的治疗方法, 通过B超定位妊娠病灶, 将负压吸引器对准病灶进行吸引, 但术中对术者的经验技术依赖较大, 若清除不彻底或不能完全分离妊娠组织, 可导致子宫无法完全收缩, 血窦无法自然闭合, 导致术后阴道出血淋漓不尽, 或引发难以控制的大出血, 甚至需要切除子宫来挽救患者生命, 总体手术疗效有限[10]。
近年来, 宫腔镜技术日益成熟, 已广泛应用于人工流产终止妊娠的手术中。临床认为, 对于阴道血流量低、血β-HCG水平在1000~2000 mIU/ml的子宫瘢痕妊娠患者实施宫腔镜下瘢痕妊娠切除术是可行
的[11]。其优点包括:①宫腔镜无需在体表做切口, 对腹腔组织及器官无明显影响, 手术创伤更小;②宫腔镜下可清晰观察子宫内部结构, 明确妊娠囊于周围组织、血管的关系, 合理评估子宫内残留组织的大小及范围;③术者操作无视野遮挡, 能够更为精准定位瘢痕处妊娠病灶, 降低内膜损伤及子宫穿孔几率, 也避免了妊娠组织残留, 降低相同位置二次瘢痕妊娠几率;④宫腔镜下可清晰观察妊娠组织部位的血管分布情况, 术中可有效电凝止血, 减少出血量, 控制手术总出血量;⑤手术安全性高, 能完整保留子宫, 对术后的生育功能无明显影响, 有助于提高患者的生活质量[12]。
本研究结果显示, 观察组治疗有效率高于对照组, 手术时间、住院时间、瘢痕包块消失时间、HCG转阴时间、月经恢复时间等均短于对照组, 术中出血量少于对照组, 下腹疼痛、臀部疼痛、发热、盆腔感染等并发症发生率明显低于对照组, 差异具有统计学意义 (P<0.05)。充分证明宫腔镜手术治疗子宫瘢痕妊娠有明显优势, 疗效确切、手术损伤小、术后恢复快、并发症发生率低, 且操作简便, 能精准定位, 避免了盲目
操作。
综上所述, 宫腔镜技术在剖宫产术后子宫瘢痕妊娠应用效果确切, 创伤小, 恢复快, 保留生育功能好, 值得在临床推广使用。
参考文献
[1] 孙延霞, 冯艳, 马园园. 宫腔镜联合水囊压迫法治疗剖宫产瘢痕部位妊娠患者32例疗效观察及术后随访研究. 中国性科学, 2018, 27(11):85-88.
[2] 叶春杰, 祝晓丽. 剖宫产瘢痕子宫妊娠患者应用宫腔镜下清宫术联合UAE的治疗效果分析及其预后质量的影响. 中国医学创新, 2018, 15(31):24-27.
[3] 赵彦婷, 刘彦肖, 杨萍, 等. 药物联合宫腔镜对剖宫产术后子宫瘢痕妊娠患者生育功能影响. 现代仪器与医疗, 2016, 22(2):
85-87.
[4] 陆伟, 陈汝君, 李怀芳, 等. 不同方案治疗剖宫产术后子宫瘢痕妊娠28例临床分析. 现代妇产科进展, 2017, 26(10):773-776.
[5] 温海燕, 陈一喆. 宫腔镜联合子宫动脉栓塞治疗剖宫产瘢痕妊娠的疗效及安全性分析. 中国内镜杂志, 2019, 25(1):63-68.
[6] 于亚梅. 宫腔镜手术治疗剖宫产术后子宫瘢痕妊娠的临床疗效分析. 医学综述, 2013, 19(19):3635-3636.
[7] 王瑾, 谢黎明, 车亚玲. 宫腔镜终止剖宫产术后子宫瘢痕妊娠的疗效和安全性评估. 中国性科学, 2017, 26(9):122-124.
[8] 郭亚利. 腹腔镜手术与宫腔镜手术治疗剖宫产术后子宫瘢痕妊娠的临床效果比较. 河北医学, 2015, 21(2):262-265.
[9] 祝贺, 赵淑华, 陈军, 等. 宫腔镜治疗剖宫产术后子宫瘢痕妊娠临床分析. 中国妇幼保健, 2010, 25(32):4673-4676.
[10] 张印星, 潘春燕, 陈小刚, 等. 子宫动脉灌注化疗与宫腔镜下病灶电切术治疗瘢痕妊娠的疗效分析. 河北医药, 2016, 38(13):
1940-1942.
[11] 刘志玲, 梁春燕, 付爱民, 等. 宫腔镜治疗剖宫产术后子宫瘢痕妊娠的临床观察. 现代中西医结合杂志, 2015, 24(20):2204-2206.
[12] 胡红, 郑晓红, 陈薇. 宫腔镜技术在剖宫产术后子宫瘢痕妊娠部位妊娠治疗中的应用效果观察. 解放军预防医学杂志, 2019, 37(7):26-27.
[收稿日期:2020-05-11]
