孕妇硬膜外自控镇痛分娩对产妇及新生儿的影响探讨
2020-11-26龚旭潘海波徐妹
龚旭 潘海波 徐妹
(深圳市龙岗区第二人民医院 广东 深圳 518000)
产痛在所有医学疼痛指数中排列为第二位,对于临床上绝大多数的产妇而言,产痛极有可能是其经历过的最剧烈的最难以忍受的疼痛,在产痛的影响之下,产妇的生理健康和心理健康均会受到不同程度的影响[1]。本文主要就孕妇硬膜外自控镇痛分娩在我院临床中不同时间段应用的实际效果进行分析,并以分析结果为依据对基层医院镇痛分娩的临床应用、治疗方案的制定和确认以及减少剖宫产应用的概率等提供有力的理论和实践依据,从而达到提升医院自然分娩率,提高女性生殖健康的实际目的。
1.资料与方法
1.1 一般资料
选取本院2017 年1 月—2019 年7 月收治的240 例单胎足月产妇开展本次试验研究,选取随机数字表法将所有产妇均分为实验A 组平均年龄(26.35±2.12)岁、孕流产次数(1.36±0.35)次;实验B 组平均年龄(26.62±2.06)岁、孕流产次数(1.54±0.22)次;对照C 组平均年龄(26.36±2.13)岁、孕流产次数(1.33±0.45)次;三组各80 例。入围标准:年龄20 ~40 岁,孕周37 ~41 周。三组一般资料对比均无统计学差异(P>0.05)。
1.2 方法
当宫口在潜伏期开大低于3cm,在活跃期开大不低于3cm 时展开硬膜外穿刺,取常规L2-3,头上置管参数为3 ~4cm,见有脑脊液流出后,初始剂量取0.5ml 舒芬太尼25ug 和1ml 罗哌卡因10ml+1ml 脑脊液,混合液,共计11.5 毫升,接微量电子注射泵。微量注射泵向硬膜外腔脉冲泵入0.1%罗哌卡因加0.000005%舒芬太尼混合液(混合液为1ml 舒芬太尼50ug+10ml 罗哌卡因100mg+89ml 生理盐水共100ml)速度为6 ~8ml/min,设定间隔为1 小时。如后期产妇仍觉疼痛,可根据产程再次追加1 次混合液6 ~8ml/min。麻醉后进行心电监护、胎心监护,将平面调节至约T10,阴道检查结果为宫口全开以后停药,分娩结束后将硬膜外导管拔出。对照组未行镇痛处理[2]。
1.3 观察指标
评估两组分娩情况,对三组产妇的第一产程时限、第二产程时限、缩宫素使用率、中转剖宫产率、产钳助产使用率、新生儿窒息发生率、产后出血发生率、产后尿潴留发生率、产后抑郁症发生率及产后42 天盆底功能恢复优良率进行记录和计算,对比三组各项数据。
1.4 统计学分析
2.结果
2.1 两组产妇分娩情况比较
三组的第一产程时限、第二产程时限和产钳助产使用率均基本一致且组间差异不显著(P>0.05),实验A 组的缩宫素使用率高于其他二组且组间差异显著(P<0.05),实验组的中转剖宫产率均低于对照组且组间差异显著(P<0.05),见表1。

表1 两组产妇分娩情况对比
2.2 两组产妇分娩结局比较
三组的第一产程时限、第二产程时限和产钳助产使用率、新生儿窒息发生率、产后出血发生率、产后尿潴留发生率、产后抑郁症发生率及产后42 天盆底功能恢复优良率均基本一致且组间差异不显著(P>0.05),见表2。
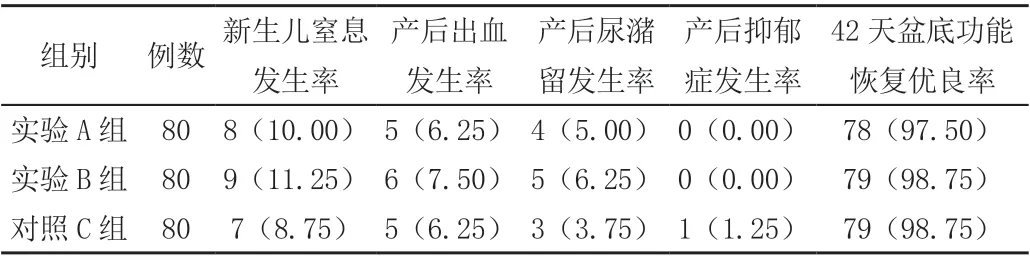
表2 两组产妇分娩结局对比[n(%)]
3.讨论
分娩是一项具有复杂性的生理过程,是女性一生中最为重要且记忆深刻的时间段之一,疼痛是孕妇在分娩过程中常见的一种症状,会对产妇的心理产生不良应激反应,对胎儿和母体的内环境产生不良影响,影响到最终的分娩结局,干扰和威胁到产妇和新生儿的健康水平和生命质量[3-4]。
预期中的分娩镇痛效果需给母体带来比较小的影响,能够便于给药,临床见效要快要具有可靠性,能够对整个产程过程中的镇痛需求进行满足,且不可对产妇的运动形成阻滞作用,可以满足手术提出来的各项需求,而硬膜外自控镇痛分娩可以大体上满足上述所列要求,并且该方式给患者带来的不良反应较少,具有较高的实效性和安全性[5-6]。本次研究结果表明三组的第一产程时限、第二产程时限和产钳助产使用率、新生儿窒息发生率、产后出血发生率、产后尿潴留发生率、产后抑郁症发生率及产后42天盆底功能恢复优良率差异不显著(P>0.05),实验A 组的缩宫素使用率显著高于其他二组(P<0.05),实验组的中转剖宫产率均显著低于对照组(P<0.05)。说明硬膜外自控镇痛分娩的应用有利于起到良好的镇痛效果,对于产妇的分娩具有积极作用。
综上所述,给予孕妇硬膜外自控镇痛分娩能够改善分娩结局,具有应用价值。
