在闭合复位髓内钉固定中不同的体位牵引方法治疗股骨干骨折的效果
2020-11-17冉小烽
冉小烽
股骨干骨折是骨科临床常见骨折类型之一,多因高能量损伤如车祸、高处坠落等引起,多需行外科手术治疗[1]。目前,对股骨干骨折的外科治疗术式多以闭合复位髓内钉固定术为首选,具有创伤小、固定良好、应力分散、术后早期可活动等优点,尤其是对严重粉碎性骨折患者而言较钢板固定更具优势[2]。近年来,牵引支架在骨折复位操作中逐步应用,但具体使用何种体位牵引更利于手术开展及术后康复目前尚无统一定论。本研究在股骨干骨折患者的闭合复位髓内钉固定术中分别应用仰卧与侧卧位牵引架进行牵引复位,对比了两种牵引方式对手术及效果的影响,为这类骨折复位提供参考。
资料与方法
一、资料
1.病例来源:2018年1月至2019年6月,四川省康定市人民医院骨科住院并拟行接受闭合复位髓内钉固定术治疗股骨干骨折患者86例。入组患者采用随机数字表法进行分组。以1~86的86个自然数进行编号,计算机自动生成编码表,随机确定抽样起始点和顺序抽样;抽取43个号码对应患者为A组,剩余患者为B组。两组分别行仰卧位和侧卧位牵引架牵引,每组43例。A组中男29例,女14例;年龄18~65(43.2±5.0)岁;致伤原因:24例车祸伤,16例高处坠落伤,3例其他;骨折AO分型:A型25例,B型16例,C型2例;受伤至手术时间3~14(5.0±2.1)d。B组中男30例,女13例,年龄18~65(43.6±5.1)岁;致伤原因:25例车祸伤,26例高处坠落伤,2例其他;骨折AO分型:A型26例,B型14例,C型3例;受伤至手术时间1~14(5.3±2.1)d。两组患者的一般资料比较,差异无统计学意义(P>0.05)。
2.标准:(1)纳入标准:①具有明确外伤史;②经X线片、CT等诊断为单侧股骨干骨折;③新鲜骨折,尚未接受相关治疗;④年龄18~65岁,性别不限。(2)排除标准:①陈旧性骨折;②严重开放性骨折;③合并重要血管、神经损伤或明显髓腔狭窄/畸形;④合并骨盆、脊柱等部位损伤不宜行侧卧位手术;⑤合并其他影响肢体功能疾;⑥术前决定行切开复位内固定治疗者。患者均知情同意且签署书面知情同意书,研究经医院伦理委员会批准。
二、方法
1.手术:两组术前均于患肢轻度屈髋屈膝外展中立位实施胫骨结节牵引或股骨髁上牵引,牵引力量为体质量的1/6~1/5。拍摄X线片观察同侧髋关节、膝关节等,确保无骨折遗漏,便于术中处理。对开放性骨折患者,先行清创处理并将伤口闭合处理;如无伤口感染且局部情况好转后再手术。影像学测量健侧肢体的股骨长度,以此作为患肢骨折复位后股骨长度,同时选择适宜型号的主钉。手术方法:(1)A组采用仰卧位支架进行牵引复位:于可透视手术床上患者取常规仰卧位,按操作规范安装牵引支架。维持患肢伸直并适度外展,实施持续性纵向力度牵引患肢,以C型臂X线机透视观察到肢体缩短获得纠正为止。经股骨大转子近端2~4 cm建立纵行切口,逐层分离显露大转子顶点,以此为进钉点钻入导针。采用C型臂X线机透视,经正侧位观察导针位置无误后,开口并向髓腔内植入导针直至骨折近端。于C型臂X线机辅助下完成闭合复位,后置入导针至骨折远端髁上。在维持患肢骨折复位的基础上,选用硬质扩髓器进行逐级扩髓,然后安装髓内钉及固定瞄准装置。完成上述操作后,复测股骨长度确认恢复至目标状态;后透视下调整旋转以维持患肢处于中立位,最后安装锁定钉固定。(2)B组采用侧卧位支架进行牵引复位:于可透视手术床上患者取健侧卧位。采用耻骨联合和骶骨部位的腰挡进行体位维持,安装牵引架,并安装横向会阴柱。协助患者将健侧肢体调整至屈髋位,固定患肢于牵引架上进行持续性牵引。透视下适当调整患肢骨折位置,确保骨折对位并完成闭合复位。再次透视确认患肢股骨干缩短纠正至满意状态后,经股骨大转子的顶点部位开始向近端建立4~5 cm纵行切口。经大转子顶点部位转入导针,再次经C型臂X线机透视确认导针定位准确后,进行开口扩髓处理,其余处理同A组。两组术后均予以抗感染治疗24~48 h,并于术后12 h预防性应用低分子肝素皮下注射,以预防下肢深静脉血栓(DVT)形成。
2.观察指标:统计两组患者的手术相关指标(术中出血量、手术时间、透视时间)及住院时间,随访统计临床骨折愈合时间。影像学检查并统计患肢骨折复位情况及术后并发症发生情况,并发症包括切口感染、肺部感染、DVT等。感染诊断参照文献[3];DVT诊断参照文献[4]。术后随访6个月,门诊复查时,由同一名康复医师采用Harris髋关节评分(HHS)评价髋关节功能和Neer评分评价膝关节功能。HSS总分0~100分;<70分为差;70~79分为可;80~89分为良;≥90分为优。Neer总分0~100分;<70分为差;70~79分为可;80~89分为良;≥90分为优。统计关节功能优良率=(优+良)/总例数×100%。
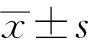
结 果
1.两组围手术期指标比较:A组术中出血量、手术时间、术中透视时间、住院时间、骨折愈合时间均长于B组,差异均有统计学意义(P<0.05)(表1)。
2.两组骨折复位成功率及并发症发生率比较:A组骨折复位成功率低于B组(P<0.05);A组并发症发生率高于B组,但组间比较差异无统计学意义(P>0.05)。(表2)
3.两组术后关节功能康复情况比较:两组术后Neer评分及Harris评分优良率比较,差异均无统计学意义(均P>0.05)(表3,4)。
讨 论
髓内钉具有优越的生物力学性能,其固定属于中轴式固定且应力分散;尤其是对粉碎性骨折具有较小的生物力学干预,且置钉后能够避免骨折断端缩短、旋转位移等,具有良好的稳定性,是当前股骨干骨折外科治疗的标准术式[5]。髓内钉固定治疗股骨干骨折的骨折复位方式可分为切开复位与闭合复位两类。诸多研究证实闭合复位创伤更小,对局部血运的破坏更少,更有利于骨折愈合及术后康复[6]。由于闭合复位内固定的操作难度相对较大,临床多需采用牵引支架辅助以提高骨折复位质量,但具体采用何种体位进行牵引复位尚缺乏统一标准。
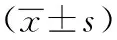
表1 两组围手术期指标比较
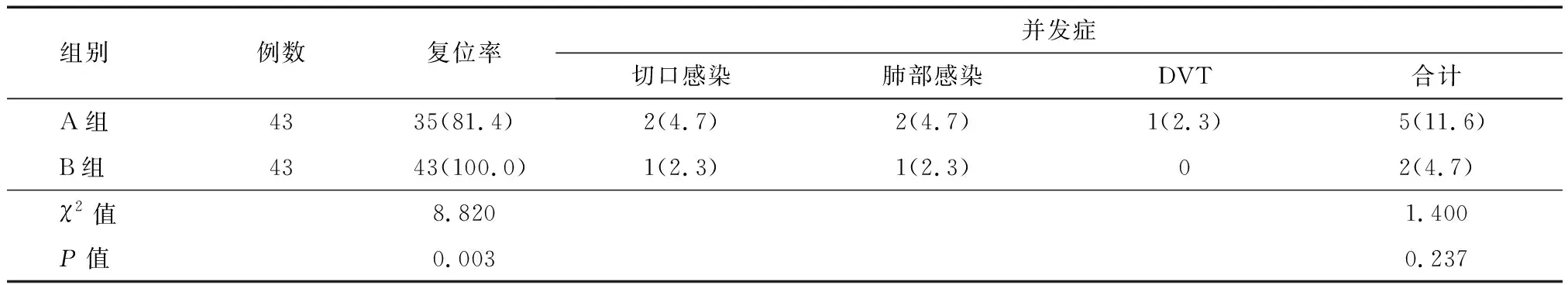
表2 两组骨折复位成功率及并发症发生率比较[例(%)]

表3 两组术后关节功能康复Neer评分分级比较[例(%)]

表4 两组术后关节功能康复Harris评分分级比较[例(%)]
既往在股骨干骨折的髓内钉固定术中多采用仰卧位牵引架进行纵向牵引复位,能够较好地纠正患肢缩短,便于内固定手术的开展。但股骨周围软组织覆盖相对丰富,骨折断端容易发生软组织嵌顿,加之髓内钉进钉点相对隐蔽,导致部分患者的闭合复位难度增加[7]。特别是对于肥胖患者而言,取仰卧位时髋部及腹部较多脂肪组织遮挡,且平卧位不利于脊柱侧屈,容易影响股骨近端的开口及扩髓处理,增加置钉难度[8]。此外,由于骨折分区差异,上、中、下段骨折的移位方向、移位程度等亦存在一定差异,其中,以中、上段股骨干骨折更容易出现外展畸形现象。取仰卧位往往难以复位,辅以经皮对抗畸形的牵引技术往往因大转子间置钉点内移或者软组织遮挡等,导致闭合复位失败[9]。近年来,越来越多学者认为侧卧位牵引较仰卧位牵引更具优势,更有利于准确定位进钉点,便于复位操作及置钉,且术中透视亦更为简便[10]。
本研究结果显示,B组采用侧卧位牵引支架牵引操作简便,在术中出血量、手术时间、术中透视时间、住院时间、骨折愈合时间方面较A组仰卧位支架牵引表现出明显优势(P<0.05);尤其是手术时间较A组缩短了16.7%,骨折愈合时间缩短了18.6%,与魏俊强等[11]报道基本相符。本研究中,B组骨折复位满意率达100%,明显高于A组的81.4%(P<0.05)。袁野等[12]研究亦显示,在股骨干骨折患者的闭合复位髓内钉固定术中应用侧卧位牵引较仰卧位牵引具有优势,能够明显提高复位成功率,且牵引架的牵引复位效果优于人工牵引,这与本研究结论一致。分析其原因,可能是由于侧卧位牵引支架牵引更有利于复位及置钉操作,术前即可通过调整患肢位置而恢复骨折对位,且持续牵引可降低复位难度,故可获得更好的复位效果。感染及DVT是骨折患者外科手术后最常见、高发并发症。本研究中,两组术后均未见内、外翻畸形及骨折延迟或不愈合等问题,并发症构成主要为切口感染、肺部感染及DVT,两组间并发症构成基本一致。在并发症发生率方面,A组与B组总并发症率比较差异不显著,但B组有降低趋势,可见侧卧位牵引器闭合复位是安全的。分析其原因为侧卧位牵引架的应用降低了复位难度,更好地恢复骨折对位,且因股骨近端开孔、操作更简便,从而减少并发症发生风险。随访6个月,两组髋膝关节功能恢复均较好,组间Neer及Harris评分分级均未见明显差异(P>0.05),提示两种方式可获得相似的功能康复效果。康亦锋等[13]研究则显示,在难复性股骨转子间骨折患者中应用侧卧位牵引复位能够提高复位效果,较平卧位牵引更有利于内钉固定,提高术后1年Harris评分,这与本研究不完全一致。分析其原因为本研究两种牵引方式均采用支架牵引,手术操作原理基本一致,对关节功能康复的影响可能差异不大。此外,关节功能恢复效果受多因素的影响,如患者的自身状况、术后康复治疗等,加之随访时间仅6个月,故其远期效果仍有待进一步随访。还有学者认为,侧卧位牵引可能增加术中管理难度,尤其是对合并骨盆骨折、胸腹部外伤、脊柱损伤及严重头部外伤者,并不适宜行侧卧位手术,临床应结合患者的具体情况选择牵引体位[14]。
综上所述,股骨干骨折闭合复位髓内钉固定治疗中,应用侧卧位与仰卧位牵引架牵引复位均可获得良好的复位效果及功能康复效果,但侧卧位牵引架牵引复位较仰卧位牵引架牵引复位具有更高的复位成功率,且手术时间更短、术后康复更快、骨折愈合更早,对符合指征者更具优势。但受条件限制,本研究样本较小,且随访时间尚短,其具体效果还有待进一步大样本、长程随访研究证实。
