基于患者面颈标志塑形可视硬质光纤喉镜的临床应用研究
2020-11-17周晓筠王晟许爱珍林浩升郭美凤
周晓筠, 王晟, 许爱珍, 林浩升, 郭美凤
(1 中山市三乡医院麻醉科, 广东 中山 528463; 2广东省医学科学院, 广东省人民医院麻醉科, 广东 广州 510080; 3林芝市人民医院麻醉科, 西藏 林芝 860000)
可视硬质光纤喉镜是新型的气管插管装置, 具有纤维光导支气管镜的可视性和硬性管芯的特点, 既可用于正常气管插管, 也可以解决困难气管插管。 研究报道, 可视硬质光纤喉镜在初始使用阶段并没有经典喉镜得心应手, 同时需要经过特殊培训才能应用, 培训曲线较长, 尤其对经验不足的年轻医生来说, 不容易掌握其使用技巧, 如应对困难插管, 未必能有效解决危机[1]。 为了解决该问题, 本研究利用患者面颈部体表标志形态特征, 描绘气道通路, 塑形可视硬镜, 按照常规插管方法进行气管插管。 课题组初步评价显示, 此技术能从改良硬件入手, 解决以操作技巧为核心的技术问题, 为临床解决此设备较难入门的缺点。 本研究通过扩大病例数验证和进一步评价此技术是否为临床提供更高的气管插管成功率, 更快的插管时间, 以及更少的插管并发症。
1 资料和方法
1.1 一般资料
选取2019-01/2020-05期间于我院行全身麻醉(气管插管全麻)下手术的患者60例, 按照数字随机表法分为观察组(n=30)和对照组(n=30)。 ASA分级Ⅰ或Ⅱ级; 无凝血功能障碍; 张口度>2 cm; 甲颏间距在正常范围; 颈椎无活动障碍。 所有插管均由工作年资相近, 从未使用过可视硬质光纤喉镜的 2名住院医师完成, 而且2名医生按顺序交叉进行 2组方法的气管插管。 本项目经本院伦理委员会批准。
1.2 麻醉方法
两组患者均行充分的麻醉前准备, 常规检测五导联心电图、 脉搏血氧饱和度(SpO2)、 无创血压(NIBP)、 呼气末二氧化碳分压(PETCO2)及氧浓度, 全部患者采用面罩给氧去氮, 静脉诱导推注丙泊酚 2 mg/kg, 芬太尼2.5 μg/kg, 顺式阿曲库铵0.5 mg/kg, 辅助通气, 待肌松药推注1.5 min后开始插管。 对照组采用改良可视硬质光纤喉镜(简称可视硬镜)方法插管: 可视硬镜插入气管导管并保持可视硬镜末端与导管末端齐平, 先从患者右侧口角进入, 进入3~4 cm后摆正导管镜位置为正中位置, 逐步经舌腭弓, 咽腭弓进入咽腔, 边进边观察屏幕有无见声门口, 可上下左右调整硬镜位置, 或让助手辅助抬下颌, 或上下调整头部位置,直到能明显辨认声门位置。 固定可视硬镜, 在可视屏幕监视下推管进入声门, 直到气管导管气囊完全进入声门后边推送导管边撤离可视硬镜。 观察组采用根据患者面颈标志塑形可视硬质光纤喉镜插管法: 患者平卧位, 固定头部, 麻醉前在面部标记气道路线: 从下切牙做标志(M1), 触摸患者面部上下牙齿裂缝间隙到下颌角方向, 在最后一颗磨牙位置做体表标志(M2), 描绘线路(MA), 从下颌骨到环状软骨下1 cm体表标志(M3), 沿标记及下牙齿裂缝间隙到环状软骨下描绘路线(MB)(图1A、 B)。 先用柔软的气管导管管芯根据患者门齿到下颌角的弯度, 下颌角到甲状软骨的角度及距离塑形, 再用可视硬镜根据塑形好的管芯形状塑形, 标记下切牙到声门的长度, 在可视硬镜上做好标记(图1C)。 按照对照组同样的进入方法进行气管插管。 两种方法若1 min内不能完成气管插管, 则视为插管一次失败, 面罩供氧后再插管。 三次插管失败, 则改用其他方法。
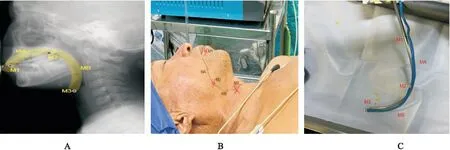
A: 一般患者X光头部矢状位; B: 插管前根据面部解剖标准描绘塑形形状; C: 根据描绘好的塑形形状塑形可视硬质光纤喉镜.图1 基于患者面颈标志塑形可视硬质光纤喉镜
1.3 观察指标
使用2种不同方法的声门暴露时间、 一次进入暴露声门次数, 辅助插管次数, 完成插管时间、 黏膜出血; 入室基础血压(T0)、 诱导后(T1)、 气管插管即刻 (T2)、 气管插管后2 min(T3)、 5 min(T4)、 10 min(T5)的平均动脉压(MAP)和心率(HR)的数值, 并随访患者是否咽喉疼痛及声音嘶哑。
1.4 统计学处理

2 结果
2.1 两组患者一般情况比较
两组患者性别、 年龄、 身高、 体质量、 BMI、 Mallampati 分级比较, 差异均无统计学意义(P>0.05, 表1)。
表1 两组患者一般情况比较
2.2 插管成功率
观察组25例第一次尝试即可成功, 5例则需要二次尝试, 全部患者均用此方法插管成功。 对照组有18例一次插管成功, 有12例一次插管不成功, 其中有4例需要改用其他方法插管成功。 观察组的第一次插管成功率明显高于对照组(检验四格表确切概率法,P<0.05, 表2)。
2.3 完成插管时间
对照组的辅助插管次数低于观察组(P<0.05), 完成插管时间: 对照组(36±17) s, 观察组(75±19) s, 2组患者完成插管时间总体存在统计学意义(P<0.05, 表2)。
表2 两种插管方法情况比较
2.4 血流动力学波动
对照组患者在插管过程中最高的MAP和HR较插管前的基础水平和诱导后均有显著升高(P<0.05), 观察组患者于插管完成2 min后恢复至插管前水平(P>0.05), 对照组MAP在插管后5 min, HR在插管后10 min后才恢复插管前水平(P<0.05), 对照组插管即刻的MAP和HR高于观察组(P<0.05, 图2)。
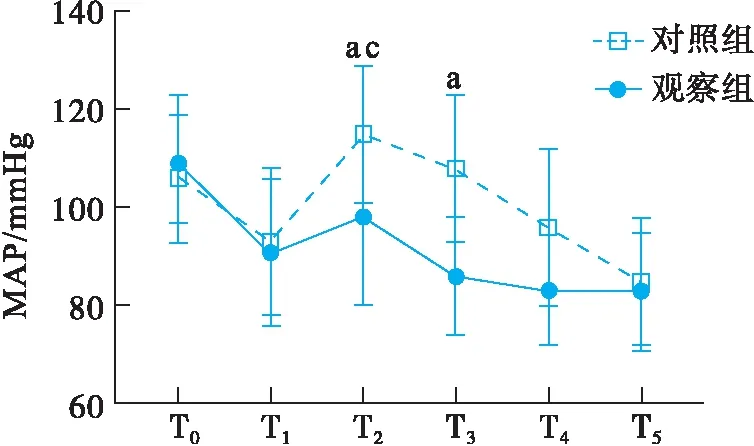
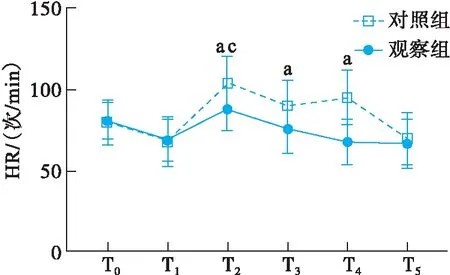
aP<0.05 vs T0、 T1; cP<0.05 vs观察组.图2 两种插管方法对患者血流动力学的影响
2.5 损伤性事件
观察组5例患者发现有口腔黏膜损伤, 4例术后轻微的咽痛, 均在术后3 d内消失, 未见声音嘶哑病例; 对照组有12例口腔黏膜损伤; 术后均有不同程度的咽部疼痛和不适, 9例3 d内均能消失, 5例1周后消失; 有2例声音嘶哑病例, 均在术后3 d内消失。 观察组黏膜损伤和术后咽痛发生比较少(P< 0.05, 表3), 提示对照组的插管损伤可能较大。
表3 两组插管并发症发生情况
3 讨论
可视硬质光纤喉镜是一种纤维光导喉镜, 由于其具有一定的硬度和可塑性, 兼有可视监测功能, 临床上用于常规气管插管和困难插管患者的麻醉处理均较易取得成功[1-2]。 相比一般喉镜, 可视硬质光纤喉镜适用性更广泛[3], 价格便宜且不易损坏, 可视而兼有光导气管插管棒的优点, 如术后咽喉痛、 声音嘶哑、 吞咽困难的发生率较低[4-5]。 对于张口度小, 声门不易暴露的患者尤为适用, 其应对困难插管比软性纤维镜成功率更高[6-7]。
有报道指出[8-10], 可视硬质光纤喉镜培训曲线较长, 尤其是经验不足的年轻医生不容易掌握其使用技巧。 操作时经常需要调整镜子深度, 或需要助手协助调整患者头部位置, 托下颌等动作才能显示声门, 往往在此操作过程容易导致喉部黏膜出血、 刺激分泌物增加, 导致术后咽喉疼痛, 延长插管时间, 对于氧储备不足的患者, 容易导致缺氧的风险。
张辉等[11]推荐采用口角入路被国内许多麻醉医生奉为“经典”。 一些研究按推荐的方法各完成多例操作后, 能缩短插管时间, 但并没有提高插管成功率[12]。 为解决此问题, 本研究根据前期研究多个患者的X光头部矢状位片和文献报道显示[13-15], 牙颌位置与上气道通气能力密切相关[16], 颌骨的变化尤其下颌骨的大小、 位置和牙齿的位移对上气道口咽部矢状径的变化影响大[17], 因此, 面颈部形态与上气道密切相关, 患者气管插管通路能从体表特征描绘呈现。
本研究观察了基于患者面颈标志塑形可视硬质光纤喉镜行气管插管和经典可视硬质光纤喉镜的2种气管插管方法的比较, 研究发现,观察组完成气管插管速度更快[对照组(75±19) s, 观察组(36±17) s], 一次插管和总体插管成功率高。 经典方法相对插管时间较慢(也与需要辅助调整头部次数多相关), 插管成功率较低。 与前期应用体会相符, 本方法比经典法与改良法更易学习掌握, 二次插管次数少, 成功率高。
基于患者面颈标志塑形可视硬质光纤喉镜行气管插管对血流动力学的影响更少, 与插管前相比MAP和HR在插管过程中无明显升高, T3时观察组的MAP和HR基本恢复到插管前的水平, 而对照组从插管开始到T5时血流动力学波动较大。 可能是观察组插管操作时间较对照组相比更短, 减少可视硬镜对咽喉部的刺激, 因此观察组血流动力学更平稳。
观察组5例患者发现有口腔黏膜损伤, 4例术后咽部不适, 对照组12例患者发现有口腔黏膜损伤, 8例术后咽部不适, 2组都有不同程度的口腔黏膜损伤, 可能与初始都是由从没操作过的医生对2种方法进行插管均不太熟练有关, 但观察组黏膜损伤更少, 术后咽喉部并发症也相对更低。 对于2名从没使用过可视硬质光纤喉镜的医生, 同一起点轮换交叉使用2种方法插管, 可以显示使用基于患者面颈标志塑形可视硬质光纤喉镜行气管插管方法更易被掌握, 完成插管时间比经典方法明显缩短, 避免增加可视硬镜在口咽部摩擦时间。 另一方面观察组一次插管成功率高, 一般不需托下颌和辅助头部, 这些因素同时避免可视硬镜来回摩擦咽腔次数。
应用基于患者面颈标志塑形可视硬质光纤喉镜行气管插管临床实践中, 本研究的方法通过从改良硬件入手, 解决需以操作技巧为核心的技术性问题, 基本上应用塑形好的可视硬镜进入到标志好的深度, 就能达到声门位置, 或者稍微左右调整一下角度, 也能很快找到声门。
此技术比改良法与经典法更易学习和掌握, 插管成功率高、 耗时短、 二次插管次数少, 可视硬镜更少地在口咽部来回插动和摩擦, 避免引起口咽部损伤出血。 而且此插管方法操作者只需在做标记时一只手固定患者头部, 一般不需要提下颏, 也不需要助手托下颌或上下摆动头部, 基本上一人也可独立完成操作。 即便是初学者, 只要把塑形好的可视硬镜放到标记好的正中位置, 就能很快找到声门。 本方法不需要额外增加患者的检查费用, 不需要额外使用特殊耗材, 利用简单、 经济的原理, 使可视硬质光纤喉镜使用更方便、 更易上手、 插管成功率更高。
本研究结果显示, 基于患者面颈标志塑形可视硬质光纤喉镜行气管插管方法定位迅速, 插管用时短, 一次成功率高, 损伤性事件发生率比经典方法低, 证明该方法是一种安全可行、 可靠的气管插管新技术。
