宫颈神经内分泌癌临床病理特征分析
2020-11-16黄卓雅刘英霞王秀平廖鹏娟钟鸣苏桂晓王晓冰赵文丽
黄卓雅 刘英霞 王秀平 廖鹏娟 钟鸣 苏桂晓 王晓冰 赵文丽

【摘要】 目的:分析宮颈神经内分泌癌的临床及病理特征,进一步揭示其生物学本质,为正确的病理诊断提供科学证据。方法:收集惠州市中心人民医院及惠州市第一人民医院2008年1月-2019年12月诊断原发性宫颈神经内分泌癌患者共10例,分析其临床、病理特征,采用免疫组化方法确定其神经内分泌标记物表达特征并进行随访。病理切片由3位病理医生独立评估。结果:10例患者年龄33~78岁,中位年龄47岁,平均年龄(50.1±15.1)岁。9例小细胞型,1例大细胞型;8例单纯性,2例混合性。1例液基细胞学提示阳性结果。1例二代测序检测出携带体细胞突变。免疫组化染色癌细胞CK阳性率100%(9/9),Ki67增殖指数60%~90%。神经内分泌标记物Syn、CgA、NSE、CD56阳性率分别为90.0%(9/10)、55.6%(5/9)、83.3%(5/6)、85.7%(6/7),癌细胞CK阳性率最高。获得随访资料3例患者均发生远处转移,最常见转移部位胰腺、肝脏。结论:宫颈神经内分泌癌病理类型以单纯性小细胞型最常见,正确诊断基于HE及免疫组化染色,液基细胞学检查可有阳性发现但诊断价值有限。宫颈神经内分泌癌是一组罕见而高度恶性肿瘤,远处转移常见,预后差,除放化疗外还需更加个体化的靶向精准治疗。
【关键词】 宫颈 神经内分泌癌 免疫组化 二代测序 临床病理
doi:10.14033/j.cnki.cfmr.2020.24.075 文献标识码 B 文章编号 1674-6805(2020)24-0-04
[Abstract] Objective: To analyze the clinical and pathological features of cervical neuroendocrine carcinoma, further reveal its biological essence and provide scientific evidence for correct pathological diagnosis. Method: A total of 10 patients with primary cervical neuroendocrine carcinoma diagnosed in Huizhou Central People's Hospital and Huizhou First Peoples Hospital from January 2008 to December 2019 were collected. The clinical and pathological features were analyzed, and the expression characteristics of neuroendocrine markers were determined by immunohistochemical method and followed up. The biopsies were evaluated independently by 3 pathologists. Result: The 10 patients aged 33~78 years, with a median age of 47 years and an average age of (50.1±15.1) years, 9 cases were small cell type and 1 case was large cell type, 8 cases were simple and 2 cases were mixed. Liquid - based cytology indicated a positive result in 1 case. One case of somatic cell mutation was detected by second-generation sequencing. Immunohistochemical staining showed CK positive rate of 100% (9/9) and Ki67 proliferation index of 60%~90%.The positive rates of neuroendocrine markers Syn, CgA, NSE and CD56 were 90.0% (9/10), 55.6% (5/9), 83.3% (5/6) and 85.7% (6/7), respectively, with the highest positive rates of CK. During the follow-up period, 3 patients suffered from recurrence and metastasis, the most common metastatic location was pancreas and liver. Conclusion: Pure small cell type is the most common type of cervical neuroendocrine carcinoma in pathogy. The effective diagnosis is based on HE and immunohistochemical staining. Liquid-based cytology might be positive but the diagnostic value was quite limited. Cervix neuroendocrine carcinoma is a very rare but trulyaggressive disease, that requires an individualized multidisciplinary management.
[Key words] Cervix Neuroendocrine carcinoma Immunohistochemistry Second-generation sequencing Clinicopathological
First-authors address: Huizhou Municipal Central Hospital, Huizhou 516001, China
神经内分泌肿瘤在女性生殖系统的所有部位均罕见。2014年世界卫生组织(WHO)对子宫内膜、宫颈、阴道和外阴的神经内分泌肿瘤的分类进行了更新[1-2],采用低级别神经内分泌肿瘤(low-grade neuroendocrine tumour)和高级别神经内分泌癌(high-grade neuroendocrine carcinoma)这两个定义,以区别两者截然不同的生物学行为,避免过度治疗,后者包括小细胞型(neuroendocrine carcinoma of small cell type,SCNEC)和大细胞型(neuroendocrine carcinoma of large cell type,LCNEC)。
在子宫内膜和宫颈中,高级别比低级别常见,发生于宫颈比子宫内膜常见。在广义的神经内分泌肿瘤中,小细胞癌代表了较差的分化程度及更具侵袭性的生物学行为。在宫颈原发性恶性肿瘤中,以鳞状细胞癌最常见,腺癌次之,神经内分泌癌仅占所有宫颈癌0.9%~1.3%[3-4],小细胞癌的生存率比宫颈鳞癌或腺癌明显更差。本文主要探讨的宫颈SCNEC罕见,预后比其他病理学类型差。Atienza-Amores等[3]认为由于宫颈神经内分泌癌(NEC)发生率低和缺乏实验平台,其分子病理特征仍然有许多未知,导致有针对性的分子靶向治疗尚无临床应用,类似于肺小细胞癌,宫颈SCNEC的基因组表型特征可用于鉴定出治疗该疾病的分子靶向药物。为了深入了解该组疾病的本质,笔者收集了2008年1月-2019年12月诊治的10例宫颈NEC患者,分析其临床、病理、分子特征,具体如下。
1 资料与方法
1.1 一般资料
选取惠州市中心人民医院及惠州市第一人民医院2008年1月-2019年12月诊治的原发性宫颈NEC患者共10例。纳入标准:原发性宫颈神经内分泌肿瘤。排除标准:手术前经综合治疗的宫颈神经内分泌肿瘤。年龄33~78岁,中位年龄47岁,平均年龄(50.1±15.1)岁。年龄段分布:31~40岁3例,41~50岁3例,51~60岁2例,>60岁2例。
1.2 仪器及试剂
CK、Syn、CgA、NSE、CD56、Ki67抗体均购自上海长嘉生物技术开发有限公司;全自动免疫组化机购自Roche公司。
1.3 方法
免疫组化SP二步法:操作遵循试剂盒说明书进行,所有病例标本均经10%中性甲醛固定液固定、规范取材,石蜡包埋,连续切片厚度3 μm。切片脱蜡水化。3%H2O2水溶液处理10 min,PBS洗涤。加一抗4 ℃孵育过夜。其中,癌细胞CK检测患者9例,Syn检测患者10例,CgA检测患者9例,NSE检测患者6例,CD56检测患者7例。
1.4 免疫组化判读标准
CK、Syn、CgA及NSE胞浆阳性,CD56胞膜阳性,Ki67胞核阳性。
1.5 统计学处理
采用SPSS 20.0软件进行统计分析,计量资料以(x±s)表示,计数资料以率(%)表示。
2 结果
2.1 组织学
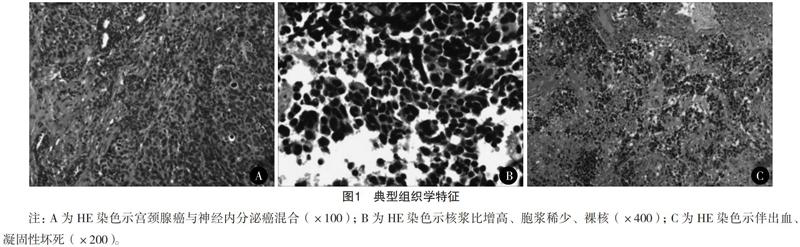
8例为单纯性,2例为混合性(1例合并宫颈腺癌,1例合并鳞状细胞癌),单纯性占80%;1例为大细胞型,9例为小细胞型,小细胞型占90%。镜下特征:肿瘤呈不规则巢状、小梁状、片状、单个散在、“玫瑰花环”样或弥漫分布结构模式;核浆比增高、胞浆稀少、可见裸核,见大量核分裂象,可见肿瘤性凝固性坏死。神经内分泌特征包括染色质细腻、碳粉样核染色质、核仁不明显,见图1。
2.2 液基细胞学
其中3例患者曾行TCT检测,1例细胞学诊断意义不明鳞状上皮病變,不除外高级别上皮内瘤变(ASC-H),活检诊断SCNEC;余2例阴性。液基细胞学制片可见呈巢团状排列肿瘤细胞,排列紊乱、无极性,瘤细胞体积小、核浆比增高、核膜不规则、胞核深染、染色质粗糙。
2.3 免疫组化
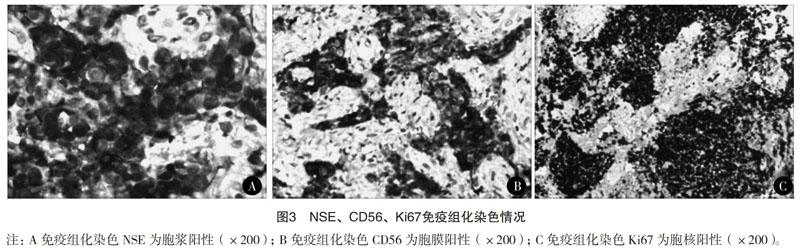
瘤细胞CK阳性率100%(9/9),Syn阳性率90.0%(9/10),CgA阳性率55.6%(5/9),NSE阳性率83.3%(5/6),CD56阳性率85.7%(6/7);Ki67增殖指数60%~90%。提示癌细胞CK阳性率最高,CgA阳性率较差,应当与其他标记物联合应用;CD56在小细胞癌严重挤压的区域,胞浆可阳性,包膜信号不明显,见图2、图3。
2.4 临床结局
获得随访资料3例患者均发生全身多处转移,以单纯性小细胞型多见,最常见转移部位胰腺、肝脏。报告如下:(1)患者35岁,2013年3月宫颈TCT检查示ASCH,2013年6月宫颈活检病理诊断为SCNEC,2014年6月行宫颈TCT检查示ASCH,2018年3月诊断胰尾高级别神经内分泌癌,癌细胞CK、Syn、CgA、NSE、CD56及CK19均阳性,Ki67增殖指数80%;肿瘤无进展生存期12个月。(2)患者48岁,2013年1月宫颈活检诊断SCNEC,行放化疗,2014年12月多器官转移,包括肝脏、脾脏、腹膜后淋巴结等;该例肿瘤无进展生存期10个月。
(3)患者35岁,2015年6月因“产后阴道流血4月”行宫颈癌根治术,诊断LCNEC,Ⅰb2期,后经放化疗,2016年5月盆腔复发,多发淋巴结转移,2017年3月全身多发远处转移,至肝脏、脾脏、胰腺等器官;肿瘤无进展生存期11个月。该例癌组织二代测序检测,检出2个具有临床意义的体细胞变异,ERBB3(p.A232V)c.695C>T及MAP2K1(p.L375I)c.1123C>A;ERBB3第6外显子A232V错以突变在肿瘤体细胞突变数据库COSMIC中记录为致病的突变,有小型研究支持其对靶向药物阿法替尼(afatinib)敏感。
3 讨论
最近,Xing等[5]证明宫颈SCNEC中涉及MAPK,P13K/AKT/mTOR和TP53/BRCA通路的体细胞突变。该研究报道8例患者基于二代测序技术的基因变异检测结果。显示1例携带4种基因变异,3例携带3种基因变异,1例携带2种基因变异,3例携带1种基因变异。其中携带TP53突变最常见(4/8),PIK3CA次之(3/8),还包括cMyc、BRCA、ERBB2、KRAS、PTEN、RB1等。值得关注的是检出BRCA1/2基因变异。一般认为,BRCA 2突变患者可选择的靶向药物为PARP抑制剂,即尼拉帕利(Niraparib)、鲁卡帕利(Rucaparib)和奥拉帕尼(Olaparib)等。另外,Rose等[6]报道1例宫颈NEC患者携带BRCA 2外显子缺失变异,采用PARP抑制剂治疗获益。可见基因检测可能会提供更多有用的信息,以揭示宫颈NEC分子特征和指导潜在的个体化治疗靶点。
宫颈NEC属罕见肿瘤,据报道,其发病中位年龄范围34~43岁,中位总生存期范围22.8~33.3个月[7-9]。特点为好发于较年轻患者、易复发转移等[8]。免疫组化染色CD56阴性者复发率高,总体预后差[9-10],Ki67增殖指数高亦预测复发及较差的临床结局[10]。分型方面,小细胞型占68.7%~90%[7,11];5年生存率44.9%[7],死亡率28%~40%[7,11],总体预后与年龄、肿瘤成分为单纯性或混合性均无显著相关性[7]。在本研究中,患者中位年龄47岁,较集中于30~50岁年龄段,小细胞型占90%,单纯性占80%;宫颈NEC以单纯性小细胞型多见。获得随访资料3例患者均发生复发、远处转移,与上述文献报道结果基本一致[7-11]。另一方面,由于缺乏随访资料,目前尚无直接证据支持CD56阴性者复发率较高。
冯敏等[11]报道国内最大宗宫颈NEC研究,免疫组化检测癌细胞Syn、CD56、NSE、S-100及CgA阳性率依次分别为93.9%、84.2%、74.4%、64.6%及51.2%;Syn阳性率最高,CgA阳性率最低。支文雪等[12]报道宫颈NEC患者无特异性临床表现。免疫组化染色Syn、CgA、CD56及CK阳性率均为100%,指出Syn、CgA及CD56均为敏感性较高的诊断标志物。Ganesan等[4]报道大宗国外宫颈NEC系列研究,指原发性宫颈NEC仅占同期宫颈癌1.3%。NEC患者生存率明显低于非NEC患者,前者中位生存期33.3个月,后者中位生存期315.0个月。值得关注的是,他们提出明确的形态学和免疫组化的标准来诊断宫颈NEC,确定Syn是神经内分泌方向分化敏感性、特异性最高的阳性标记物。最近,Tempfer等[13]报道一项描述宫颈NEC临床病理特征、治疗、预后的荟萃分析,包括112项研究358例患者,免疫组化检测癌细胞Syn、NSE、CgA及CD56阳性率依次分别为80%、70%、66%及60%;Syn阳性率最高,CD56阳性率最低。本研究结果显示,免疫组化检测癌细胞癌细胞CK、Syn、NSE、CgA、CD56阳性率分别为100%(9/9)、90.0%(9/10)、83.3%(5/6)、55.6%(5/9)、85.7%(6/7);CK阳性率最高,Syn次之。复习文献[12-14],笔者认为CK、Syn均为诊断宫颈NEC敏感性較高标志物。
治疗方面,Tempfer等[13]认为目前主要治疗方法是根治性手术联合放、化疗,且没有标准的化疗方案,顺铂/卡铂和依托泊苷是最常用的方案。免疫检查点抑制剂和靶向药物可能使患者获益,但仍缺乏有力证据。Morgan等[14]采用免疫组化法检测10例宫颈NEC的PD-L1表达情况,阳性率70%,呈局灶性表达,提示部分患者可能适合接受免疫检查点抑制剂治疗,作为这种高度侵袭性疾病的有前景的替代疗法。据报道,宫颈NEC患者接受根治性手术和辅助化疗后,2年和5年总体生存率为分别为60.3%和38.6%,辅助放疗并不能提高生存率[15];伴远处转移的宫颈SCNEC患者3年生存率仅为9.4%[16]。由于该病罕见,因此没有针对其临床管理的前瞻性试验。治疗通常以较常见的肺SCNEC为参照模型。在发生远处转移的情况下,主要采用卡铂和依托泊苷治疗[17]。Xu等[18]认为根治性手术结合类似于小细胞肺癌的治疗方案可能是SCNEC的潜在治疗方法。可见,肺外NEC的预测因素仍是未知之数,鲜有研究按部位评估肺外NEC的发病率和生存率。经手术、化疗、放疗等综合手段治疗,宫颈NEC的预后仍旧不理想。免疫检查点抑制剂、靶向药物、类似于小细胞肺癌的治疗方案等具有广阔的应用前景。
最后,在本研究中,包括1例顺产后4月诊断LCNEC携带体细胞突变患者,1例SCNEC液基细胞筛查阳性患者。Xing等[5]已证实宫颈SCNEC中存在体细胞突变,使靶向治疗成为可选择的治疗手段之一。关于宫颈LCNEC研究十分有限,且局限于细胞学及免疫组化检测层面。Erdem等[19]报道1例31岁孕32周患者行宫颈息肉切除术后诊断为宫颈LCNEC,宫颈阴道涂片检查阳性。观察到非典型/意义不明细胞,细胞体积增大,核浆比增高,核染色质粗糙、不均匀。Habeeb等[20]报道1例33岁宫颈LCNEC患者,免疫组化显示癌细胞Syn强阳性表达和高Ki67增殖指数。经姑息放疗及化疗,于首次确诊后21个月死亡。笔者报道1例基于NGS技术检测出LCNEC患者携带体细胞变异:ERBB3(p.A232V)c.695C>T及MAP2K1(p.L375I)c.1123C>A;证据级别为:有研究支持ERBB3对靶向药物阿法替尼敏感。NGS技术可以用少量DNA筛选基因的热点变异,并且突变检测的灵敏度更高。尽管NGS的数据分析和解释更为复杂,但可以同时检测几种重要的突变类型,例如插入、缺失、融合、点突变和拷贝数变异等。因此笔者有理由相信,基于NGS检测技术的靶向治疗,将成为宫颈NEC治疗新的研究方向。另有1例宫颈SCNEC患者液基细胞学筛查阳性,诊断为非典型鳞状上皮细胞。Nishiumi等[21]曾报道1例宫颈原位腺癌伴SCNEC患者的细胞学特点,指出在炎症背景中,神经内分泌癌细胞体积小而圆、核浆比增高、核圆形、碳粉状核染色质、核仁不明显。笔者认为,小细胞型在宫颈细胞学筛查中很难发现且易误诊为异常鳞状上皮。分析原因,液基细胞制片小细胞癌的细胞特征为体积小、核浆比增高、可为裸核,核染色质深等,易漏诊、易与炎症细胞、宫颈管腺细胞、特别是高级别上皮内瘤变相混淆;反之,在诊断宫颈鳞状上皮/腺上皮病变时,需要仔细观察以免漏诊神经内分泌癌成分。
