血液透析与腹膜透析对慢性肾衰竭尿毒症患者钙磷代谢及微炎症状态影响比较研究
2020-11-13沈阳二四二医院肾内科辽宁沈阳110034
沈阳二四二医院肾内科 (辽宁 沈阳 110034)
内容提要:目的:比较血液透析与腹膜透析对慢性肾衰竭尿毒症患者钙磷代谢及微炎症状态的影响。方法:选择2017年4月~2018年10月本院收治的120例尿毒症患者,随机分为血液透析组和腹膜透析组,血液透析组采用血液透析技术治疗,腹膜透析组采用腹膜透析技术治疗。比较两组患者治疗前后钙磷代谢及血清中超敏-C反应蛋白(hs-CRP)、白细胞介素-6(IL-6)和肿瘤坏死因子-α(TNF-α)水平的变化。结果:腹膜透析组患者高血磷发生率(6.67%)和钙磷代谢异常总发生率(20.00%)均明显低于血液透析组(23.33%和48.33%);治疗后两组患者hs-CRP、IL-6和TNF-α水平均明显降低(P<0.05),其中腹膜透析组降低幅度优于血液透析组(P<0.05)。结论:腹膜透析相对于血液透析在纠正钙磷代谢紊乱及清除微炎症因子方面优势更加明显。
尿毒症是慢性肾功能衰竭发展的终末阶段,此时患者水电解质严重紊乱,酸碱代谢明显失衡,若不进行有效的肾脏替代治疗,将诱发全身多脏器功能衰竭,病死率极高[1]。透析是临床常用的肾脏替代疗法,其不仅能延长尿毒症患者的生存周期,同时还有助于提高患者的生存质量,但长期透析在清除体内毒性物质的同时,也会加重微炎症反应,甚至诱发钙磷代谢紊乱,而钙磷代谢紊乱是尿毒症患者发生心血管意外的独立危险因素[2]。本研究从钙磷代谢和微炎症状态两个方面对比临床两种常用透析方法,以期为临床医师选择更加科学、合理的透析方案提供参考。
1.资料与方法
1.1 临床资料
选择2017年4月~2018年10月沈阳二四二医院肾内科收治的120例尿毒症患者为研究对象,所有患者均符合《慢性肾衰竭诊疗指南》中尿毒症的诊断标准[3],且具备透析治疗的临床指征。排除:①合并恶性肿瘤等严重器质性疾病;②近3个月内存在手术、急慢性感染,或有激素类药物治疗史者。按随机数字表法将患者分为血液透析组和腹膜透析组各60例,其中血液透析组男32例,女28例;年龄(53.19±12.63)岁;病程(3.06±1.22)年。腹膜透析组男34例,女26例;年龄(52.87±13.09)岁;病程(3.27±1.19)年。对比分析两组患者的性别、年龄、病程等基线资料,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
血液透析组采用AK96型血液透析机(瑞典金宝公司),1.5%碳酸氢盐透析液,设定血流量为200~250mL/min,以长期深静脉透析导管或动静脉内瘘为血管通路,频率为2~3次/周,4h/次。腹膜透析组采用双联系统腹膜透析机(美国Baxter公司),乳酸盐透析液,每次交换透析液6000~8000mL,4次/周。两组均连续治疗6个月。

表1.两组钙磷代谢异常发生率比较[例(%)]
表2.两组治疗前后血清微炎症指标比较(±s)
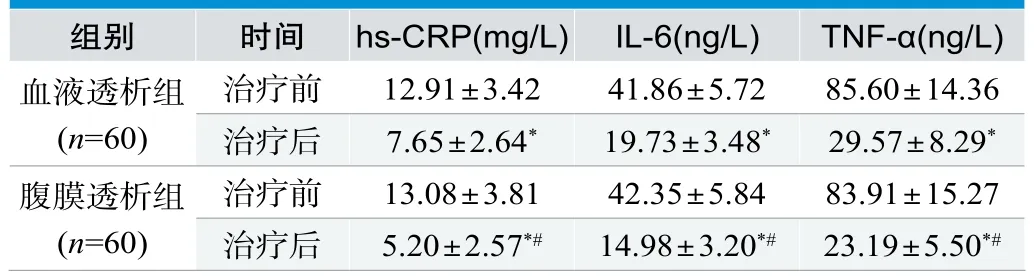
表2.两组治疗前后血清微炎症指标比较(±s)
注:与治疗前比较,*P<0.05;与血液透析组比较,#P<0.05
组别 时间 hs-CRP(mg/L) IL-6(ng/L) TNF-α(ng/L)血液透析组(n=60)治疗前 13.08±3.81 42.35±5.84 83.91±15.27治疗后 5.20±2.57*# 14.98±3.20*# 23.19±5.50*#治疗前 12.91±3.42 41.86±5.72 85.60±14.36治疗后 7.65±2.64* 19.73±3.48* 29.57±8.29*腹膜透析组(n=60)
1.3 观察指标
①测定两组患者血清中钙、磷水平,并计算钙磷代谢异常发生率;②治疗前后测定血清中超敏-C反应蛋白(hs-CRP)、白细胞介素-6(IL-6)和肿瘤坏死因子-α(TNF-α)水平。
1.4 统计学分析
采用SPSS21.0统计软件包分析处理,计量资料比较采用t检验;计数资料以χ2检验进行分析,P<0.05为差异有统计学意义。
2.结果
2.1 两组钙磷代谢异常发生率比较
腹膜透析组患者高血磷发生率(6.67%)和钙磷代谢异常总发生率(20.00%)明显低于血液透析组(23.33%和48.33%),差异有统计学意义(χ2=6.536,P<0.05;χ2=10.707,P<0.01)。见表1。
2.2 两组治疗前后血清微炎症指标比较
治疗后两组患者hs-CRP、IL-6和TNF-α水平均明显降低(P<0.01),其中腹膜透析组降低幅度高于血液透析组(P<0.01)。见表2。
3.讨论
慢性肾功能衰竭发展至尿毒症期,由于肾脏功能持续性衰退而引起的生物转化功能下降凸显,普遍存在钙磷代谢紊乱,钙磷代谢的紊乱可破坏骨骼生长,引起血管钙化,增加肾性骨病、心血管事件的风险,危及患者生命[4]。本研究结果显示,腹膜透析组患者高血磷发生率和钙磷代谢异常总发生率均明显低于血液透析组。说明腹膜透析在纠正钙磷代谢紊乱方面优于血液透析。新近研究表明,尿毒症患者普遍处于一种微炎症状态,在机体无感染发生时,一些炎症因子轻微升高,高水平的炎症因子会加重肾脏结构和功能的受损,也会诱发营养不良、心脑血管疾病的发生[5],因此,有效控制和降低微炎症因子水平对改善患者预后尤为重要。本研究结果显示,治疗后两组患者hs-CRP、IL-6和TNF-α水平均明显降低(P<0.05),其中腹膜透析组降低幅度优于血液透析组(P<0.05)。
综上所述,腹膜透析相对于血液透析在纠正钙磷代谢紊乱及清除微炎症因子方面优势更加明显,有利于改善患者生活质量,降低心脑血管并发症的发生。
