改良Pea术一期根治肛门闭锁伴直肠前庭瘘的疗效分析
2020-11-03黄焱磊肖现民
黄焱磊 沈 淳 郑 珊 肖现民
直肠前庭瘘(rectovestibular fistula,RVF)是女婴肛门闭锁中最常见的先天性肛门直肠畸形(anorectal malformation,ARM),占所有ARM的10%~30%。以往大家对其肛门成形的各种手术方法的治疗效果褒贬不一。先天性肛门闭锁伴RVF患儿多于出生后6~8个月经会阴肛门移位术行手术治疗,术后存在直肠阴道瘘复发率高,排便功能不尽人意等问题[1-3]。自1982年Pea报道后矢状入路肛门成形术以来,精准解剖和直肠肛门及括约肌重建极大地改善了先天性ARM患儿术后生活质量。但由于术中完全切开耻骨直肠肌群,故需要同时行保护性结肠造瘘术,故该术式不被认为是RVF的根治术[4]。本课题组成员于2007年改良了后矢状入路肛门成形术,即术中纵形切开皮肤和尾骨直肠肌、提肛肌,保留提肛肌与耻骨直肠肌环联合体,在没有结肠造瘘的保护下,对男性无肛新生儿(主要为直肠尿道球部瘘)行一期肛门成形术,获得良好的临床效果[5]。不行结肠造瘘的一期肛门成形根治术治疗RVF患儿已得到国内外专家的普遍认可,但具体手术入路方式有多种,各自存在优缺点,故本研究设想采用改良后矢状入路肛门成形术治疗RVF[5-10]。本文总结复旦大学附属儿科医院2007年1月至2017年12月采用改良的半后矢状入路肛门成形术(modified semi posterior sagittal anorectoplasty,简称改良Pea术)一期根治的肛门闭锁伴RVF患儿的临床疗效,并与2001年1月至2006年12月采用一期经会阴肛门移位术病例进行比较,分析改良Pea术根治先天性RVF的优点。
材料与方法
一、临床资料
2001年1月至2017年12月,复旦大学附属儿科医院手术治疗先天性肛门闭锁伴RVF共112例,均于新生儿期确诊。术前均行腹部B超(了解有无肾脏畸形、骶前有无肿块)、心脏超声、腰骶椎MRI检查(了解有无脊柱发育畸形和脊髓拴系)和经瘘口欧乃派克造影检查(了解直肠有无扩张)。患儿均为足月儿,1例RVF伴双侧重复肾畸形、骶尾椎半椎体畸形、阴道隔膜畸形;1例RVF伴阴道闭锁、双子宫畸形;1例RVF伴一侧多囊肾、骶尾椎发育畸形;其余患儿均无严重心脏和肾脏畸形、无骶前肿块以及无明显的骶骨发育异常和脊髓拴系。本研究最终纳入109例先天性肛门闭锁伴RVF患儿。由于对2007年之前先天性肛门闭锁伴RVF患儿治疗主要采用早期先扩张瘘口,6~8个月后再行经会阴肛门移位术;2007年以后采用改良Pea术一期根治女性肛门闭锁伴RVF。根据不同的手术方式,将109例RVF患儿分为改良Pea术组(n=59)和经会阴肛门移位术组(n=50)。
二、手术方法
所有患儿术后2周开始扩肛,扩肛时间3~6个月。随访时间为术后4~10年。
三、观察内容
1. 记录两组患儿伴发畸形和手术年龄。
2. 通过术前准备时间、手术时间、术中输血量、术后禁食天数、应用抗生素时间、住院天数及费用、术后近远期并发症及再次手术发生率来评估两组患儿手术疗效。
3. 采用Krickenbeck国际分类标准对两组患儿术后36个月大便控制能力进行评分[11]。
4. 术后12个月行直肠肛管测压:采用台式高分辨多通道胃肠功能检测系统(Polygram HR,丹麦),对两组患儿术后排便控制能力进行客观评估。检测指标主要为:直肠肛管抑制反射(rectoanal inhibitory reflex,RAIR)、直肠静息压、主动收缩压、直肠感觉阈值及直肠顺应性。
四、统计学方法
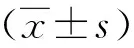
结 果
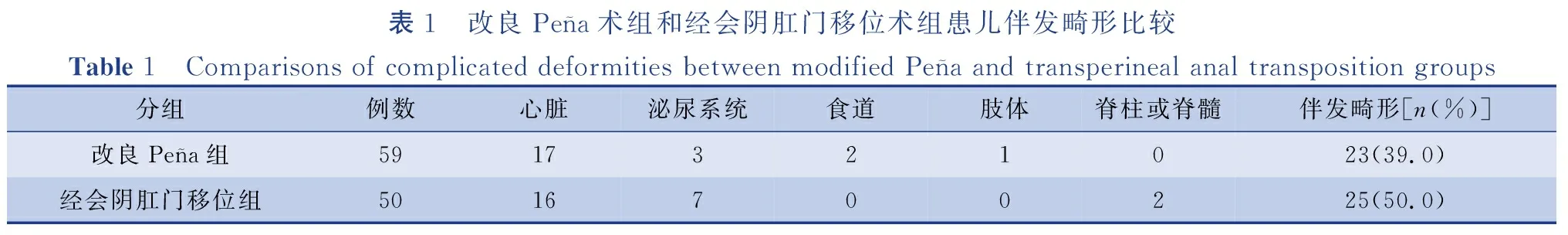
表1 改良Peña术组和经会阴肛门移位术组患儿伴发畸形比较Table 1 Comparisons of complicated deformities between modified Peña and transperineal anal transposition groups 分组例数心脏泌尿系统食道肢体脊柱或脊髓伴发畸形[n(%)]改良Peña组5917321023(39.0)经会阴肛门移位组5016700225(50.0)
讨 论
临床上,治疗先天性肛门闭锁伴RVF的手术方法有多种,如早期的裁剪手术、肛门移位术、Y-V成形术、X-Z成形术,近年来的后矢状入路肛门成形术(posterior sagittal anorectoplasty,PSARP)、前矢状入路肛门成形术(anterior segittal anoretoplasty,ASARP)[1-3,12]。本院2007年之前治疗肛门闭锁伴RVF采用经会阴肛门移位术,该术式又被Dave等[13]学者称为中矢状入路肛门成形术,该手术主要保留了阴道与肛门完整的阴唇后联合。2007年以后本院首次将改良后的半后矢状入路肛门成形术应用于肛门闭锁伴RVF患儿,该手术不同于经典的PSARP,前者主要是术中保留了提肛肌与耻骨直肠肌环联合体不切开,而PSARP术中完全切开提肛肌与耻骨直肠肌环联合体。本研究将改良Pea术尝试用于一期根治新生儿肛门直肠畸形伴RVF,取得良好疗效[5]。

表2 改良Peña术组和经会阴肛门移位术组围手术期疗效比较Table 2 Comparisons of perioperative efficacies between modified Peña and transperineal anal transposition groups分组例数手术年龄(月,x±s)直肠扩张n(%)术前准备时间(d)手术时间(min,x±s)术后禁食时间(d)抗生素应用天数(d,x±s)住院天数(d,x±s)住院费用(元,x±s)改良Peña术组592.3±0.40(0.00)276±1544±111.0±2.615 035.31±2 553.81经会阴肛门移位术组506.4±1.231(62.0)282±2044±112.0±3.013 509.37±2 371.89t/χ2值-13.93051.118-6.810-0.2400.0302.600P值-<0.001<0.001-0.080-0.6200.8600.210

表3 改良Peña术组和经会阴肛门移位术组术后36个月排便控制能力评估Table 3 Comparisons of defecation control at 36 months post-operation between modified Peña and transperineal anal transposition groups分组例数自主排便污粪1级2级3级便秘1级2级3级改良Peña术组3924400641经会阴肛门移位术组50263205113χ2值-0.8100.5483.138-0.5862.1560.603P值-0.3680.4590.076-0.4440.0490.026
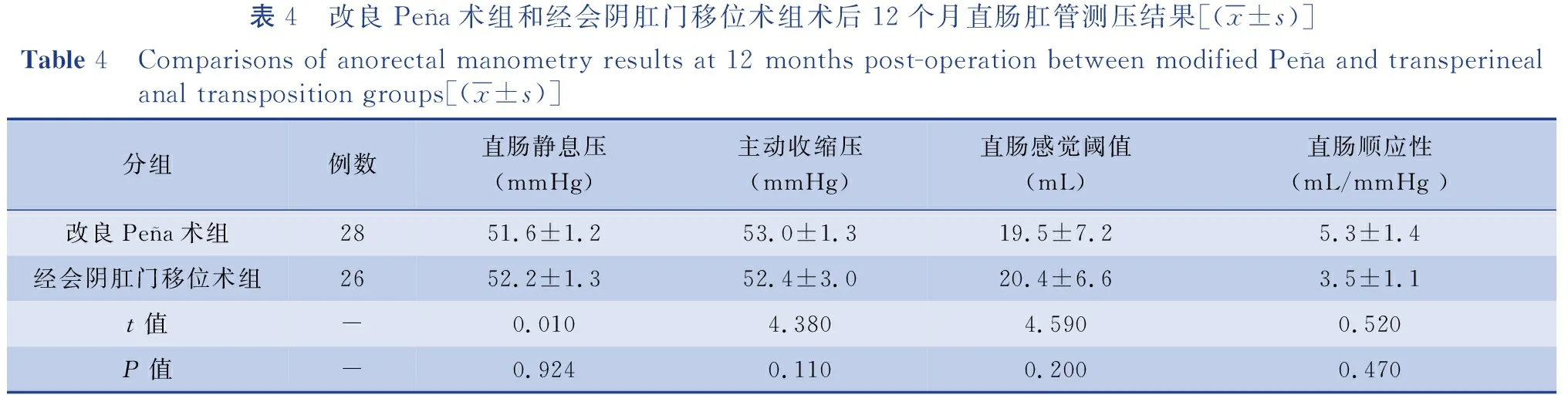
表4 改良Peña术组和经会阴肛门移位术组术后12个月直肠肛管测压结果[(x±s)]Table 4 Comparisons of anorectal manometry results at 12 months post-operation between modified Peña and transperineal anal transposition groups[(x±s)]分组例数直肠静息压(mmHg)主动收缩压(mmHg)直肠感觉阈值(mL)直肠顺应性(mL/mmHg )改良Peña术组2851.6±1.253.0±1.319.5±7.25.3±1.4经会阴肛门移位术组2652.2±1.352.4±3.020.4±6.63.5±1.1t值-0.0104.3804.5900.520P值-0.9240.1100.2000.470
一、改良Pea术组患儿年龄小
二、改良Pea术组患儿无直肠扩张
三、改良Pea术后并发症少,再次手术率低
经会阴肛门移位术后患儿发生直肠回缩3例,该术式经会阴入路治疗肛门闭锁伴RVF、尤其是伴直肠扩张的RVF往往操作困难,术中直肠游离不充分,从而导致术后并发症发生率(10.0%)和再次手术率(10.0%)高。
此外,经会阴肛门移位术组中有1例瘘管复发,回顾该例患儿临床资料,其手术过程、术后恢复均顺利,常规术后2周开始扩肛,在术后3周时发现瘘管复发,考虑可能与手术时电刀火力过大造成直肠前壁缺血损伤有关。Wakhlu等[15]也报道了类似的医源性损伤。
肛门闭锁伴RVF这类畸形患儿的骶骨和肛门括约肌通常发育良好,本院2001—2017年收治的112例RVF患儿中,仅2例(占1.8%,2/112)伴有严重的骶尾椎半椎体畸形(该2例未纳入本研究中)。因此除极少数伴有会阴部发育差和骶骨异常的RVF患儿没有控制排便能力外,大部分RVF患儿(93%)出生时就有潜在排便控制能力,在3岁左右会自主排便,这意味着不管是在术后的排便功能方面还是在社交能力方面,RVF患儿的预后都是很好的[16]。这就给所有小儿外科医师一个警示,手术医师除了熟悉组织解剖和有丰富的手术经验外,术中及术后的每一个环节都要考虑周全,RVF术后的任何一个并发症(如伤口感染或裂开)都是不能接受的,因为这可能影响患儿最终的排便功能。
