NLR与中青年结肠癌患者预后的相关性研究
2020-10-26赵晓琳程建平于久飞
黄 坤 赵晓琳 程建平 于久飞
结肠癌是常见的消化道恶性肿瘤之一,流行病学研究显示其发生率位于所有恶性肿瘤第4位,近年来其发生率尤其是中青年患者发生率呈逐年持续上升趋势,严重威胁人类的健康[1,2]。发病年龄>60岁的中青年结肠癌患者早期症状隐匿,疾病进展较快,预后较差,越来越受到医学界的重视。结肠癌的发病机制复杂,有研究表明,肿瘤的发生、发展、转移和侵袭等与人体的免疫状态和炎性反应有一定的相关性,较高的全身炎性反应往往提示疾病预后不良,中性粒细胞-淋巴细胞比值(neutrophil to lymphocyte ratio,NLR)是反应全身炎性反应的评价指标,已经被证实与胆管癌、卵巢癌、胃癌、膀胱癌及乳腺癌多种肿瘤的预后存在相关性[3~8]。本研究通过探讨NLR在中青年结肠癌患者的预后评估中的价值,旨在能够为临床、科研提供一定参考。
资料与方法
1.研究对象:选择2008年1月~2014年12月于民航总医院收治的结肠癌患者120例,其中,男性72例,女性58例,患者年龄23~59岁,中位年龄48岁。纳入标准:(1)均经病理学证实为结肠腺癌。(2)手术患者术前未行化疗、放疗,存在远处器官转移不能手术者行姑息性化疗。(3)根据世界卫生组织界定的年龄18~59岁中青年患者。(4)签订知情同意书者。排除标准:(1)合并其他恶性肿瘤。(2)合并肺、肾脏、肝脏等功能严重异常者。(3)精神疾病者。(4)严重感染性疾病及其他影响 NLR值疾病患者。
2.方法:所有患者入院后开始治疗前采集外周血血常规检查资料,并依据结果计算NLR(NLR=中性粒细胞计数/淋巴细胞计数)。患者的年龄、性别、烟酒史、癌症家族史、肿瘤部位、癌胚抗原(CEA)、分化程度和TNM分期等临床资料均依据患者病程记录和病理报告进行收集。采用电话或定期复查等方法对患者进行随访,随访截止至 2019 年1月。生存时间为确诊疾病至死亡或末次随访日。
3.统计学方法:采用SPSS 22.0统计学软件对数据进行统计分析。采用受试者工作特征(receiver operating characteristic,ROC)曲线的约登指数(Youden′s index)确定 NLR最佳截点进行分组,两组临床资料比较采用χ2检验。Kaplan-Meier法可以对生存期进行对比并绘出生存曲线,Log-rank检验则用来验证生存曲线;COX比例风险回归模型可对影响预后的因素进行生存风险评估,以P<0.05为差异有统计学意义。
结 果
1.NLR临界值的确定及分组:NLR的极值为0.65~12.92,根据患者NLR值及生存期的长短(>60个月为预后较好)绘制NLR预测结肠癌预后的ROC曲线(图1),确定NLR界值为2.85。将全部患者分为两组:NLR≥2.85为高NLR组(51例),NLR<2.85为低NLR组(69例)。
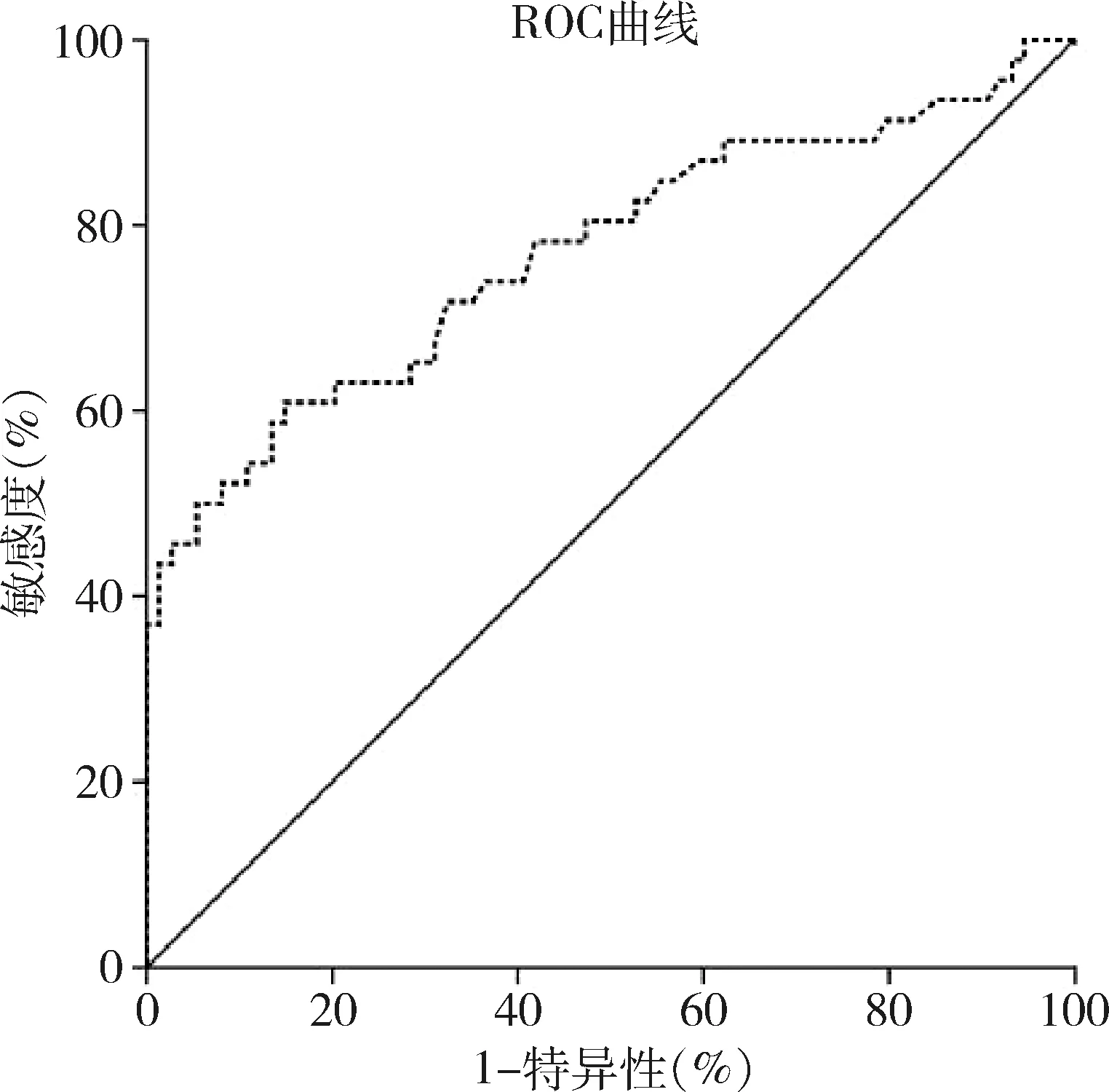
图1 确定NLR最佳截点的ROC曲线
2.NLR与结肠癌患者预后关系:全组患者中位随访时间为 67(5.3~94.5)个月,随访期间共 46 例患者死亡,失访7例,总5年生存率为55.8%。高NLR组和低NLR组的术后5 年生存率分别为43.1%和75.4%,差异有统计学意义(χ2=15.479,P=0.000),详见图2。
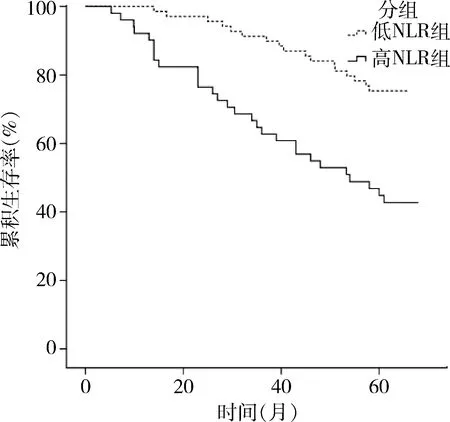
图2 低NLR及高NLR组结肠癌患者生存曲线比较
3.结肠癌患者预后影响因素分析:对可能影响结肠癌患者预后的各因素进行COX单因素分析结果显示:年龄、家族史、肿瘤部位(左半结肠及右半结肠)、肿瘤分化程度、肿瘤分期(TNM分期)和 NLR 与结肠癌患者的预后有关,详见表1。进一步将单因素分析中所有可能影响预后的因素纳入COX多因素回归分析模型中,肿瘤分化程度差、肿瘤分期晚和 NLR高是影响结肠癌患者预后的独立危险因素,相对危险度(relative risk,RR)分别为2.073、1.866及2.129,详见表2。
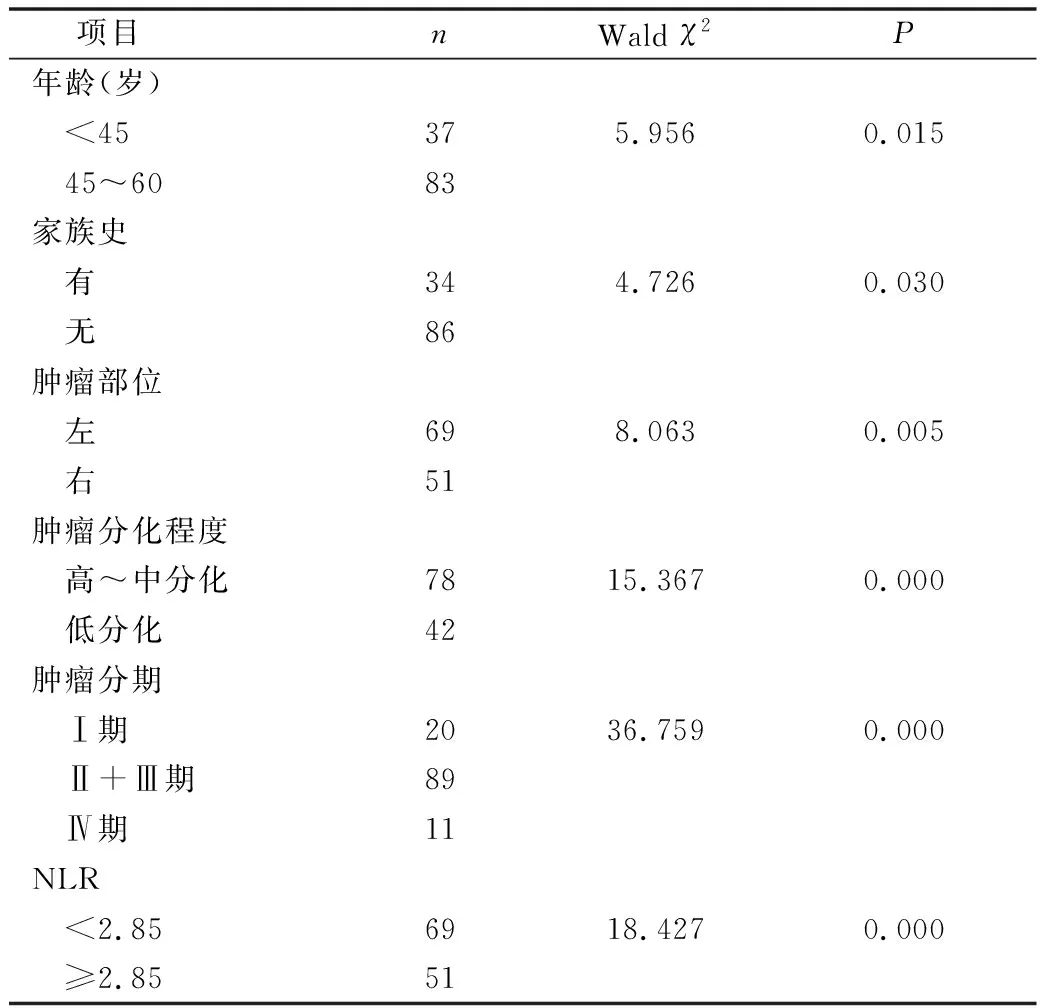
表1 结肠癌患者预后影响因素COX单因素分析

表2 结肠癌患者预后影响因素COX多因素分析
讨 论
结肠癌作为最常见的消化道恶性肿瘤之一,多发于老年人,其发病高峰在65岁左右,90%以上发生于55岁以上。但是近年来,中青年结肠癌的发生率和病死率在逐年增加[9,10]。中青年结肠癌的发生率在研究报道中各不相同,既往报道50岁以下的中青年结直肠癌发生率约2%~9%[11]。与老年患者比较,中青年结肠癌患者往往确诊时已处于相对晚期,肿瘤组织学类型及分化程度差,预后较老年患者更差。
近年来,炎性反应在恶性肿瘤发生、发展中的作用被广泛研究。有研究显示,肿瘤与周围组织中的慢性炎性反应导致的淋巴浸润是引起肿瘤重要的因素[12]。另外,研究发现中性粒细胞释放的一氧化氮合酶、肿瘤坏死因子α、活性氧ROS和白介素-1β能够促进结肠炎相关的结肠癌发生[13]。NLR 影响恶性肿瘤预后的具体机制目前尚不明确,NLR反映机体促肿瘤的炎性反应与抗肿瘤免疫之间的平衡状态[14,15]。NLR升高是淋巴细胞相对减少或中性粒细胞相对增多的结果,提示肿瘤的侵袭性较强和机体抗肿瘤免疫应答能力降低[16,17]。与传统的肿瘤标志物相比,NLR具有敏感度和特异性较高、经济、检测简单、易于被广大患者所接受等优势。
本研究对120例中青年结肠癌患者临床资料进行随访分析,并对NLR对预后的影响进行评价。根据ROC曲线,确定NLR最佳临界值,当NLR为2.85时约登指数最大,由此确定NLR临界值为2.85。根据临界值将患者分为高NLR组和低NLR组,两组患者根据随访生存时间绘制生存曲线,结果显示低NLR组患者5年生存率显著高于高NLR组患者,分别为75.4%和43.1%。这提示,高NLR患者预后较差,NLR在预测结肠癌患者预后作用中有一定价值。
此外,对可能影响患者生存的各种因素,进行COX风险模型分析显示,肿瘤分化程度、肿瘤分期以及NLR会显著增加结肠癌患者死亡风险。
综上所述,外周血血常规检查是一种简单方便、快捷经济的方法,NLR是外周血血细胞计数检测结果中的一项,不增加患者负担,是较好地判断患者预后的指标之一,该指标获取方便、简单经济,易于临床推广,其可结合肿瘤组织分化程度、肿瘤 TNM分期等多个指标对结肠癌患者预后进行评估,从而制定合理的个体化治疗方案。
