早期2型糖尿病肾病患者血糖波动与氧化应激及尿白蛋白肌酐比、尿β2微球蛋白的相关性研究
2020-10-26周建华李晓华贝鹏剑徐艳红李丽华
周建华 李晓华 贝鹏剑 徐艳红 李丽华 朱 祎
糖尿病肾病是常见的糖尿病微血管并发症,患病率达20%~40%[1]。而糖尿病肾病早期是可逆的,晚期通常是不可逆的,治疗效果不尽人意,仍然是终末期肾病的主要病因[2]。因此,早期糖尿病肾病的防治对减少终末期肾病的发生有重要的现实意义。已有研究显示,血糖波动与糖尿病肾病的发生、发展密切相关,但对于血糖控制良好的患者,其血糖波动与糖尿病肾病相关性的临床研究,报道较少[3]。本研究拟观察HbA1c达标的早期糖尿病肾病患者血糖波动与氧化应激、UACR及Uβ2-MG的相关性,为早期糖尿病肾病的防治寻找新的切点,为临床平稳降糖提供理论依据。
对象与方法
1.研究对象:选取2016年11月~2018年11月于笔者医院内分泌科就诊的2型糖尿病患者120例。入选标准:①符合1999年世界卫生组织(World Health Organization,WHO)2型糖尿病诊断标准;②两次UACR平均值<30mg/mmol;③HbA1c≤7%;④近3个月未改变降糖方案;⑤合并糖尿病视网膜病变;⑥无低蛋白血症及贫血;⑦排除糖尿病急性并发症、严重大血管并发症(如心肌梗死、脑梗死)及其他可能影响糖代谢(如肺感染、心力衰竭、肾衰竭等)的疾病;⑧排除其他类型的非糖尿病肾病;⑨排除合并高血压病患者;⑩排除近期使用影响糖代谢及抗氧化应激药物的患者。根据两次UACR平均值分成两组:A组:UACR<3mg/mmol,B组:3mg/mmol≤UACR<30mg/mmol;根据MAGE分成4组:A1组:MAGE<3mmol/L,A2组:MAGE≥3mmol/L,B1组:MAGE<3mmol/L,B2组:MAGE≥3mmol/L。本研究经笔者医院医学伦理学委员会批准,患者及家属知情并同意本研究。
2.研究方法:两组患者均测量身高、体重、腰围,计算体重指数(body mass index,BMI), 予CGMS监测72h评估MAGE,外周血检测总胆固醇(total cholesterol,TC)、总甘油三酯(total triglyceride,TG)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)、LDL-C、FINS、HbA1c,留取晨尿监测UACR,24h尿检测Uβ2-MG及8-isoPGF2α。血脂分析采用贝克曼5800全自动生化分析仪,FINS测定采用电化学发光法,HbA1c测定采用离子交换高效液相色谱分析法,UACR采用免疫比浊法及肌酐比色法检测,Uβ2-MG采用免疫比浊法检测,8-isoPGF2α测定(美国Cayman公司试剂盒)采用酶联免疫吸附法(西班牙Triturus全自动酶免仪)。
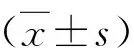
结 果
1.基本资料:共120例HbA1c≤7%的2型糖尿病患者行CGMS,研究对象的基本资料详见表1。AB两组间性别匹配,年龄、TC、LDL-C、TG、HDL-C、BMI、腰围比较,差异无统计学意义(P>0.05);B组MAGE、FINS、8-isoPGF2α及Uβ2-MG高于A组,差异有统计学意义(P<0.05)。A1、A2两组间性别匹配,年龄、FINS、TC、LDL-C、TG、HDL-C、BMI、腰围及UACR比较,差异无统计学意义(P>0.05);A2组MAGE、Uβ2-MG、8-isoPGF2α高于A1组,差异有统计学意义 (P<0.05)。B1、B2两组间性别匹配,年龄、FINS、TC、LDL-C、腰围比较,差异无统计学意义(P>0.05);与B1组比较,B2组MAGE、TG、BMI、8-isoPGF2α及UACR、Uβ2-MG高于B1组,差异有统计学意义 (P<0.05), HDL-L低于B1组,差异有统计学意义 (P<0.05)。
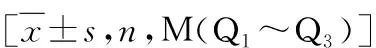
表1 患者基本资料
2.多元线性逐步回归分析8-isoPGF2α影响因素:以8-isoPGF2α为因变量,MAGE、年龄、FINS、TC、LDL-C、TG、HDL-C、BMI、腰围为自变量,仅MAGE、LDL-C进入最终方程,方程为:8-isoPGF2α=17.267+201.031MAGE+5.719LDL-C,其中MAGE与8-isoPGF2α相关系数最大。
3.多元线性逐步回归分析A组Uβ2-MG影响因素:以Uβ2-MG为因变量,MAGE、年龄、FINS、TC、LDL-C、TG、HDL-C、BMI、腰围、8-isoPGF2α、UACR为自变量,仅8-isoPGF2α进入最终方程,方程为:Uβ2-MG=-1.624+0.011 8-isoPGF2α。
4.多元线性逐步回归分析B组Uβ2-MG影响因素:以Uβ2-MG为因变量,MAGE、年龄、FINS、TC、LDL-C、TG、HDL-C、BMI、腰围、8-isoPGF2α、UACR为自变量,仅MAGE进入最终方程,方程为Uβ2-MG=0.495+5.123 MAGE。
5.多元线性逐步回归分析B组UACR影响因素:以尿ACR为因变量,MAGE、年龄、FINS、TC、LDL-C、TG、HDL-C、BMI、腰围、8-isoPGF2α、Uβ2-MG为自变量,仅MAGE、8-isoPGF2α、TG进入最终方程,方程为UACR=-12.495+13.548MAGE+0.103 8-isoPGF2α+2.458TG,其中MAGE与UACR相关系数最大。
讨 论
早期糖尿病肾病的肾损伤包括肾小球和肾小管两部分。微量尿白蛋白是糖尿病肾病公认的肾小球损伤早期的临床表现,也是诊断糖尿病肾病的主要依据,其评价指标为UACR。有研究表明,糖尿病肾小管病变可能比肾小球病变早发生,为糖尿病肾病的早期诊断提供了一条潜在的途径。β2微球蛋白是由体内淋巴细胞、血小板等有核细胞恒定产生,在正常情况下能自由通过肾小球,几乎全部被近曲小管重吸收,是反映肾小管功能的敏感指标[4]。因此,本研究选用UACR作为评价肾小球损伤的指标,Uβ2-MG作为评价肾小管损伤的指标。本研究结果显示,相较于正常蛋白尿组,微量蛋白尿组Uβ2-MG明显增加,与Ekrikpo等[4]研究一致。
本研究还发现,与正常蛋白尿组比较,微量蛋白尿组MAGE、FINS、8-isoPGF2α更高,差异有统计学意义。MAGE目前被认为是评估日内血糖波动的金标准,8-isoPGF2α为自由基介导的花生四烯酸氧化形成的产物,是反映氧化应激的可靠指标[5,6]。也就是说,微量蛋白尿组血糖波动更大,Uβ2-MG水平更高,氧化应激水平更高,空腹胰岛素水平更高。已有研究认为,胰岛素抵抗或空腹高胰岛素血症与糖尿病肾病密切相关,血糖波动参与糖尿病肾病的发生、发展,但机制尚不明确[7]。氧化应激是糖尿病肾病发病的重要机制。大多研究证实,血糖波动通过氧化应激引起糖尿病肾脏损伤。本研究通过相关性分析发现,MAGE与8-isoPGF2α密切相关。在微量蛋白尿组,与血糖波动小组比较,血糖波动大组TG、BMI、UACR、Uβ2-MG及尿8-isoPGF2α水平更高,通过相关性分析发现,UACR与MAGE、8-isoPGF2α、TG相关,Uβ2-MG仅与MAGE相关。
本研究结果显示,血糖波动可能通过氧化应激损伤肾小球及肾小管。一项系统性回顾性研究发现,在10项2型糖尿病患者研究中,有9项报告显示血糖变异性与糖尿病微血管并发症进展呈显著正相关[3]。体外研究结果显示,与持续高葡萄糖处理组比较,间歇性高葡萄糖处理组通过上调骨桥蛋白的表达加剧大鼠系膜细胞增生和胶原合成[8]。动物实验研究发现,与持续高血糖组比较,血糖波动组糖尿病大鼠肾小球肥大,毛细血管基膜增厚厚,肾小囊腔扩大,基质增加,肾小管体积、肾肥大指数、肾小球硬化指数和Ⅳ型胶原含量均呈上升趋势,血糖波动可能通过ERK/MAPK和TGF-β/SMAD信号通路增加胶原生成和抑制胶原降解来加速糖尿病小鼠肾纤维化的趋势[9,10]。同时,动物实验研究表明,糖尿病大鼠肾脏存在氧化应激,肾小管间质纤维化与氧化应激水平相关,而抗氧化治疗能保护肾脏[11,12]。BuTeava等[13]研究发现,血糖波动大的糖尿病患者处于高氧化应激的状态,血糖波动的减小可以降低患者体内的氧化应激水平。体外研究发现,急性波动性高血糖加剧了内皮细胞的氧化应激及促炎性因子的表达[14]。动物实验研究发现,血糖波动增加了肾组织的氧化应激,抑制了Akt信号通路,加剧了肾组织超微结构的损害[15]。而糖化血红蛋白水平的波动减少,糖尿病肾病的发生率则较低[16]。同样的,抗氧化治疗可以改善糖尿病肾脏损伤[17,18]。
本研究还发现,在正常蛋白尿组,与血糖波动小组比较,血糖波动大组Uβ2-MG及尿8-isoPGF2α水平更高,差异有统计学意义,但UACR差异无统计学意义,并且相关性分析提示Uβ2-MG与8-isoPGF2α密切相关。笔者推测血糖波动通过氧化应激损伤肾小球及肾小管,而早在肾小球损伤之前,即正常蛋白尿阶段,血糖波动可能已经通过氧化应激损伤了肾小管,导致肾小管重吸收功能障碍。Han等[19]发现,线粒体ROS过度产生后,通过硫氧还蛋白/硫氧还蛋白相互作用蛋白激活NLRP3/IL-1β通路,引起肾小管氧化损伤。有研究表明,导致微量白蛋白尿的最初肾损害是在糖尿病患者肾小球电荷屏障受损之前发生的电荷依赖性肾小管蛋白重吸收的障碍。一项来自印度的小样本的横断面研究显示,微量蛋白尿组和大蛋白组的尿胱抑素C显著高于正常蛋白组,且与尿ACR呈正相关,而46例正常蛋白尿患者中,11例尿胱抑素C水平升高,提示早期肾小管功能障碍[20]。这一发现支持糖尿病肾病肾小管损害早于肾小球损害的认识。Eriguchi等[21]研究发现,血管紧张素转换酶在肾小管损伤和蛋白尿的发生中发挥关键作用,肾小管损伤,而不是肾小球的超滤过,是早期糖尿病肾病中微量白蛋白尿的主要原因。Hashimoto等[22]研究发现,肾小管多糖的改变可能导致糖尿病大鼠早期糖尿病肾病。Udomah等[23]发现,非洲糖尿病患者反映早期肾小管功能障碍的尿N-乙酰-β-D-氨基葡萄糖酶(urinary N-acetyl-beta-D-glucosaminidase,NAG)比尿蛋白更早升高,提示肾小管功能障碍可能发生于肾小球损伤前。
有研究发现,超过1/3的正常白蛋白尿糖尿病患者尿β2微球蛋白超出正常范围,而只有16.3%的正常Uβ2-MG糖尿病患者有微量白蛋白尿,这个区别在比例上差异有统计学意义,表明Uβ2-MG可能早于尿白蛋白出现,提示肾小管病变早于肾小球病变[24]。也有研究发现,正常蛋白尿患者肾小球滤过率与近端小管钠重吸收分数之间有强相关性,肾小球高滤过的患者从正常尿发展为微量白蛋白尿的风险更高,其主要是由于肾小管肥大和间质扩张所致,而近端小管再吸收增加又导致肾小球高滤过[25]。球管反馈可能解释早期糖尿病肾病初始升高后肾小球滤过率的降低,而小管间质损伤(尤其是萎缩的近端小管)导致钠的再吸收减少,因此后期肾小球滤过率降低。本研究结果支持肾小管损伤先于肾小球损伤的观点,血糖波动引起的肾损害可能最早源于氧化应激导致的肾小管损伤。但本研究样本量较小,研究结果需要开展更大的多中心的横断面或前瞻性研究来进一步证实,其具体的分子机制也仍需开展进一步的体外研究及动物实验研究来阐述和揭示。
综上所述,血糖波动通过氧化应激参与早期糖尿病肾病的发生、发展,在出现微量蛋白尿之前,可能已经损伤肾小管,导致肾小管重吸收功能障碍。因此,血糖波动致肾小管损伤的分子机制的研究可能是早期糖尿病肾病防治的新的方向。而在糖尿病患者的综合管理中,除了要追求HbA1c的达标,还要尽可能选用能减少餐后血糖波动的药物,减少血糖波动,以期减少糖尿病肾病的发生发展。此外,早期的抗氧化治疗以及氧化应激致肾小管损伤的下游通路的阻断,都有望成为糖尿病肾病的防治手段。
