小剂量硫酸镁、低分子肝素联合治疗早发型重度子痫前期55 例疗效观察
2020-10-25廖燕飞梁议方潘丽华
廖燕飞,梁议方,潘丽华
子痫前期是妊娠期高血压疾病的类型之一,该病多见于孕20 周以后,病人会出现血压升高、蛋白尿、头痛、眼花、恶心、呕吐、上腹不适等症状,如病情不能控制会引发抽搐甚至昏迷等严重后果,严重影响母婴安全[1]。有流行病学统计显示妊娠期高血压疾病的发病率约为2.0%~7.0%,而早发型重度子痫前期所占比例接近1%,是见于孕34周以前的重度子痫前期疾病[2]。早发型重度子痫前期起病迅速、病情较重,其发病机制尚未完全明确,目前尚无有效的治愈方案,其治疗药物治疗控制病人病情并终止妊娠为主[3]。为进一步探讨早发型重度子痫前期病人行小剂量硫酸镁、低分子肝素联合治疗,对治疗效及对母婴安全性的影响,进行相应研究,具体报告如下。
1 资料与方法
1.1 一般资料选取2014年1月至2017年12月于深圳市龙华区人民医院治疗的早发型重度子痫前期病人110 例,依据随机数字表法分为对照组和观察组,每组55例。观察组与对照组病人一般资料见表1,差异无统计学意义(P>0.05)。

表1 早发型重度子痫前期110例基本情况比较
1.2 纳入及排除标准纳入标准:(1)病人早发型重度子痫前期诊断明确,符合《妇产科学》[4]相关诊断标准;(2)病人意识清醒,无精神异常能够配合治疗的进行;(3)病人前期孕检正常,且为单胎妊娠;(4)本研究为开放试验,符合《世界医学协会赫尔辛基宣言》相关要求,入组经病人及病人家属同意,签署相关知情文件。
排除标准:(1)病人认知功能障碍或意识障碍;(2)病人合并其它系统疾病对该病的治疗存在明显影响;(3)病人合并其他妊娠期疾病对该病的治疗存在明显影响;(4)病人因各种原无法坚持治疗,如药物过敏等。
1.3 治疗方案
1.3.1对照组 小剂量硫酸镁治疗方案。入院后给予休息、控制血压、吸氧、扩容解痉、利尿剂、促肺成熟以及控制饮食等基础治疗,静脉滴注小剂量硫酸镁注射液(杭州民生药业有限公司,国药准字H33021961,生产批号20140603),首日首先将25%硫酸镁20 mL与5%葡萄糖注射液100 mL配伍静脉滴注,注意在60 min内滴注完成。然后将25%硫酸镁60 mL 与5%葡萄糖注射液500 mL 配伍静脉滴注,滴注速度控制在1.5~2.0 g/h。第二日维持硫酸镁剂量15 g静脉滴注,连续治疗1周。
1.3.2观察组 小剂量硫酸镁联合低分子肝素治疗方案。在对照组治疗的基础上给予低分子肝素[爱德药业(北京)有限公司,国药准字H20066825,生产批号20140211]皮下注射治疗,于腹壁皮下注射,1 次5 000 U,1天1次,同样连续治疗1周。
治疗过程中注意监测病人心率、血压、胎心以及24 h 尿量变化,并选择合适时机(治疗结束24 h后)终止妊娠,终止妊娠后依据病人病情情况给予解痉、扩容及利尿治疗。
1.4 观察指标
1.4.1两组病人血压及24 h 尿蛋白水平变化比较 监测记录病人收缩压(SBP)、舒张压(DBP)以及24 h 尿蛋白水平变化。
1.4.2两组病人凝血功能指标变化比较 比较两组病人凝血功能指标,包括凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(FIB)、D-二聚体(DD)等。
1.4.3两组病人母体并发症发生比较 监测记录包括产后出血、溶血和肝酶升高以及血小板减少(HELLP)综合征、胎盘早剥、心肾功能不全、弥散性血管内凝血(DIC)等母体并发症发生。
1.4.4两组病人妊娠新生儿不良结局发生比较比较两组病人治疗并发症发生情况,包括早产、新生儿窒息、胎儿窘迫、新生儿死亡等。
1.5 统计学方法所有试验数据均利用SPSS 21.0进行统计学处理。利用±s表示计量资料,组间数据比较采用独立样本t检验,组内数据比较采用配对t检验。利用例(%)表示计数资料,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组病人血压及24 h尿蛋白水平变化比较治疗前两组病人血压及24 h尿蛋白水平,差异无统计学意义(P>0.05)。治疗后两组病人血压及24 h尿蛋白水平均有改善,较治疗前差异有统计学意义(P<0.05)。治疗后观察组病人血压及24 h尿蛋白水平改善更为显著,组间差异有统计学意义(P<0.05)。见表2。
表2 早发型重度子痫前期110例血压及24 h尿蛋白水平变化比较/±s

表2 早发型重度子痫前期110例血压及24 h尿蛋白水平变化比较/±s
注:SBP为收缩压,DBP为舒张压
组别对照组治疗前治疗后t 值P 值观察组治疗前治疗后t 值P 值两组比较 t,P 值治疗前治疗后例数55 55 SBP/mmHg 152.89±6.96 141.49±5.64 8.505 0.000 153.78±6.63 132.61±7.69 11.734 0.000 0.687,0.494 6.906,0.000 DBP/mmHg 93.61±5.12 88.72±4.11 9.395 0.000 94.60±6.09 81.83±3.10 9.855 0.000 0.923,0.358 9.926,0.000 24 h尿蛋白4.43±0.53 1.89±0.23 28.541 0.000 4.50±0.60 1.03±0.29 54.754 0.000 0.648,0.518 17.231,0.000
2.2 两组病人凝血功能指标变化比较治疗前两组病人凝血功能指标,差异无统计学意义(P>0.05)。治疗后两组病人凝血功能指标均有改善,较治疗前差异有统计学意义(P<0.05)。治疗后观察组病人凝血功能指标改善更为显著,组间差异有统计学意义(P<0.05)。见表3。
表3 早发型重度子痫前期110例凝血功能指标变化比较/±s

表3 早发型重度子痫前期110例凝血功能指标变化比较/±s
注:PT 为凝血酶原时间,APTT 为活化部分凝血活酶时间,FIB为纤维蛋白原,DD为D-二聚体
组别对照组治疗前治疗后t 值P 值观察组治疗前治疗后t 值P 值两组比较 t,P 值治疗前治疗后例数55 55 PT/s 12.49±1.33 11.32±1.26 9.860 0.000 13.93±1.32 2.31±2.40 7.138 0.000 1.205,0.231 5.699,0.000 APTT/s 33.72±6.11 31.23±5.01 2.175 0.034 36.59±5.22 31.60±6.27 3.349 0.001 0.342,0.733 2.649,0.009 FIB/(g/L)4.70±0.43 5.69±0.55 11.295 0.000 3.43±0.37 5.63±0.59 56.261 0.000 0.552,0.582 16.603,0.000 DD/(mg/L)2.96±0.76 3.29±0.82 4.799 0.000 2.03±0.55 3.26±0.79 6.807 0.000 0.195,0.846 7.352,0.000
2.3 两组病人母体并发症发生比较两组病人母体并发症的发生率为10.91%比41.81%,观察组低于对照组,差异有统计学意义(P<0.05)。见表4。

表4 早发型重度子痫前期110例母体并发症比较/例(%)
2.4 两组病人妊娠新生儿不良结局发生比较两组病人妊娠新生儿不良结局的发生率为12.72%比30.90%,观察组低于对照组,差异有统计学意义(P<0.05)。见表5。
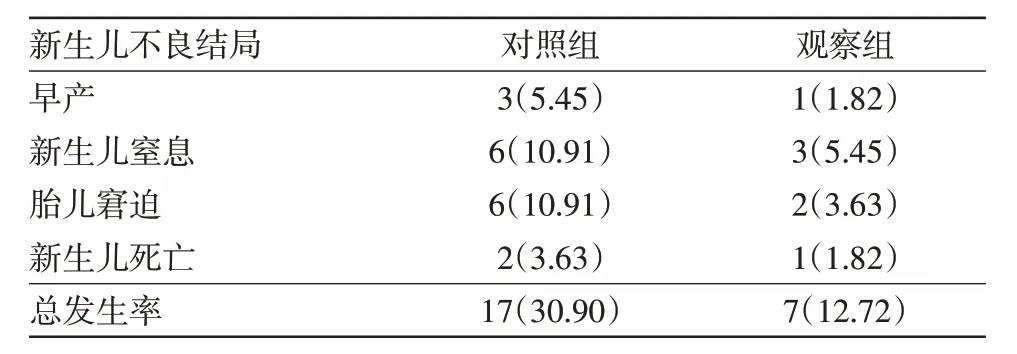
表5 早发型重度子痫前期110例新生儿不良结局比较/例(%)
3 讨论
早发型重度子痫前期是一种严重危害母婴健康的妊娠并发症,该病发病病因复杂,与母体、胎盘以及胎儿等多方面因素密切相关[5]。该病起病迅速,如果不能有效控制病情会导致血压、尿蛋白及血肌酐水平异常,引发凝血功能异常以及血栓形成倾向,进而易导致心血管、肝肾等多脏器功能受损[6-8]。早发型重度子痫前期发病孕周早、病情进展迅速、并发症严重、早产儿距足月时间远、存活率低,对妊娠期母婴安全影响极大[7]。目前认为早发型重度子痫前期最为有效的治疗方案即终止妊娠,但最新研究表明在保证孕妇及胎儿安全的前提下,进行合理的保守治疗,可以有效改善妊娠母婴结局,并有利于病人再生育[9-11]。保守治疗包括休息、营养、镇静、解痉、降压,必要时利尿、合理扩容以及对症治疗各种并发症。
硫酸镁是妊娠期高血压首选的解痉治疗药物,通过解除血管痉挛、扩张血管以及促进微循环等作用降低血压[12]。硫酸镁扩张血管的机制为刺激血管平滑肌,阻碍机体交感神经节传递,进而有效扩张血管,但该药仅具有解痉扩张血管的作用,无法针对病人的病因进行治疗,降压效果有限[13-14]。低分子肝素是临床常用的抗凝药物,是从普通肝素提取的低分子片段,其作用机理是通过抗凝血酶Ⅲ与凝血酶结合,进而有效抑制凝血酶和凝血因子的活性,发挥抗凝作用[15-17]。能够有效缓解血液浓缩状态,通过减少红细胞压积起到降压及保护肾脏的作用,对于改善母婴妊娠结局有重要意义。另外低分子肝素可以改善子宫胎盘血液循环,有利于胎儿宫内生长发育,对于降低新生儿产后相关并发症有重要意义[18-20]。
本研究结果符合试验预期,证明了早发型重度子痫前期病人行小剂量硫酸镁、低分子肝素联合治疗,能够有效改善病人血压及凝血功能,改善母婴妊娠结局,具有重要的临床意义。
