胎膜早破孕产妇支原体感染及药敏分析
2020-10-21程烽邱华红陈惠瑜巫之韵钟汇
程烽 邱华红 陈惠瑜 巫之韵 钟汇
【摘要】 目的:了解胎膜早破孕產妇生殖道支原体感染及药敏情况,为临床治疗提供依据。方法:选择2015年1月-2019年12月福建省妇幼保健院产科病房收治的胎膜早破孕产妇32 620例,采集宫颈分泌物,进行支原体培养和药敏试验。结果:共检出支原体感染4 383例,感染率为13.44%。其中解脲脲原体感染3 205例(占比73.12%),人型支原体感染553例(占比12.62%),两者混合感染625例(占比14.26%)。除红霉素和洛美沙星外,支原体对临床常用大部分抗菌药物敏感性高,耐药性低。解脲脲原体对美满霉素、克拉霉素、交沙霉素、阿奇霉素保持较高的敏感性(分别为95.60%、98.44%、98.76%和94.32%)和较低的耐药性(分别为1.37%、0.84%、0.28%和0.84%)。人型支原体对强力霉素、交沙霉素和阿奇霉素保持较高的敏感性(分别为96.20%、96.75%和89.33%)和较低的耐药性(分别1.08%、1.81%和8.50%)。两种支原体的混合感染,与单一支原体感染相比,对药物的敏感性下降,耐药性上升。结论:胎膜早破孕妇支原体感染以解脲脲原体感染为常见;对胎膜早破的孕妇支原体感染,推荐使用大环内酯类药物,首选为交沙霉素、阿奇霉素。
【关键词】 胎膜早破 解脲脲原体 人型支原体 感染 耐药性
doi:10.14033/j.cnki.cfmr.2020.13.035 文献标识码 B 文章编号 1674-6805(2020)13-00-04
Mycoplasmas Infection and Drug Sensitivity Analysis in Pregnant Women with Premature Rupture of Membranes/CHENG Feng, QIU Huahong, CHEN Huiyu,WU Zhiyun , ZHONG Hui. //Chinese and Foreign Medical Research, 2020, 18(13): -88
[Abstract] Objective: To investigate the infection and drug sensitivity of mycoplasmas in genital tract of pregnant women with premature rupture of membranes (PROM), so as to provide evidence for clinical treatment. Method: A total of 32 620 pregnant women with PROM were included in obstetric unit of Fujian Provincial Maternity and Childrens Hospital from January 2015 to December 2019 Cervical secretions were collected from these patiens for mycoplasma culture and drug sensitivity tests. Result: Totally 4 383 cases of mycoplasma infection were detected, and the overall infection rate was 13.44%. Among them, mono-infection of Ureaplasma urealyticum and Mycoplasma hominis were 3 205 cases (73.12%) and 553 cases (12.62%), respectively. Co-infection of Ureaplasma urealyticum and Mycoplasma hominis were 625 cases (14.26%). With the exception of Erythromycin and Lomefloxacin, Mycoplasma displayed high drug sensitivity and low resistance to most of common antibiotics. The sensitivity rates of Ureaplasma urealyticum to Minocycline, Clarithromycin, Josamycin and Azithromycin were relatively high as 95.60%, 98.44%, 98.76% and 94.32% respectively, and the resistance rates were relatively low as 1.37%, 0.84%, 0.28% and 0.84% respectively. The sensitivity rates of Mycoplasma hominis to Doxycycline, Josamycin and Azithromycin were relatively high as 96.20%, 96.75% and 89.33% respectively, and the resistance rates were relatively low as 1.08%, 1.81% and 8.50% respectively. Compared with mono-mycoplasmas infection, co-infection of Ureaplasma urealyticum and Mycoplasma hominis were relatively low sensitivity and high resistance to common antibiotics. Conclusion: Ureaplasma urealyticum is the most common Mycoplasmas of genital tract infection in pregnant women with PROM. For Mycoplasmas infection treatment in pregnant women with PROM, macrolides is recommended, and Josamycin and Azithromycin can be acted as the primary choice.
[Key words] Premature rupture of membranes Ureaplasma urealyticum Mycoplasma hominis Infection Drug resistance
First-authors address: Fujian Childrens Hospital, Fuzhou 350001, China
胎膜早破(prelabor rupture of the membranes,PR0M)指孕产妇临产前发生的胎膜破裂,是妊娠晚期较为严重的一种并发症,是导致早产、绒毛膜羊膜炎、新生儿感染、新生儿窒息等多种围产期并发症的重要因素。目前认为感染是导致胎膜早破的主要因素之一[1]。解脲脲原体(Ureaplasma urealyticum,Uu)和人型支原体(Mycoplasma hominis,Mh)是两种引起生殖道感染的常见病原体,与不良妊娠结局(如流产、胎膜早破)密切相关[2]。现对2015年1月-2019年l2月福建省妇幼保健院32 620例胎膜早破孕产妇支原体感染及耐药情况进行回顾性分析,報道如下。
1 资料与方法
1.1 一般资料
选取2015年1月-2019年12月福建省妇幼保健院产科病房诊断为胎膜早破的孕产妇32 630例。所有患者均符合临床胎膜早破诊断标准。排除1周内接受抗生素治疗、妊娠糖尿病和高血压等并发症的患者。患者年龄18~46岁,平均26.5岁,破膜时孕周30~41周,平均34.9周。
1.2 方法
用棉签擦拭子宫颈黏液后,用无菌拭子插入患者宫颈口l~2 cm处,旋转3~5圈,停留片刻取出,放入专用的无菌容器,立即送检。标本室温保存不得超过2 h,2 ℃~8 ℃不超过5 h。
1.3 支原体培养与药敏分析
解脲脲原体和人型支原体培养、鉴定及药敏检测试剂盒购自中山市天洋电子生物传感器有限公司产品。严格按说明书进行操作及结果判读,简要步骤如下:将无菌拭子采集的标本插入培养基中,挤压旋转数次,使拭子中标本渗入,弃去拭子。充分混匀接种了标本的培养基,取100 μl接种到试剂条的各微孔中,并在上方滴加一滴石蜡油,盖上盖子,37 ℃隔水恒温箱培养。
通过培养基颜色的变化判别结果,分别于24 h和48 h后读取解脲脲原体和人型支原体结果。药敏抗生素共12种,分别为强力霉素、美满霉素、红霉素、克拉霉素、交沙霉素、罗红霉素、阿奇霉素、甲砜霉素、洛美沙星、司帕沙星、氧氟沙星和左氧氟沙星。
2 结果
2.1 支原体检出率
32 620例胎膜早破孕产妇,宫颈分泌物进行解脲脲原体和人型支原体培养,共检出支原体感染4 383例,感染率为13.44%(4 383/32 620)。其中解脲脲原体感染3 205例,占感染阳性比例73.12%(3 205/4 383),人型支原体感染553例,占比12.62%(553/4 383),解脲脲原体和人型支原体混合感染625例,占比14.26%(625/4 383)。
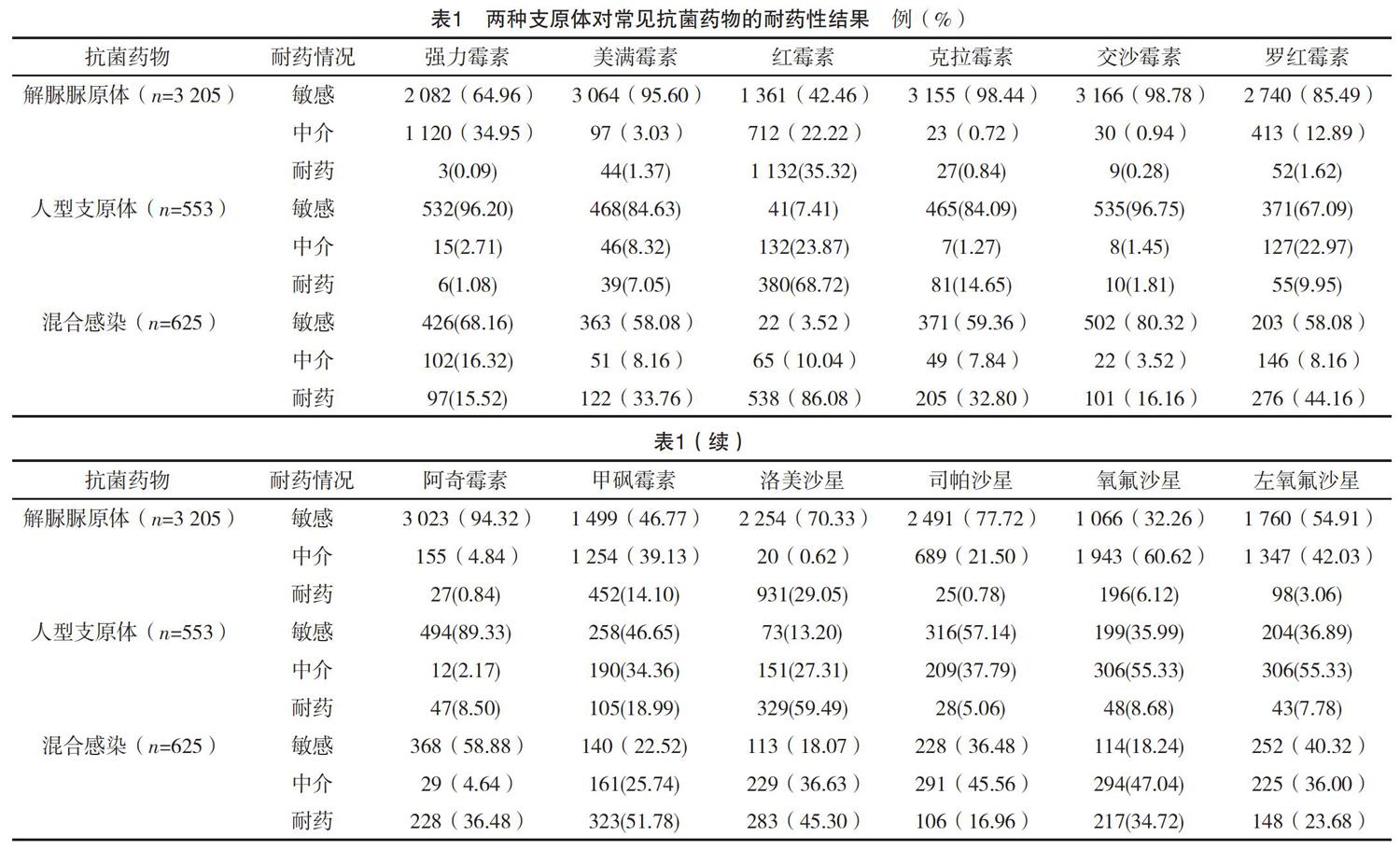
2.2 两种支原体对临床抗菌药物的耐药性分析
解脲脲原体对美满霉素、克拉霉素、交沙霉素、阿奇霉素保持较高的敏感性(分别为95.60%、98.44%、98.76%和94.32%)和较低的耐药性(分别为1.37%、0.84%、0.28%和0.84%)。对红霉素和洛美沙星的耐药率较高,分别为35.32%和29.05%,对其他抗菌素耐药性均低于10%。人型支原体对强力霉素、交沙霉素和阿奇霉素保持较高的敏感性(分别为96.20%、96.75%和89.33%)和较低的耐药性(分别1.08%、1.81%和8.50%),也对红霉素和洛美沙星的耐药率较高,分别为68.72%和59.49%。两种支原体的混合感染与单一支原体感染相比,总体上看,敏感性下降,耐药性上升。混合感染对交沙霉素和强力霉素的敏感性分别为80.32%和68.16%,耐药性分别为16.16%和15.52%,对其他抗生素的敏感性均低于二者,耐药性均高于二者,见表1。
3 讨论
胎膜早破发生率各家报道不同,占3%~16%[3]。发生在妊娠37周之前的胎膜破裂,称为早产PROM(PPROM)。尽管胎膜早破的机制至今尚未完全明确,但普遍认为生殖道病原菌上行感染是胎膜早破发病的独立危险因素之一。最近研究表明,炎性细胞因子和基质金属蛋白酶(MMPs)的激活、氧化应激和羊膜细胞凋亡是导致PPROM发生的主要途径[4]。
自然界中已发现的支原体大约有200多种,人类支原体主要定居在呼吸道和泌尿生殖道。生殖道支原体(Genital mycoplasmas)是生殖道正常菌群的一部分,主要为解脲脲原体(40%~80%)、人型支原体(20%~50%)和生殖支原体(Mycoplasma genitalium,0~0.5%)[5]。解脲脲原体、人型支原体是最为常见的两种生殖道支原体,是由于女性生殖道的pH值等环境更适合解脲支原体和人型支原体的生存。在孕妇中生殖道中,支原体检出率与社会经济状况、年龄、种族、激素水平的变化(怀孕、更年期)等显著相关[2]。大量研究表明,孕妇胎盘和/或胚胎中支原体的上行感染,引起胎膜早破、早产、流产、产后发热、绒毛膜羊膜炎等严重问题,并且引起新生儿感染,如新生儿支原体相关的肺炎、菌血症和脑膜炎等。但由于支原体又是生殖道正常菌群的一部分,支原体与不良妊娠结局的关系仍存在着争议[6]。
本次回顾性分析结果,32 620例膜早破孕产妇,共检出支原体感染4 383例,感染率为13.44%。其中解脲脲原体感染阳性占比73.12%,人型支原体感染占比12.62%,解脲脲原体和人型支原体混合感染占比14.26%,以解脲脲原体感染为常见。解脲脲原体感染比例明显高于人型支原体感染及两者混合感染,与多家报道相似[5-6]。支原体的感染率与笔者所在医院之前的报道相近,而低于上海、浙江等地的报道[7-9],可能与地域、人群、采样、培养方法等不同有关。
支原体由于缺乏肽聚糖,不能形成细胞壁,对β-内酰胺类药物如青霉素具有天然抗性。抗生素,例如作用于核糖体或DNA分子合成的四环霉素类,喹诺酮和大环内酯类药物在临床上用于治疗解脲脲原体和人型支原体的感染[2]。本研究用于支原体药敏分析含3大类12种抗生素,分别为:四环素类(强力霉素、美满霉素)、大环内酯类(红霉素、克拉霉素、交沙霉素、罗红霉素素 、阿奇霉素、甲砜霉素)和喹诺酮类(洛美沙星、司帕沙星、氧氟沙星、左氧氟沙星)。本研究耐药分析结果表明,解脲脲原体感染除对红霉素(35.32%)和洛美沙星(29.05%)的耐药率较高外,对其他抗生素菌保持较低的耐药性。解脲脲感染,对美满霉素、克拉霉素、交沙霉素、阿奇霉素耐药性低,分别为1.37%、0.84%、0.28%、0.84%。人型支原体感染对红霉素耐药最高,为68.72%,其次为洛美沙星(59.49%);对强力霉素、美满霉素、交沙霉素、罗红霉素素、阿奇霉素、司帕沙星、氧氟沙星、左氧氟沙星,耐药性低于10%;人型支原体感染的耐药率高于解脲脲原体;两种支原体的混合感染与单一支原体感染相比,耐药性上升。从总体看,支原体感染对大部分抗菌药物敏感性高,耐药性低,除红霉素和洛美沙星外。耐药分析结果,与文献[3,7-9]报道较一致。
近年来有研究发现,从孕妇中分离出来的菌株,解脲脲原体和人型支原体的抗生素敏感性不一样。解脲脲原体对大环内酯类药物更敏感,而人型支原体对喹诺酮类更敏感[10]。由于四环素类和喹诺酮类药物在怀孕期间相对禁用[11],因此,对胎膜早破的孕妇,推荐使用大环内酯类药物。根据近5年来福建省妇幼保健院大量胎膜早破的病例支原体感染药敏试验的回顾性分析结果,解脲脲原体感染,推荐使用克拉霉素、交沙霉素、阿奇霉素作为一线治疗药物;人型支原体感染,推荐使用交沙霉素和阿奇霉素为一线治疗药物。对于混合感染,则交沙霉素为首选,其次为克拉霉素、阿奇霉素。
生殖道感染与胎膜早破密切相关。胎膜早破的孕妇,支原体感染率较高,应引起临床医师的高度重视。及时诊断、入院并开始使用抗生素是减少PPROM不良反应的关键[12]。建议对生殖道感染的孕妇,特别是胎膜早破者,及时进行生殖道病原体的检测筛查,并根据药敏结果合理选用抗生素,及时控制感染,改善不良妊娠结局。
参考文献
[1]徐流立,张琳,祝参,等.孕妇生殖道感染对胎膜早破早产及妊娠影响的临床分析[J].中华医院感染学杂志,2017,27(15):3555-3558.
[2] He M,Xie Y,Zhang R,et al.Prevalence and antimicrobial resistance of Mycoplasmas and Chlamydiae in patients with genital tract infections in Shanghai, China[J].J Infect Chemother,2016,22(8):548-552.
[3]钱云英,蔡奚梅.胎膜早破孕妇生殖道感染的相关性研究[J].实用妇科内分泌杂志,2019,A6(4):12-14.
[4]张赐敏,张龑.未足月胎膜早破发病机制研究进展[J].国际妇产科学杂志,2019,46(6):641-644.
[5] Taylor-Robinson D.Mollicutes in vaginal microbiology: Mycoplasma hominis, Ureaplasma urealyticum, Ureaplasma parvum and Mycoplasma genitalium[J].Res Microbiol,2017,168(9-10):875-881.
[6] Veiga E,Trevi?o M,Romay A B,et al.Prevalence of genital Mycoplasma and response to eradication treatment in patients undergoing assisted reproductive techniques[J].Rev Esp Quimioter,2019,32(4):327-332.
[7]邱华红,成玲,陈惠瑜,等.胎膜早破与孕产妇生殖道感染关系探讨[J].中国妇幼保健,2015,30(35):6293-6296.
[8]闫辉波.妊娠女性支原体感染及药敏分析[J].检验医学与临床,2019,16(4):517-519.
[9]周蕾,盛明燕,吴怀,等.胎膜早破孕妇B族链球菌与支原体和衣原体状况对妊娠结局的影响[J].中华医院感染学杂志,2019,29(9):1408-1411.
[10] Capoccia R,Greub G,Baud D.Ureaplasma urealyticum, Mycoplasma hominis and adverse pregnancy outcomes[J].Curr Opin Infect Dis,2013,26(3):231-240.
[11] Lee M Y,Kim M H,Lee W I,et al.Prevalence and Antibiotic Susceptibility of Mycoplasma hominis and Ureaplasma urealyticum in Pregnant Women[J].Yonsei Med J,2016,57(5):1271-1275.
[12] Tsakiridis I,Mamopoulos A,Chalkia-Prapa E M,et al.Preterm Premature Rupture of Membranes: A Review of 3 National Guidelines[J].Obstet Gynecol Surv,2018,73(6):368-375.
(收稿日期:2020-03-11) (本文編辑:马竹君)
