大面积脑梗死内科治疗2周的临床特征分析
2020-10-20匡巍
匡巍
【摘 要】目的:探讨大面积脑梗死单纯内科治疗2周病情特点及病情恶化因素。方法:回顾性分析90例单纯内科治疗大面积脑梗死患者发病2周内病情加重因素,常见并发症,患者分为病情恶化组(n=41),病情稳定组(n=49)。结果:大面积脑梗死患者多表现为偏侧为主的神经功能缺损,常伴意识减退,脑水肿、脑疝形成是大面积脑梗死早期病情恶化的主要原因,肺部感染是最常见并发症,基底节区受累、早期癫痫、糖尿病是造成病情病情恶化率增加的因素(p<0.05)。结论:大面积脑梗死单纯内科治疗恶化率高,早期评估及针对性治疗是改善预后的关键。
【关键词】大面积脑梗死;临床特征;脑疝
【中图分类号】R743.33 【文献标识码】A 【文章编号】2095-6851(2020)10--01
大面积脑梗死主要定位于前循环系统,由于颈内动脉或大脑中动脉闭塞所致,其发病率约占所有缺血性脑卒中的10%,致残率、致死率都非常高。前循环系统由颈内动脉及其分支组成,供应大脑半球前部约3/5的血液,灌注区域覆盖额叶、颞叶、顶叶、枕叶、内囊以及基底核,涉及多种功能区,因此大面积脑梗死可出现为偏侧为主多种神经功能障碍,因受累面积广泛,发病短期内即可出现病情恶化。现将我院2018年1月~2020年2月于我院神经内科治疗的90例非溶栓治疗的大面积脑梗死患者作为研究对象,观察发病2周内采用单纯内科治疗病情变化并进行统计分析,总结如下:
1 临床资料及方法
1.1 一般资料:根据诊断大面积脑梗死国内常用标准[1]:①影像学检查符合脑梗死标准且排除因脑静脉血栓、蛛网膜下腔出血、外伤、大脑弥漫性缺血缺氧、肿瘤所致卒中;②影像学检查提示梗塞灶累及2个脑叶以上且梗塞直径>5cm。所纳入患者平均年龄(76.1±8.69)岁,33例男性平均年龄(75.12±9.31)岁, 57例女性平均年龄(76.6±8.35)岁;病史:45例房颤,其中8例有风心病病史;63例有高血压病史;20例有糖尿病病史;60例活动时起病,28例睡眠中起病,2例进展性卒中;发病24小时后头颅CT或MRI检查:左侧脑梗死42例,右侧脑梗死48例,45例累及内囊、尾状核、壳核、苍白球等基底节区脑组织,非所有患者完善颅内血管检查;并发症:8例1周内出现癫痫发作,2例以癫痫为首发症状;54例并发肺部感染;7例并发脑出血转化,13例并发上消化道出血,31例出现瞳孔不等大;转归:41例2周内因出现严重意识障碍,生命体征不稳定(GCS<5分),导致患者死亡或家属放弃治疗;49例2周病情稳定。
1.2 治疗措施:所有患者未溶栓治疗,但早期均予以缺血性卒中二级预防及使用甘露醇或联合甘油果糖、利尿药物降颅压治疗,其余治疗方案根据并发症或合并症予以对症支持。
1.3 方法:比较相关病史、并发症、梗死范围等因素对患者病情影响,统计方法采用spss19软件进行统计分析,计数资料百分比表示,比较采用卡方检验,P<0.05为差异有统计学意义。
2 结果
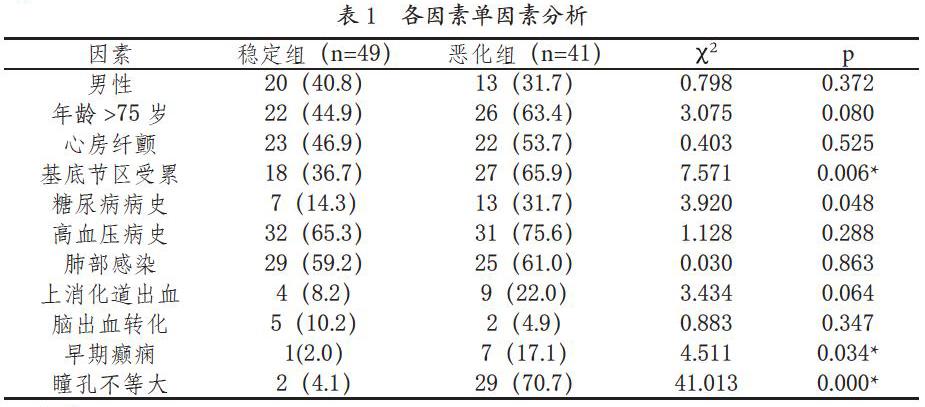
基底节区受累,糖尿病病史,早期癫痫发作,瞳孔不等大,具有统计学意义(p<0.05),见表1。
3 讨论
大面积脑梗死的病因主要为高血压动脉粥样硬化或心源性栓塞,本研究中约70%患者有高血压病史,多数患者完善彩超、MRA等血管检查提示动脉粥样硬化表现,45例房颤患者发病前均未正规抗凝治疗。患者起病常表现为偏瘫、偏身感觉障碍、偏盲、凝视麻痹、失语、空间忽视、小便障碍等,偏侧多种异常体征同时出现,神经功能障碍迅速加重,可伴随头疼、呕吐、高热,并出现意识水平改变。发病后2至5天内可出现脑水肿,伴随颅内压升高及脑灌注压不足造成脑缺血加重,使病灶进一步扩大,陷入恶性循环;局灶性脑移位,出现神经功能障碍恶化,意识障碍加深,瞳孔不等大,心动过缓,血压升高,呼吸抑制,至病情恶化甚至死亡[2]。
大面积脑梗死脑水肿的发展主要取决于血管闭塞的部位、侧支循环以及脑细胞对缺血缺氧耐受[3]。完全性大脑中动脉梗死是由颈内动脉远端动脉和近端大脑中动脉主干闭塞所致,易造成恶性梗塞,而基底节和内囊血供主要由Willis环和MCA近端(M1)段的穿支动脉提供[4],当基底节区受累,可提示相关主干血管闭塞及Willis环完整性受损,本研究发现当大面积脑梗死累及基底节区患者病情恶化率增加(P<0.05)。侧支循环是维持缺血半暗带血流灌注的重要因素,研究表明年龄、解剖差异、血压等多种因素对侧支循环建立有影响,不良的侧支循环与梗塞范围更快扩大及不良预后有关[5]。本研究发现相同部位动脉闭塞患者病情转归存在差异,由于缺乏相关资料,故未比较研究。脑组织对缺血缺氧的耐受程度也影响大面积脑梗死的进展,研究发现长期高血糖可降低脑细胞对缺氧耐受,加速脑细胞水肿形成[6],本研究也发现糖尿病患者卒中后病情恶化率较高(P<0.05)。
高渗脱水治疗是大面积脑梗死重要的治疗措施。高渗脱水剂主要通过让自由水从正常脑组织沿渗透压梯度扩散至血液,从而降低颅内压。颅内压减少的程度取决于剩余正常脑组织的体积、血脑屏障的完整性和所用脱水药物的剂量。然而高渗脱水治疗大面积脑梗死的疗效仍不确定,目前已证明在血脑屏障被破坏的区域,高渗脱水剂会加重脑水肿[7],本研究发现当出现瞳孔不等大为特征的小脑幕切迹疝时,单纯脱水治疗效果差(P<0.05)。
肺部感染是前循環大面积脑梗死的最常见的并发症,研究表明由于脑梗死后白淋细胞比例失调,炎性介质异常分泌引起免疫抑制以及患者误吸、吞咽障碍、意识下降、卧床、咳嗽无力等因素导致肺炎的发生[8]。本研究患者肺部感染率达60%,但由于肺炎高危患者在可能发生感染前病情迅速恶化以及部分患者得到有效的抗感染及辅助呼吸治疗,肺部感染对早期病情恶化率影响较小。继发性癫痫是大面积脑梗死常见并发症,研究内发生率约为9%,由于癫痫发作加重组织缺氧、增加脑水肿和导致继发性损伤[9],早期癫痫发作可增加病情恶化率(P<0.05)。本研究中发现脑出血转化发生率约为8%,主要通过CT随访检查发现,均为小片状出血,无显著占位效应。上消化道出血发生率约为14%,患者多通过胃管检查发现,大量呕血少见,经抑酸等治疗多可缓解。
綜上所述,脑水肿、脑疝形成是造成大面积脑梗死病情恶化的主要原因,大面积脑梗死的早期治疗以缓解脑水肿、改善脑灌注为主,并积极控制并发症。早期对大面积脑梗死病情评估,采用针对性治疗方案或选择外科干预是改善患者预后的关键,有待进一步研究。基底节区受累可为前循环大面积脑梗死病情评估提供一定依据。
参考文献
巩超,金香兰.大面积脑梗死的治疗进展[J].中华老年心脑血管病杂志,2019,21(03):334-336.
周红青,刘鸣.大面积脑梗死的研究进展[J].实用医院临床杂志,2013,10(03):9-12.
Carlos A. Molina,Magdy H. Selim. Decompressive Hemicraniectomy in Elderly Patients With Malignant Hemispheric Infarction: Open Questions Remain Beyond DESTINY[J]. Stroke,2011,42(3).
Sang Hyung Lee,Chang Wan Oh,Jung Ho Han,Chae-Yong Kim,O-Ki Kwon,Young-Je Son,Hee-Joon Bae,Moon-Ku Han,Young Seob Chung. The effect of brain atrophy on outcome after a large cerebral infarction[J]. Journal of Neurology, Neurosurgery & Psychiatry,2010,81(12).
S. Andrew Josephson MD,Stephen L. Hauser MD,S. Claiborne Johnston MD PhD. Malignant middle cerebral artery stroke: Where ischemia meets the scalpel[J]. Annals of Neurology,2010,68(4).
Michael J Schneck. Hemicraniectomy for hemispheric infarction and the HAMLET study: a sequel is needed[J]. Lancet Neurology,2009,8(4).
ACRM/ASNR Annual Meeting Abstracts 2005[J]. Neurorehabilitation and Neural Repair,2005,19(4).
[8]Raymond Shim,Connie Wong. Ischemia, Immunosuppression and Infection—Tackling the Predicaments of Post-Stroke Complications[J]. IJMS,2016,17(1).
[9]Zha Alicia M,Sari Murat,Torbey Michel T. Recommendations for management of large hemispheric infarction.[J]. Current opinion in critical care,2015,21(2).
