寰枢椎椎弓根螺钉螺旋CT钉道测量的临床价值
2020-10-20徐耿填王德春陈基宇庄怀铭陈彬勇林懿辉
徐耿填,王德春,陈基宇,黄 青,庄怀铭,洪 全,陈彬勇,林懿辉
揭阳市人民医院骨二科,广东揭阳 522000
寰枢椎位于头颅与颈椎的连接部位,位置较深并且结构较复杂,延髓、椎动脉、神经根等与之位置较为接近,因此其成为临床外科手术重要的危险部位[1]。由于受到畸形、骨折、退变等因素影响,导致寰枢椎稳定性下降,在日常活动中极易损伤延髓和脊髓,使得病患出现各种神经压迫症状,严重者会出现瘫痪,甚至对其生命安全造成威胁,给临床治疗带来较大挑战[2]。随着临床对寰枢关节研究的不断深入,椎弓根钉固定技术结合寰枢椎融合术在椎体疾病方面发挥良好治疗效果。由于寰枢椎结构变异性偏大,尤其是椎弓根部位,因此对于寰枢椎疾病采用椎弓根钉进行固定治疗,特别需要重视合理选择进钉点和钉道范围,并且在寰枢椎椎弓根部位,外侧与椎动脉相邻,内侧与脊髓靠近,上方以及下方均存在神经根,若在椎弓根置入过程中操作失误,极易对脊髓、神经根以及椎动脉造成损伤[3]。本次研究对100例病患采用螺旋CT进行扫描,掌握进钉位置以及钉道范围,协助临床合理选择治疗方式。现将研究过程及研究结果报告如下。
1 基线资料以及研究措施
1.1 基线资料
选择揭阳市人民医院影像中心数据库100例病患颈椎CT数据作为研究资料,研究时间均在2017年5月—2019年5月。100例病患中,男性有50例、女性有50例;年龄在20~75岁,平均(52.17±6.11)岁。全部研究样本年龄均超过18岁且无寰枢椎病理改变,并且排除寰枢椎肿瘤、椎体畸形以及其他脊椎节段改变者。
1.2 研究措施
1.2.1 寰枢椎测量相关指标
寰椎指标:寰椎正中横断面:寰椎后结节到进钉点长度(L1)、椎动脉沟外缘到进钉点长度(L2)、椎弓根宽度(L3)、拟置入椎弓根钉长度(L4)、椎弓根高度(L5)、椎弓根内倾角(α角)与寰椎椎弓根与枢椎侧块夹角(β角)。枢椎指标:枢椎正中横断面:椎弓根高度(L1)、侧块上缘与螺钉置入点之间长度(L2)、椎弓根宽度(L3)、侧块外缘与螺钉置入点之间长度(L4),椎弓根内倾角(γ角),椎弓根头倾角(θ角)。
1.2.2 测量方法
全部研究样本均实施螺旋CT机(64排128层GE Light Speed)检查,以间隔1.0 mm层面实施扫描,并将图像送至工作站实施测量。选择寰椎侧块、椎弓根、前弓、后弓以及横突孔水平状态下最大值CT影像,在影像归档和通信系统(Picture Archiving and Communication Systems,PACS)中,采用多平面重建技术(MPR),选取经寰椎椎弓根平面图像,应用重新画线技术,选取出寰椎椎弓根矢状位,然后通过获得寰椎椎弓根失状位图像,重新画线选取寰椎椎弓根横断面位图像,获得寰椎椎弓根钉道的横断面及矢状面图像,测量相关数据(图A-F)。同样方法获得枢椎椎弓根钉道的横断面及矢状面图像,测量相关数据。对于需要实施后路寰枢椎椎弓根钉内固定病患,在手术前使用螺旋CT机测量病患个体化钉道数据,依据其具体数据指导手术过程中椎弓根钉置入。对于需要实施寰枢椎融合的病患,可采用后路寰枢椎椎弓根钉棒内固定,结合自体髂骨颗粒骨植骨融合术治疗。
1.3 观察项目
(1)统计寰椎测量数据,并比较男性与女性在寰椎各项指标方面差异。(2)统计枢椎测量数据,并比较男性与女性在枢椎各项指标方面差异。(3)观察手术时间、手术过程中出血量、一次置钉成功率以及住院时间。
1.4 统计学分析
选择SPSS 22.0软件进行数据统计。计量资料以平均值±标准差形式表示,采用t检验,P<0.05,则表示差异有统计学意义。
2 研究结果
男性与女性在 L1、L2、L3、L4、L5、α角以及β角方面比较无显著差异(P>0.05),见表1。

表1 男性与女性在寰椎各项指标方面差异对比Tab.1 Comparison of atlas indicators between men and women
男性与女性在L1、L2、L3、L4、γ角以及θ角方面比较无显著差异(P>0.05),见表2。
20例病患手术均有效完成,并且手术时间在90~150 min,手术时间平均值是(110.98±10.07)min;手术过程中出血量在80~200 mL,手术出血量平均值是(162.37±11.28)mL。手术后采用螺旋CT进行疾病复查,结果显示有1枚枢椎椎弓根螺钉自椎弓根外侧壁突出,并插入椎动脉孔中,一共置入62颗螺钉,除去突出的1枚螺钉,一次性置钉成功率是98.39%(61/62)。手术后病患住院时间在12~18 d之间,平均(14.79±1.27)d。
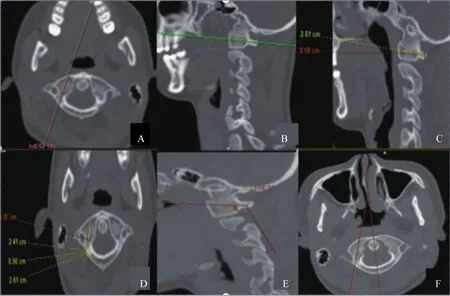
图1 寰椎椎弓根钉道数据测量图Fig.1 Data measurement of atlantoaxial pedicle screw channel
3 讨论
寰椎主要是由侧块、后弓以及前弓形成,并且呈现环形。其前后偏短,后弓较长,在椎动脉沟内有椎动脉经过,并且下面有神经根以及神经节经神经管穿过,外侧有椎动脉和静脉丛,内侧是延髓,因此其位置较为重要[4]。而枢椎则是在椎体上形成齿状突起,并且同寰椎齿状突相连接。随着寰枢椎疾病发病率不断升高,临床也加大对该类疾病的研究,其中椎弓根钉置入手术在临床逐渐被推广和使用,由于寰枢椎椎弓根钉具有优良的生物力学稳定性及短节段固定,目前被认为是寰枢椎固定的金标准[5]。但是对于寰枢椎疾病而言,由于其解剖位置特殊,加之周围有重要的神经、血管等,因此需格外重视置钉点以及钉道选择。

表2 男性与女性在枢椎各项指标方面差异对比Tab.2 Comparison of axis indicators between men and women
计算机导航、3D打印导板技术等辅助置钉得到很大的发展,但操作繁琐,设备昂贵,一直未得到广泛的临床应用[6]。术前螺旋CT钉道测量能为寰枢椎椎弓根螺钉置入提供较为准确的个体化数据,并可指导螺钉的置入寰椎椎弓根螺钉。寰椎椎弓根螺钉是指螺钉经寰椎后弓以及后弓峡部至寰椎侧块内的固定技术,因此寰椎椎弓根螺钉长度比寰椎侧块螺钉长。寰椎椎弓根螺钉应用时受到寰椎后弓峡部高度限制,因后弓上方椎动脉沟内有椎动脉横过,若寰椎椎弓根螺钉上斜角度过大则会使椎动脉损伤,因此需借助CT进行钉道测量[7]。枢椎椎弓根螺钉则是将螺钉经枢椎下关节突表面内上侧象限植入,并在枢椎侧块上关节后缘部位突出,从而有效避免在枢椎峡部最薄弱部位通过。在王建华等[8]的研究中,其对20例40侧寰椎标本进行测量,通过重建CT以及断面解剖测量显示,寰椎后弓入顶点与后结节的横向距离分别是(21.2±3.5)mm、(20.8±3.6)mm;寰 椎 钉 道 长 度 依 次 是(26.1±4.4)mm、(25.6±3.9)mm。因此其认为在置入椎弓根钉之前,使用螺旋CT进行检查,对提高准确率具有积极意义。本次研究中,男性与女性在L1、L2、L3、L4、L5、α角以及β角方面比较无显著差异(P>0.05)。男性与女性在L1、L2、L3、L4、γ角以及θ角方面比较无显著差异(P>0.05)。20例病患手术时间平均值是(110.98±10.07)min;手术出血量平均值是(162.37±11.28)mL;住院时间平均值是(14.79±1.27)d;一次性置钉成功率是98.39%。分析原因可知,寰椎椎弓根钉进钉点主要位于寰椎后弓后缘,同时利用枢椎侧块进行定位,因此进钉点选择最佳位置是处于寰椎椎弓根后弓皮质上,此位置可避免对四周神经、血管等造成损伤[9]。通过观察数据可知,男性L4长度是(2.58±0.13)cm、女性L4长度是(2.54±0.08)cm;男性L3长度是(0.75±0.11)cm、女性L3长度是(0.73±0.09)cm,因此椎弓根螺钉进钉点位置选择时,向内与中线偏离长度不可小于0.6 cm,向外与中线偏离长度不可超过2.8 cm[10]。在β角方面,男性角度是(18.97±1.56)°、女性角度是(18.66±1.49)°,因此选择内倾外倾角度接近、头倾18°当作进钉方向。同样,枢椎椎弓根男性、女性高度以及宽度均可有效置入螺钉,为提升置入准确度,建议选择26 mm左右螺钉置入。根据枢椎内倾角以及上倾角情况,建议进钉时内倾14°~30°,上倾20°~40°[11]。采取螺旋CT测量相关数据,可将解剖机械定位转变为个体化、量化定位,从而提供准确的椎弓根相关参数;对于了解椎弓根形态是否发现改变以及椎动脉有无异常具有积极意义;在手术前测量数据,以便合理选择螺钉长度;并且还可缩短手术时间、减少手术过程中出血量,避免反复进行钉道钻孔,增加椎弓根壁穿破风险;同时还可有效缩短C臂机使用时间,降低辐射损伤[12]。
